液体平衡调整血肌酐水平对接受连续性肾脏替代治疗的脓毒症相关急性肾损伤患者预后的影响
2020-09-21王明禄邢柏周森
王明禄 邢柏 周森
脓毒症相关急性肾损伤(acute renal injury,AKI)是脓毒症常见并发症之一,发病率为11%~70%[1-2],而需要连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)的脓毒症相关AKI发生率约6%,病死率高达31%~84.2%[3]。因此,在临床工作中寻求简单、方便的指标来评估脓毒症相关AKI患者的预后非常重要。然而,较少有研究探讨影响接受CRRT的脓毒症相关AKI患者预后的危险因素,目前也缺乏评估这类患者预后的理想指标[4]。有研究发现CRRT启动时高血肌酐(serum creatinine,Scr)水平为 AKI患者存活的保护因素[5-6]。CRRT启动时的Scr水平受多种因素影响,包括肾脏排泄减少、肌肉质量及液体积聚导致的Scr稀释等,尤其Scr稀释会导致对AKI严重程度的低估而造成治疗延迟,从而降低存活率[7]。但是,上述研究评估Scr水平对AKI预后影响时均未校正液体平衡对Scr水平的影响[5-6]。本研究旨在探讨液体平衡调整Scr水平与接受CRRT治疗的脓毒症相关AKI患者预后之间的关系,以期为预测和改善这类患者的预后提供理论依据。
1 对象和方法
1.1 对象 选取2017年1月至2019年12月在海南医学院第二附属医院ICU住院并接受CRRT的脓毒症相关AKI患者113例,其中男73例(64.6%),女40例(35.4%);年龄 38~85(63.7±11.8)岁。脓毒症诊断符合2016年《国际严重脓毒症及脓毒性休克诊疗指南》的诊断标准[8];AKI诊断符合2012年改善全球肾脏病预后组织(kidney disease:improving global outcomes,KDIGO)发布的AKI诊断和分级标准[9]。纳入标准:(1)符合脓毒症诊断;(2)符合 AKI诊断标准并同时接受 CRRT;(3)CRRT启动前3 d液体平衡数据完整;(4)年龄≥18周岁;(5)ICU 停留时间≥24 h。排除标准:(1)妊娠期或哺乳期妇女;(2)临床资料不完整或随访失访或放弃治疗的患者;(3)肾后性尿路梗阻、既往有慢性肾脏病史者;(4)慢性器官衰竭及恶性肿瘤终末期患者;(5)入住ICU前已接受透析治疗或肾移植者。本研究经医院医学伦理委员会审查通过,所有患者均知情同意。
1.2 方法
1.2.1 患者一般资料收集 包括性别、年龄、体重、基础疾病、每小时尿量、感染部位、CRRT启动原因、CRRT启动时AKI分级、入ICU至CRRT启动时间及CRRT启动后28 d预后等;同时记录CRRT启动前24 h内最差的实验室指标与生命体征计算序贯器官衰竭估计(sequential organ failure assessment,SOFA)评分和急性生理学与慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluationⅡ,APACHE Ⅱ)评分;记录CRRT启动时实验室指标[血磷、碳酸氢根(HCO3-)、pH、Scr及液体平衡调整Scr],干预措施(机械通气及血管活性药物治疗等)。液体平衡调整Scr是根据Macedo等[7]定义的公式计算针对3 d累积液体平衡校正的Scr。液体平衡调整 Scr=Scr×{[入院体重(kg)× 0.6+∑(3 d累积液体平衡(L)]/[入院体重(kg)× 0.6]}。3 d累积液体平衡=3 d液体总入量(静脉输液量+静脉输血量+口服或经胃管注入液体量)-3 d液体总出量(尿量+引流液量+粪便量+不显性失水量)[10]。
1.2.2 CRRT治疗指征与方法 脓毒症患者发生AKI后,由ICU医生决定是否进行CRRT治疗。一般指征为持续少尿或无尿、容量超负荷、顽固性高钾血症及严重代谢性酸中毒。患者通过颈内静脉、锁骨下静脉或股静脉建立血路通道,使用德国贝朗Diapact持续血液净化机进行连续静脉-静脉血液滤过治疗,以100 ml/min的血流速度开始,并逐步增加到150 ml/min。
1.2.3 分组 根据CRRT治疗后28 d转归情况将患者分为死亡组及存活组,比较两组患者一般情况、临床特征及影响预后的相关危险因素。按液体平衡调整Scr水平的中位数分为高调整Scr组与低调整Scr组,比较两组患者28 d累积生存率。
1.3 统计学处理 采用SPSS 19.0及MedCalc 15.0统计软件。正态分布的计量资料以表示,组间比较采用两独立样本t检验;偏态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验;计数资料组间比较采用χ2检验。采用Kaplan-Meier生存曲线分析高调整Scr组与低调整Scr组患者28 d累积生存率;采用多因素logistic回归分析影响接受CRRT治疗的脓毒症相关AKI患者28 d预后的因素;采用ROC曲线评估各指标对接受CRRT脓毒症相关AKI患者预后的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 患者一般情况分析 113例患者SOFA评分为(10.4±3.5)分,APACHE Ⅱ评分为(23.4±7.5)分,CRRT启动时 Scr中位数为 322.0(226.0,408.0)μmol/L,调整Scr中位数为 354.0(250.7,442.0)μmol/L。CRRT 治疗后随访28 d共有38例患者死亡,28 d病死率为33.6%。
2.2 死亡组与存活组患者临床特征比较 死亡组患者年龄、SOFA评分及APACHEⅡ评分均高于存活组,CRRT启动时Scr、调整Scr及HCO3-均低于存活组,差异均有统计学意义(均P<0.05);两组患者CRRT启动时其他指标比较差异均无统计学意义(均P>0.05),见表1。
2.3 高调整Scr组与低调整Scr组患者28 d累积生存率比较 接受CRRT的脓毒症相关AKI患者依据液体平衡调整Scr中位数(354 μmol/L)分为高调整 Scr组(≥354 μmol/L)54 例与低调整 Scr组(<354 μmol/L)59例。高调整Scr组患者28 d累积生存率高于低调整Scr组,差异有统计学意义(χ2=9.423,P=0.002),见图 1。
2.4 影响接受CRRT的脓毒症相关AKI患者28 d预后的因素分析 以随访28 d结果为因变量(生存=0,死亡=1),纳入表1中P<0.05的指标包括年龄、SOFA评分、APACHEⅡ评分、CRRT启动时Scr、CRRT启动时调整Scr及HCO3-为自变量,进一步行多因素logistic回归分析,结果显示高SOFA评分为影响接受CRRT治疗的脓毒症相关AKI患者28 d预后的独立危险因素(OR=1.352,95%CI:1.129~1.618,P=0.001),而 CRRT 启动时高调整 Scr为独立保护因素(OR=0.989,95%CI:0.979~0.999,P=0.026),见表 2。
2.5 Scr、调整Scr及SOFA评分预测接受CRRT的脓毒症相关AKI患者28 d预后的价值 Scr、调整Scr及SOFA评分预测接受CRRT的脓毒症相关AKI患者28 d死亡的 AUC 分别为 0.656(95%CI:0.558~0.745)、0.754(95%CI:0.662~0.832)及 0.770(95%CI:0.678~0.846)。调整Scr的AUC明显大于Scr(Z=2.773,P=0.006),而与SOFA评分预测效能相当(Z=0.227,P=0.820)。当Scr水平截断值取301 μmol/L时,预测的灵敏度为0.69,特异度为0.65;当调整Scr水平截断值取300 μmol/L时,预测的灵敏度为0.72,特异度为0.82;当SOFA评分截断值取9分时,预测的灵敏度为0.92,特异度为0.51,见图 2、表 3。
3 讨论
AKI是脓毒症发生、发展中最常见、最严重的并发症之一,并导致多器官功能障碍综合征而影响患者的预后[10]。约6%的脓毒症相关AKI患者在ICU需要接受CRRT,但AKI的病死率仍然居高不下,达到31%~84.2%[3-4,10-11]。本研究显示整体28 d生存率为66.4%,与国内外研究结果基本一致[10-11]。由此可见,接受CRRT的脓毒症相关AKI的预后较差,需要引起临床重视,对这类患者进行风险评估,尽早采取个体化的预防及干预措施,将有助于改善患者的预后。目前研究已发现多种新型标志物对评估AKI患者的预后有一定价值,但有些仍处于实验室阶段,有些因半衰期较短、检测难度较大、费用较高等原因,未能真正在临床中推广应用[12]。
一些临床常规指标(如Scr)一直被作为评估肾小球滤过功能及AKI预后的主要生物学指标之一。Fayad等[13]探讨了CRRT启动时基于Scr的AKI标准与AKI患者死亡率之间的关系,结果发现低Scr与高死亡率相关。但Zarbock等[5]及Gaudry等[6]研究均发现不论从AKI标准2期或3期启动CRRT,死亡率并无差异。Scr水平是AKI分期的基础,其水平的高低不仅取决于肾脏排泄功能,还取决于血液稀释及肌酐生成情况如肌肉质量。由于液体超载或肌酐生成减少会导致Scr水平降低,造成这时的Scr水平没有真正体现危重患者的肾功能,容易低估肾功能损伤程度,从而影响临床决策及预后[7]。但上述任何一项研究中Scr水平均未通过液体平衡进行调整。因此,本研究分析液体平衡调整Scr水平与接受CRRT治疗的脓毒症相关AKI患者预后之间的关系,并评估调整Scr水平是否有助于这些患者的风险分层。
本研究显示死亡组患者年龄、APACHEⅡ评分及SOFA评分均高于存活组,CRRT启动时Scr、调整Scr及HCO3-均低于存活组,差异均有统计学意义。研究结果提示CRRT启动时Scr水平可能与接受CRRT的脓毒症相关AKI患者的预后相关。但进一步行多因素logistic回归分析显示,CRRT启动时Scr水平与接受CRRT的脓毒症相关AKI患者的预后无关,这与Zarbock等[5]及Gaudry等[6]研究结果一致,而高调整Scr水平为这类患者的独立保护因素;Kaplan-Meier生存曲线也显示出高调整Scr组患者具有较高的生存优势。因此,本研究证实接受CRRT治疗的脓毒症相关AKI患者的预后与液体平衡调整Scr有关,而与未调整Scr无关。经液体平衡调整Scr处于低水平与肌酐生成减少即低肌肉质量或早期AKI有关。因此,本研究结果说明在AKI的早期启动CRRT或CRRT启动时的低肌肉质量或两者兼而有之与较高的死亡率相关。这一结果与Bagshaw等[14]研究结果一致,该研究表明在重症患者中,当以较低的Scr值开始CRRT时,死亡率较高。低水平Scr影响接受CRRT治疗的脓毒症相关AKI患者预后的可能原因包括:(1)在低Scr水平开始CRRT的适应证较多为容量超负荷、严重酸中毒、严重高钾血症及少尿或无尿等,而以这些适应证启动CRRT的患者具有较高的死亡率已得到相关研究[14-16]的证实;(2)目前AKI
的诊断较多依据Scr水平,而容量超负荷的稀释作用会降低Scr水平,从而延迟AKI的诊断与治疗;(3)本研究中死亡组患者年龄明显高于存活组,而肌肉质量和(或)营养状况随着年龄的增长而下降,这也可能是影响患者预后的独立危险因素[17-18]。
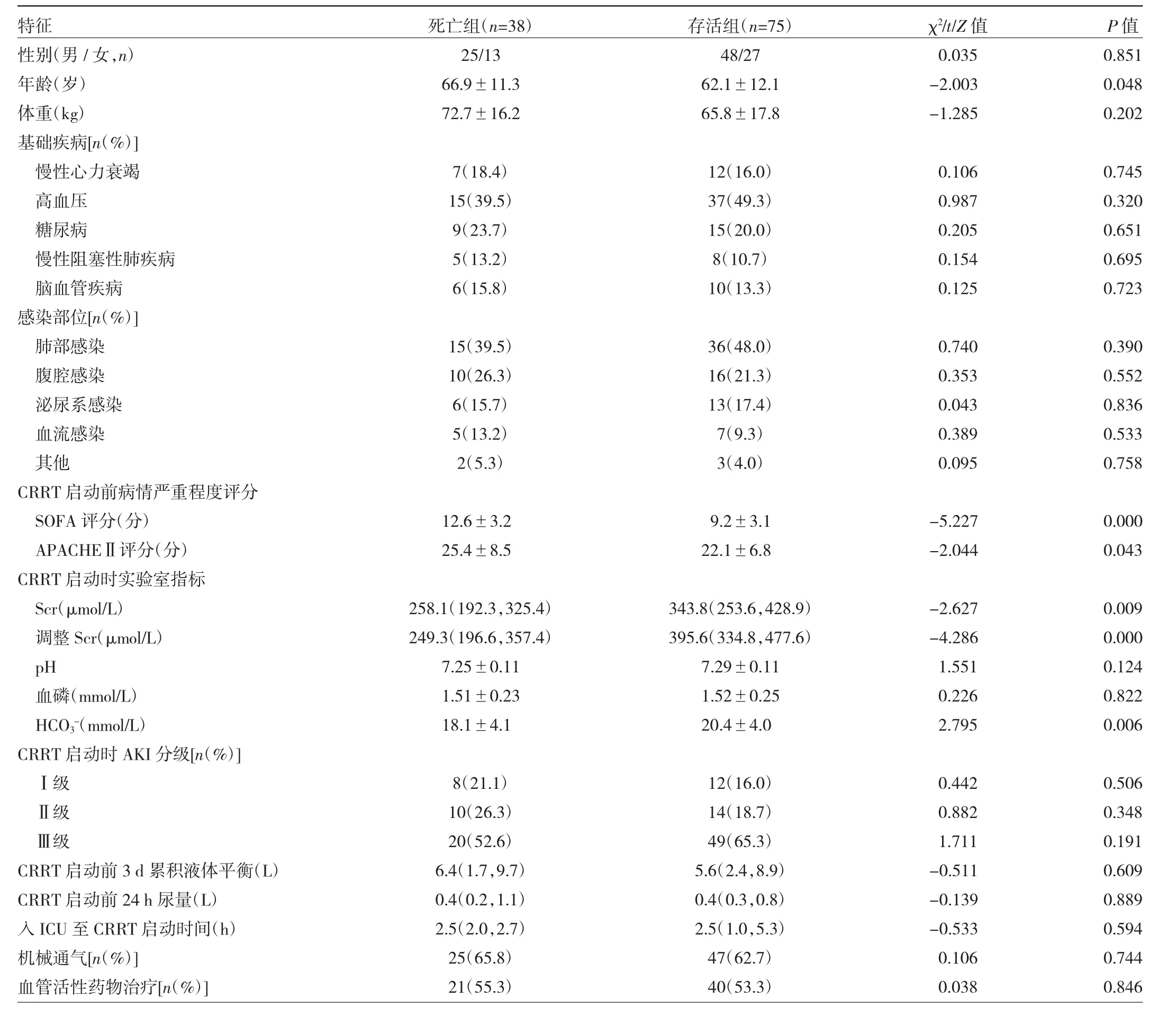
表1 死亡组与存活组患者临床特征比较
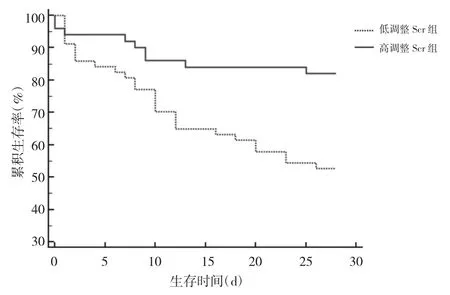
图1 高调整血肌酐(Scr)组与低调整Scr组患者Kaplan-Meier生存曲线
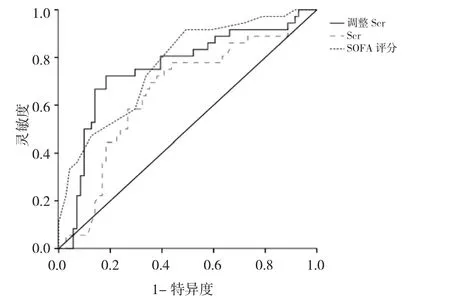
图2 血肌酐(Scr)、调整Scr及序贯器官衰竭估计(SOFA)评分预测接受CRRT治疗的脓毒症相关急性肾损伤(AKI)患者28 d预后的ROC曲线
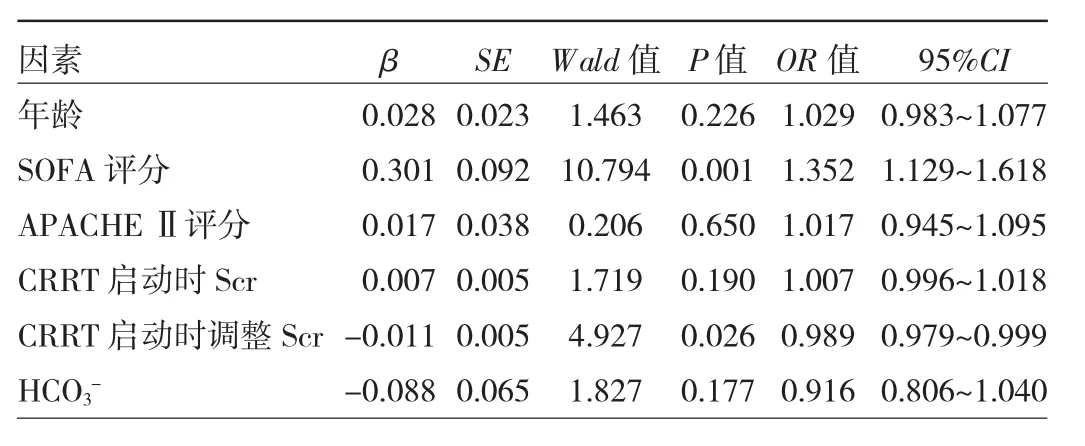
表2 多因素logistic回归分析影响接受CRRT治疗的脓毒症相关AKI患者28 d预后的危险因素
SOFA评分与APACHEⅡ评分是ICU常用的反映病情严重程度的评分工具,两者的区别在于年龄及慢性健康状况方面的差异。多因素logistic回归分析显示高SOFA评分为接受CRRT治疗的脓毒症相关AKI患者的独立危险因素,说明年龄为混杂因素,而SOFA评分反映了器官衰竭严重程度与预后独立相关[19-20]。同时,本研究发现CRRT启动时调整Scr水平评估患者28 d预后的效能明显高于Scr,与SOFA评分相当。因此,当CRRT启动时调整Scr水平<300 μmol/L,ICU医生应引起重视,可能是患者预后不佳的一个信号。
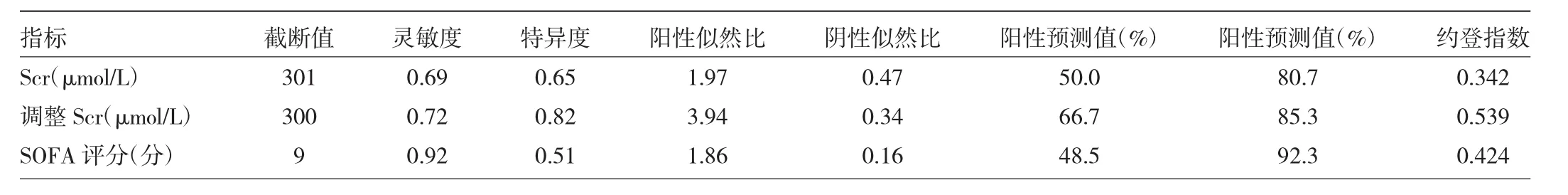
表3 Scr、调整Scr及SOFA评分预测接受CRRT治疗的脓毒症相关AKI患者28 d预后的价值
综上所述,CRRT启动时液体平衡调整Scr水平与接受CRRT治疗的脓毒症相关AKI患者预后密切相关,是其28 d存活的独立保护因素,对评估此类患者的预后具有一定价值,而与Scr水平无关。同时本研究为单中心回顾性分析,存在一定的局限性:(1)高年龄与低肌肉质量之间的关系并不简单,以年龄校正肌肉质量对Scr的混淆存在不足;(2)鉴于ICU医生决定了本研究中所有受试者开始CRRT的时机,以及决定何时开始CRRT在不同时期及医生之间可能存在差异;(3)未动态观察各指标的变化,剔除了部分不符合研究标准患者造成病例选择有一定的偏差。因此,仍需大规模、多中心的研究进一步评价液体平衡调整Scr水平与接受CRRT治疗的脓毒症相关AKI患者不良预后之间的关系,以便指导此类患者的危险分层管理。
