低温早期肠内营养护理对ICU重症颅脑损伤患者应激性溃疡护理效果研究
2020-09-16龙勇
龙勇
(达州市中西医结合医院重症医学科,四川 达州 635000)
颅脑损伤是临床上常见的脑外科急症,重症颅脑损伤可对患者机体造成严重损伤,引起应激性溃疡、高热、休克等多种应激反应。应激性溃疡发生时多伴有出血症状,应激性溃疡出血一旦发生可引起多种细菌感染而使病情加重,增加重症颅脑损伤患者的病死率,因此对应激性溃疡进行预防具有重要的意义[1-3]。
早期肠内营养指在术后24~48 h内进行肠内营养支持,多项研究证实早期肠内营养支持可有效提高重症颅脑损伤患者免疫功能及神经功能,降低感染风险,还可有效降低应激性溃疡的发生率[4]。但目前对于早期肠内营养支持时营养液的温度尚无统一的标准,目前国内教材多建议以接近人体温度的38℃进行肠内营养支持,但有研究者通过大鼠实验证实低温(22℃)肠内营养液对于大鼠急性胃黏膜损伤有保护作用[5],肠内营养液的温度对患者胃肠道功能有直接的影响,温度过低可引起肠粘膜微血管收缩导致肠蠕动加快,温度过高则容易损伤胃黏膜,不论温度过高或过低均可增加应激性溃疡的风险,因此有必要对此进行研究。本研究旨在通过分析不同温度早期肠内营养护理对ICU重症颅脑损伤患者应激性溃疡护理效果,以期为此类患者的临床护理方案的制订提供参考依据。
1 资料与方法
1.1 一般资料
选择2016年2月至2019年1月在我院接受治疗的重症颅脑损伤患者96例进行研究。纳入标准:①经临床及CT检查确诊为急性重度闭合性颅脑损伤;②格拉斯哥昏评分法(Glasgow Coma Scale,GCS)评分3~8分;③受伤后6 h内入院;④患者家属已获知情同意;⑤无腹部脏器多发伤。排除标准:①胃肠功能不允许或无法耐受肠内营养者;②入组前接受胃动力治疗者;③原发性消化系统疾病、心脑血管疾病的患者;④肠内营养治疗前合并低蛋白血症者。
采用随机数字表法将患者分为对照组和观察组,每组各48例。其中对照组患者中男32例,女16例;年龄27~58岁,平均43.09±12.18岁;车祸伤24例,坠落伤13例,打击伤9例,其他2例。观察组患者中男30例,女18例;年龄26~59岁,平均42.73±12.61岁;车祸伤23例,坠落伤12例,打击伤9例,其他4例。两组患者性别、年龄、损伤原因等一般资料经统计差异均无统计学意义(P>0.05)。
1.2 方法
两组患者均由同一组医护人员参照《神经外科重症管理专家共识》(2013版)[6]及《重型颅脑损伤诊疗指南》第四版[7]中的治疗原则对患者进行救治。术后均常规给予日常饮食、病情观察,根据既往研究,重型颅脑损伤后1周为应激性溃疡高发期,在此期间护理人员应注意加强对患者进行以下几方面的观察:①对患者生命体征、意识进行观察。若出现嗜睡、昏迷等意识障碍或血压迅速下降,应及时汇报医生并积极进行抢救。②定期对患者腹痛、腹泻、便秘、呕吐等消化道症状进行询问,出现腹痛时应详细询问腹痛位置、程度及持续时间,若出现呕吐或腹泻,应对排泄物外观、质地及颜色进行观察,发现有出血等异常时应立即送检。③早期肠内营养支持:在进行早期肠内营养支持前先采用Harris-Benedict公式对患者的基础能耗、静息能量消耗及静息能量代谢率进行计算,采用肠内营养乳剂及华瑞制药有限公司生产的Fr 15型普通胃管。在术后24 h开始进行鼻饲,以营养输液泵输注肠内营养液,速度控制在20~30 ml·h-1,输注量根据患者体质量而定,在前48 h输注量控制在500 ml·d-1,若无明显不良反应则每日增加1/4量至1500 ml·d-1。以可调恒温输液加热器对肠内营养液进行加热,观察组温度控制在22℃以模拟ICU环境温度;对照组温度则参照国内教材[8]控制在38℃,两组患者除营养支持温度不同外其余操作均相同。
1.3 评价指标
1.3.1 应激性溃疡诊断标准[9]
胃液隐血检查连续3次出现(+);便隐血检查连续出现3次(+);呕吐物标本隐血检查为(+),符合上述情况之一则可确诊为应激性溃疡。
1.3.2 胃动力
在营养支持前及支持7 d后以间接测量法对患者负压及胃残留量进行检测。
1.3.3 胃液pH
在营养支持前及支持7 d后抽取患者胃液5 ml,以便携式酸度计对胃液pH进行检测。
1.3.4 腹泻标准[10]
对排便性质、次数进行记录,排便次数在3次/d以上则认为是腹泻。
1.3.5 营养指标
在营养支持前及支持7 d后对患者体质量、三头肌皮褶厚度(Triceps Skin fold,TSF)及非瘫痪侧上臂三头角肌肌围(Mid-arm muscle circumference,MAMC)进行对比。
1.4 统计学方法
采用SPSS22.0统计学软件进行数据分析,计数资料以(n(%))表示,采用X2检验或Fisher检验,计量资料以均数±标准差(X ±SD)表示,组间对比行独立样本t检验,组内对比行配对t检验,均以P<0.05认为差异具有统计学意义。
2 结果
2.1 两组患者应激性溃疡及腹泻发生率对比
对照组患者应激性溃疡发生率明显高于观察组(P<0.05),而腹泻发生率与观察组无统计学差异(P>0.05),见表1。

表1 应激性溃疡及腹泻发生率对比(n(%),n=48)
2.2 两组患者胃动力指标及胃液pH对比
两组患者治疗后腹内压、胃残留量及胃液pH水平均明显升高(P<0.05),但对照组升高幅度明显大于观察组(P<0.05),见表2。
表2 治疗前、后胃动力指标及胃液pH对比(±SD,n=48)

表2 治疗前、后胃动力指标及胃液pH对比(±SD,n=48)
注:与治疗前相比,△P<0.05;与对照组相比,*P<0.05。
组别 腹内压(cmH2O) 胃残留量(ml) pH治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 8.75±2.08 14.55±2.74△ 83.07±20.16 171.08±43.29△ 1.43±0.32 5.93±1.05△观察组 8.83±2.11 11.06±2.51△* 84.13±19.53 137.61±30.18△* 1.44±0.31 5.27±1.03△*
2.3 两组患者营养指标对比
治疗后两组患者体质量、TSF及MAMC均明显下降,但对照组下降幅度更大(P<0.05),见表3。
表3 治疗前、后营养对比(±SD,n=48)
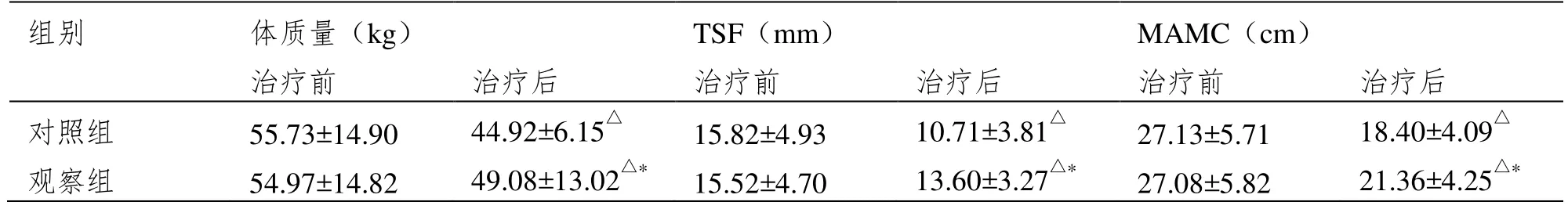
表3 治疗前、后营养对比(±SD,n=48)
注:与治疗前相比,△P<0.05;与对照组相比,*P<0.05。
组别 体质量(kg) TSF(mm) MAMC(cm)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 55.73±14.90 44.92±6.15△ 15.82±4.93 10.71±3.81△ 27.13±5.71 18.40±4.09△观察组 54.97±14.82 49.08±13.02△* 15.52±4.70 13.60±3.27△* 27.08±5.82 21.36±4.25△*
3 讨论
重症颅脑损伤患者机体处于高代谢、高分解状态,机体能耗及需求量均较大,肌肉蛋白质被大量分解而出现负氮平衡,此时维持正常的代谢及良好的营养状况对于维持患者生命体征具有重要的意义[11]。多项研究证实对重症颅脑损伤患者进行早期营养支持有助于改善胃黏膜结构功能,维持胃肠道功能,防止胃液对胃黏膜结构的破坏,降低应激性溃疡的发生率,但对于早期肠内支持时营养液的温度目前尚无统一的标准[12]。
胃液pH是胃肠道组织血供及氧代谢的重要监测指标,可有效反映胃肠道黏膜的血液灌注及氧合情况,相较于其他生化指标变化更早,敏感性更高。重症颅脑损伤患者交感神经异常兴奋,导致体内儿茶酚胺分泌量骤升,致其调节功能失衡而增加胃酸分泌,同时交感神经兴奋性增强还可导致胃黏膜血管持续收缩而影响黏膜完整性而出现应激性溃疡[13]。本研究结果显示:两组患者治疗后腹内压、胃残留量及胃液pH水平均明显升高,但对照组升高幅度明显大于观察组,提示低温早期营养支持可抑制胃酸过快升高,可能与低温刺激下可加速胃肠蠕动,加速胃排空而降低胃残留量,同时还可改善门脉系统血液循环,增加胃肠黏膜血液灌注量,降低酸性代谢产物的分泌及积累,抑制pH过快上升。另外有研究显示:低温肠内营养可减弱胃肠黏膜缺血再灌注过程活性氧分子的活化,减少自由基产生而减少细胞凋亡,降低炎症反应、减少胃黏膜出血,在多种机制作用下可有效降低患者应激性溃疡的发生[14]。
腹泻为肠内营养支持最常见的并发症之一,但目前关于肠内营养液温度对患者腹泻发生的影响尚存在争议。有研究者认为低温可引起胃黏膜微血管收缩而加快肠蠕动,增加腹泻的发生率[15],但本研究结果显示两组患者腹泻发生率差异无统计学意义。可能由于本研究的患者为重症颅脑损伤患者,此类患者本身处于应激状态,胃肠道血流量本就较少,胃肠蠕动较慢。因而在采用低温肠内营养支持时虽然可一定程度增加患者胃肠道蠕动速度,但不至于引发腹泻,不增加腹泻的发生率。同时观察组患者温度控制在22℃,与患者所处外界环境温度一致,可提高患者的耐受力。进一步对两组患者营养指标对比结果显示:治疗后两组患者体质量、TSF及MAMC均明显下降,但对照组下降幅度更大,可能是因为低温肠内营养支持能有效防止胃液pH迅速升高而避免胃肠道内消化酶失活,有助于营养物质的吸收,为患者提供充足的营养,减轻高分解、高代谢而造成的营养不良。
综上所述,低温早期营养支持较常温早期营养支持可显著降低ICU重症颅脑损伤患者应激性溃疡发生率,改善胃动力,防止胃液pH迅速升高,改善营养指标且不增加腹泻发生率。
