宫腔镜下电切术与腹腔镜下子宫瘢痕妊娠切开取胚术治疗内生型瘢痕妊娠的效果比较
2020-09-11耿晓庆
耿晓庆
(开封市妇幼保健院 妇产科,河南 开封 475000)
瘢痕妊娠是异位妊娠,指剖宫产女性再次妊娠后,孕囊着床于子宫瘢痕处,分内生型、外生型两种。瘢痕妊娠在剖宫产术后发生的异位妊娠中占6.1%[1]。近年,随着二孩政策的开放,内生型瘢痕妊娠发生率逐年升高,目前临床主要采取终止妊娠的方法治疗。基于此,本研究比较宫腔镜下电切术与腹腔镜下子宫瘢痕妊娠切开取胚术治疗内生型瘢痕妊娠的效果。
1 资料与方法
1.1 一般资料选取2018年2月至2019年1月开封市妇幼保健院收治的62例内生型瘢痕妊娠患者作为研究对象,按照手术方案分为腹腔镜组和宫腔镜组,各31例。腹腔镜组:年龄21~32岁,平均(26.83±2.51)岁;停经时间41~67 d,平均(54.29±6.18)d;距离上次剖宫产时间2~8 a,平均(4.93±1.26)a;产次1~2次,平均(1.61±0.14)次。宫腔镜组:年龄22~34岁,平均(28.04±2.91)岁;停经时间40~65 d,平均(52.74±5.96)d;距离上次剖宫产时间1~8 a,平均(4.52±1.70)a;产次1~2次,平均(1.59±0.19)次。两组患者年龄、停经时间、距离上次剖宫产时间、产次比较,差异无统计学意义(均P>0.05)。患者自愿参与本研究并签署知情同意书。本研究经开封市妇幼保健院医学伦理委员会审批通过。
1.2 纳入及排除标准纳入标准:(1)经超声、MRI检查确诊为内生型瘢痕妊娠;(2)血尿β-人绒毛膜促性腺激素(β-human chorionic gonadotropin,β-HCG)阳性;(3)阴道出血;(4)有剖宫史。排除标准:(1)子宫肌瘤;(2)临床资料不全;(3)其他类型妇科肿瘤;(4)手术禁忌证。
1.3 手术方法
1.3.1腹腔镜组 接受腹腔镜下子宫瘢痕妊娠切开取胚术治疗。患者取膀胱截石位,全麻。于脐孔下方中间位置做切口,建立人工气腹,压力为10~12 mmHg(1 mmHg=0.133 kPa)。借助腹腔镜,在子宫下段肌层,注射9 g·L-1的氯化钠溶液50 mL联合神经垂体素12 U,打开子宫膀胱反折腹膜,下推膀胱至宫颈外口。采用电极钩切开子宫颈管前壁,切口呈横形(或梭形),清理子宫、宫腔、宫颈管异物,缝合。术后压迫止血。
1.3.2宫腔镜组 接受宫腔镜下电切术治疗。垫高患者臀部,取膀胱截石位,全麻,消毒外阴、阴道等部位。使用宫颈钳夹持患者宫颈前唇,探针探测宫腔深度、方向,窥阴器扩张患者阴道,充分暴露宫颈后,用5 g·L-1的碘伏棉签消毒宫颈。排空镜鞘、光学镜管间空气,置入宫腔镜,打开光源,用50 g·L-1的葡萄糖溶液膨宫,压强为13~15 kPa,借助B超监视器确定患者宫腔内孕囊位置,通过负压吸出大块孕囊,用电切环切除胚胎组织至浅肌层,功率为60~80 W,电凝止血渗血处,必要时可用刮匙搔刮宫腔,至完全清除宫腔内妊娠组织。
1.4 观察指标(1)手术相关指标:包括手术时间、术中出血量、血β-HCG转阴时间及住院时间。(2)并发症:包括阴道大出血、下腹疼痛等。(3)生活质量:采用生活质量综合评定问卷-74(generic quality of life inventory-74,GQOLI-74)评估患者术前及术后3个月生活质量,包括躯体功能、社会功能、心理功能、物质生活状态4个维度,采用百分制,得分越高,生活质量越高。
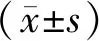
2 结果
2.1 手术相关指标与腹腔镜组比较,宫腔镜组手术时间、住院时间、血β-HCG转阴时间均较短,术中出血量较少(均P<0.05)。见表1。

表1 两组手术时间、住院时间、术中出血量、血β-HCG 转阴时间比较
2.2 并发症腹腔镜组出现2例阴道大出血,6例下腹疼痛,并发症发生率为25.81%(8/31);宫腔镜组出现1例下腹疼痛,无阴道大出血,并发症发生率为3.23%(1/31)。宫腔镜组并发症发生率较腹腔镜组低(χ2=4.679,P=0.031)。
2.3 生活质量术前,两组GQOLI-74各评分比较,差异无统计学意义(均P>0.05);术后3个月,两组GQOLI-74各项评分均较术前升高,且宫腔镜组GQOLI-74各项评分均高于腹腔镜组(均P<0.05)。见表2。

表2 两组患者手术前后GQOLI-74各评分比较分)
3 讨论
内生型瘢痕妊娠是剖宫产远期并发症,若未及时治疗,患者可出现大出血、子宫破裂等,危及生命。目前,内生型瘢痕妊娠主要通过手术清宫治疗,包括腹腔镜下子宫瘢痕妊娠切开取胚术、子宫次全切或全切术等。随着生活节奏加快,加上手术治疗具有住院时间短、恢复速度快等优势,逐渐被更多患者选择,而如何在安全、有效的基础上保护患者生育功能、减少创伤成为临床关注的问题。
研究报道,腹腔镜下子宫瘢痕妊娠切开取胚术能完全切除病灶,修复子宫生理解剖,但手术创伤大,患者住院时间长,恢复慢[2]。本研究结果显示,宫腔镜组手术时间、住院时间、血β-HCG转阴时间均短于腹腔镜组,术中出血量少于腹腔镜组,并发症发生率低于腹腔镜组,提示与腹腔镜下子宫瘢痕妊娠切开取胚术比较,宫腔镜下电切术手术时间、住院时间、血β-HCG转阴时间较短,术中出血量及并发症较少。与其他术式对比,宫腔镜下电切术具有以下优势:(1)微创、方法简单,能最大限度保留子宫完整性,且费用低,适合大多数患者;(2)手术时间短,术后并发症少,患者恢复快;(3)宫腔病变定点准确性高,有助于医生清楚观察患者宫腔内情况,确认宫腔内是否出现异常,且能放大肉眼无法查看的病灶;(4)能明确宫腔内妊娠组织位置、血管分布情况,有助于医生准确剥离孕囊;(5)直视下操作,能清除、剥离妊娠囊及陈旧机化的妊娠组织,避免损伤正常宫腔内膜;(6)能降低术后宫腔粘连发病率,降低盲目刮宫导致大出血的风险;(7)电凝止血,能降低术中出血量,但宫腔镜下电切术也具有无法修复切口处缺损,易因医生手术操作发生子宫穿孔等劣势[3-8]。本研究还发现,术后3个月,两组GQOLI-74各评分均较术前升高,且宫腔镜组GQOLI-74各评分均较腹腔镜组高,可见,与腹腔镜下子宫瘢痕妊娠切开取胚术比较,宫腔镜下电切术治疗内生型瘢痕妊娠,能提高患者生活质量。同时,行宫腔镜下电切术应注意:(1)手术操作过程中应使用超声仪监测患者宫腔内情况,降低子宫穿孔风险;(2)避免过度牵拉、扩张宫颈,以减少损伤或出血。
综上,与腹腔镜下子宫瘢痕妊娠切开取胚术比较,宫腔镜下电切术具有微创、经济、操作简单等优点,将其应用于内生型瘢痕妊娠的治疗,能缩短患者手术时间,减少出血量,促进患者恢复,提高生活质量,且并发症少。
