缺血性脑卒中患者动态心电图联合动态血压同步监测的临床意义
2020-09-08胡耀武张玉莲
胡耀武,张玉莲
(1.酒泉市金塔县人民医院心内科,甘肃酒泉735300;2.酒泉市人民医院心内科,甘肃酒泉735000)
缺血性脑卒中作为临床上极其常见的脑血管疾病,具有高致残率和高病死率等特点[1-2],患者起病较急且病情发展迅速,对其生命健康造成严重威胁。据报道,缺血性脑卒中的发病与血压、心电图异常密切相关[3]。借助动态心电图、血压同步监测能实时掌握患者的血压、心功能状况的动态变化,为早期察觉、预防缺血性脑卒中的发生提供切实依据[4]。本研究对原发性高血压(高血压)患者进行动态心电图、血压同步监测,通过对比非脑卒中、脑卒中患者的同步监测结果,旨在探讨动态心电图、血压同步监测在早期预测、防治缺血性脑卒中上的临床意义。
1 资料和方法
1.1 一般资料
将 2016 年 12 月至 2018 年 11 月在酒泉市金塔县人民医院住院治疗的高血压患者78 例作为研究对象,按照是否发生缺血性脑卒中将其分为脑卒中组(46 例)和非脑卒中组(32 例)。脑卒中组中男20 例,女26 例,年龄为(70.92±11.56)岁,发病时间为(6.23±2.11)h。非脑卒中组中男14 例,女18 例;年龄为(69.89±9.90)岁。两组性别、年龄比较,差异无统计学意义(t=0.4100,P=0.6830;χ2=0.0006,P=0.9810)。
纳入标准:(1)所有纳入的高血压患者均符合《中国高血压防治指南(2018 年修订版)》[5]中关于高血压的诊断标准,所有缺血性脑卒中患者均为首发发病,发病时间<12 h,经脑部计算机断层扫描(CT)或磁共振成像(MRI)确诊,符合《中国急性缺血性脑卒中诊治指南2018》中关于缺血性脑卒中的相关诊治标准[6];(2)两组患者无其他基础性疾病;(3)本研究经我院伦理委员会审核批准,所有患者及家属均对本研究详细知情,依从性良好,且均在知情同意书上签字。
排除标准:(1)既往脑卒中病史;(2)合并有中枢性呼吸衰竭、全身性感染、电解质紊乱、高热等影响心脏活动的患者;(3)伴有心力衰竭、心绞痛、先天性心脏病、风湿性心脏病、甲状腺功能亢进等心脏疾病的患者;(4)检查前服用影响自主神经活性药物的患者;(5)难以配合检查、依从性较差以及研究中途退出的患者。
1.2 方 法
采用ABPM50 24 h 动态血压分析仪(秦皇岛市康泰医学系统有限公司生产)对两组患者进行动态血压监测,设定白昼测量时间为早6:00 到晚 22:00,每 30 min 测量 1 次,晚 22:00 到次日早6:00 为夜间测量时间,每间隔1 h 测定1 次。动脉血压监测指标包括24 h 平均收缩压(systolic blood pressure,SBP)、24 h 平均舒张压(diastolic blood pressure,DBP)、白昼SBP、白昼DBP、夜间SBP 和夜间DBP。动态血压正常参考值:24 h 平均SBP/DBP为130/80 mmHg(1 mmHg=0.133 kPa);白昼SBP/DBP为 135/85 mmHg;夜间 SBP/DBP 为 125/75 mmHg,计算昼夜SBP节律和昼夜DBP。昼夜血压节律=(白天血压平均值-夜间血压平均值)/白天血压平均值×100%[7]。统计比较两组患者的血压类型:夜间血压下降率>15%以上视为昼夜节律存在,定为杓型;夜间血压下降率<15%视为昼夜节律消失,定义为非杓型;夜间血压高于白昼血压定义为反杓型[8]。
所有患者在入院24 h 内采用611 型标准同步12 导联心电图机(日本光电公司生产)进行心电图检查,检查期间患者取仰卧位,全身肌肉保持放松并自然呼吸,将肢体导联电极Ⅰ、Ⅱ、Ⅲ、aVR、aVL、aVF 安置在左右侧锁骨、肋弓以及锁骨中线交点位置,并将胸前导联电极安置在常规12 导联心电图V1~V6导联位置,确定心电图信号质量良好后启动同步连续记录仪进行实时监测,记录24 h的心电图变化情况,由心电图专业医师对心电图结果进行评判,心电图异常表现主要包括短阵性心房颤动(房颤)、室性期前收缩、房性期前收缩、房性心动过速、ST 段改变以及T 波改变等,记录两组患者的心电图异常情况。
1.3 统计学分析
采用SPSS 22.0 软件对数据进行分析处理。计量资料用()表示,数据比较采用双侧t检验;计数资料采用[n(%)]表示,数据比较采用卡方(χ2)检验进行。以P<0.05 表示差异有统计学意义。将缺血性脑卒中发生与否作为因变量,发生缺血性脑卒中时定义为1,未发生缺血性脑卒中为0,将两组患者一般资料、血压情况、心电图结果中存在明显差异的指标(包括年龄、夜间血压、昼夜血压节律、血压类型、短阵性房颤、夜间心律失常、夜间ST 段改变)作为自变量进行多元Logistic 回归分析,取双侧P<0.05 代表差异有统计学意义。
2 结 果
2.1 两组患者基线资料比较
两组患者血脂指标以及吸烟[23.91%(11/46)vs.25.00%(8/32),χ2=0.0016,P=0.9682]、饮酒史[19.57%(9/46)vs.15.63%(5/32),χ2=0.1989,P=0.6556]等一般资料比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者的一般资料比较 [mmol/L,±s]
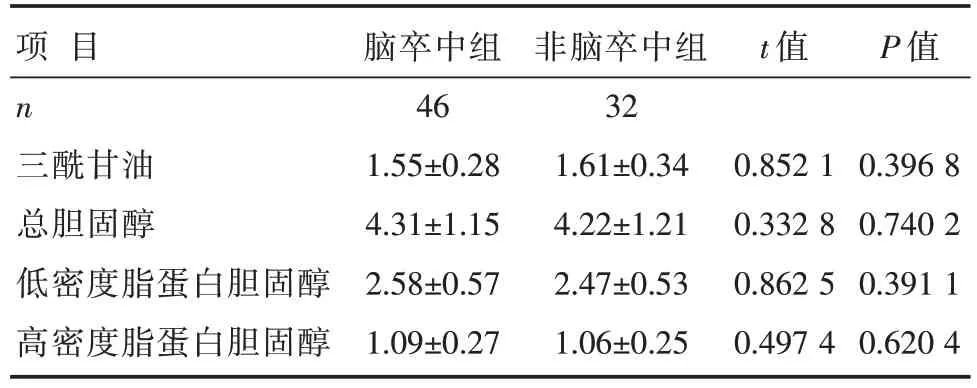
表1 两组患者的一般资料比较 [mmol/L,±s]
项目n三酰甘油总胆固醇低密度脂蛋白胆固醇高密度脂蛋白胆固醇脑卒中组46 1.55±0.28 4.31±1.15 2.58±0.57 1.09±0.27非脑卒中组32 1.61±0.34 4.22±1.21 2.47±0.53 1.06±0.25 t 值0.852 1 0.332 8 0.862 5 0.497 4 P 值0.396 8 0.740 2 0.391 1 0.620 4
2.2 两组患者的昼夜血压变化及昼夜血压节律比较
两组患者的白昼血压、血压异常率比较,差异无统计学意义(P>0.05);脑卒中组患者的夜间血压水平、血压异常率均明显高于非脑卒中组,其昼夜血压节律则均明显低于非脑卒中组,差异有统计学意义(P<0.05),见表2。
表2 两组患者的昼夜血压变化及昼夜血压节律比较[±s,n(%)]
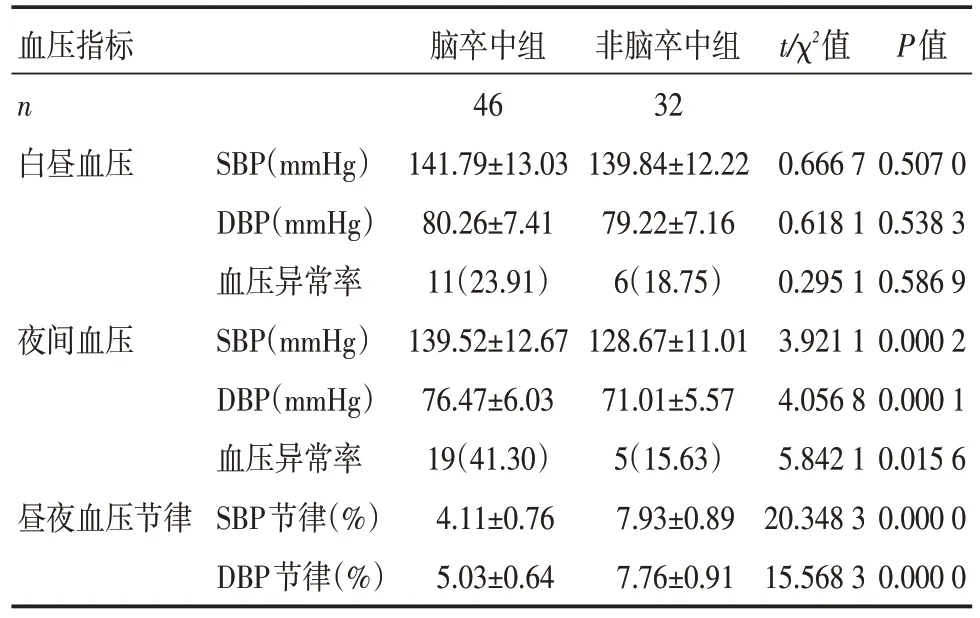
表2 两组患者的昼夜血压变化及昼夜血压节律比较[±s,n(%)]
血压指标 脑卒中组 非脑卒中组t/χ2值P值n白昼血压夜间血压昼夜血压节律SBP(mmHg)DBP(mmHg)血压异常率SBP(mmHg)DBP(mmHg)血压异常率SBP节律(%)DBP节律(%)46 141.79±13.03 80.26±7.41 11(23.91)139.52±12.67 76.47±6.03 19(41.30)4.11±0.76 5.03±0.64 32 139.84±12.22 79.22±7.16 6(18.75)128.67±11.01 71.01±5.57 5(15.63)7.93±0.89 7.76±0.91 0.666 7 0.618 1 0.295 1 3.921 1 4.056 8 5.842 1 20.348 3 15.568 3 0.507 0 0.538 3 0.586 9 0.000 2 0.000 1 0.015 6 0.000 0 0.000 0
2.3 两组患者血压类型分布比较
两组非杓型血压比例比较,差异无统计学意义(P>0.05);脑卒中组患者中血压类型为杓型的比例明显低于非脑卒中组,反杓型的比例明显高于非脑卒中组,差异有统计学意义(P<0.05),见表3。
2.4 两组患者动态心电图异常检出结果比较
两组窦性心动过速、窦性心动过缓患者比例比较,差异无统计学意义(P>0.05);脑卒中组短阵性房颤患者比例明显大于非脑卒中组,差异有统计学意义(P<0.05),见表4。
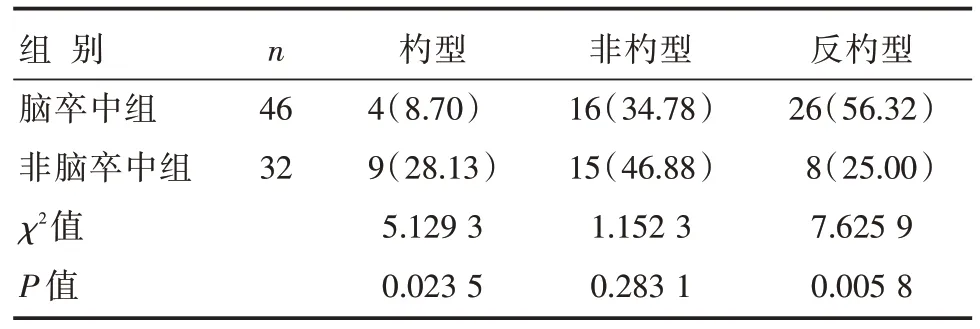
表3 两组患者血压类型比较 [n(%)]
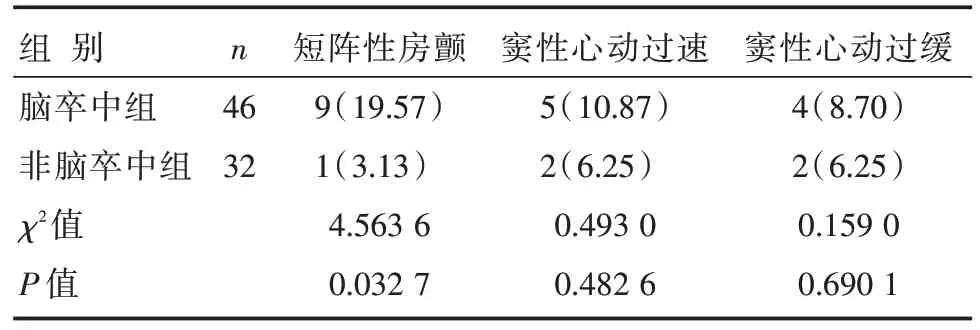
表4 两组患者动态心电图异常检出结果比较 [n(%)]
2.5 两组患者昼夜心律失常、SSTT 段改变和T 波改变比较
两组患者白昼的心律失常、ST 段改变和T 波改变比较,差异无统计学意义(P>0.05);脑卒中组患者在夜间发生心律失常、ST 段改变和T 波改变的发生率明显大于非脑卒中组,差异有统计学意义(P<0.05),见表5。
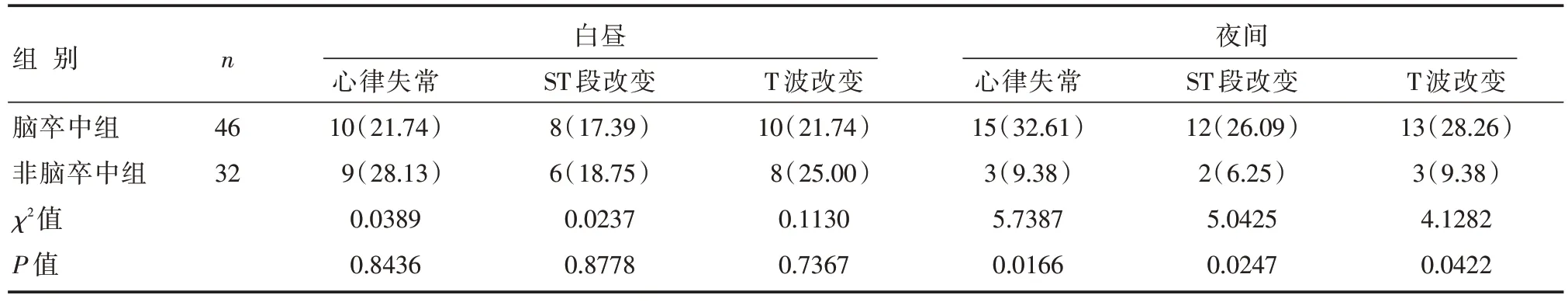
表5 两组患者昼夜心律失常、ST 段改变和T 波改变发生率比较 [n(%)]
2.6 缺血性脑卒中危险因素的Logiissttiicc 回归分析结果
Logistic 回归分析结果显示,年龄、夜间血压、昼夜血压节律、血压类型、短阵性房颤、夜间心律失常、夜间ST 段改变均为导致缺血性脑卒中的危险因素,见表6。
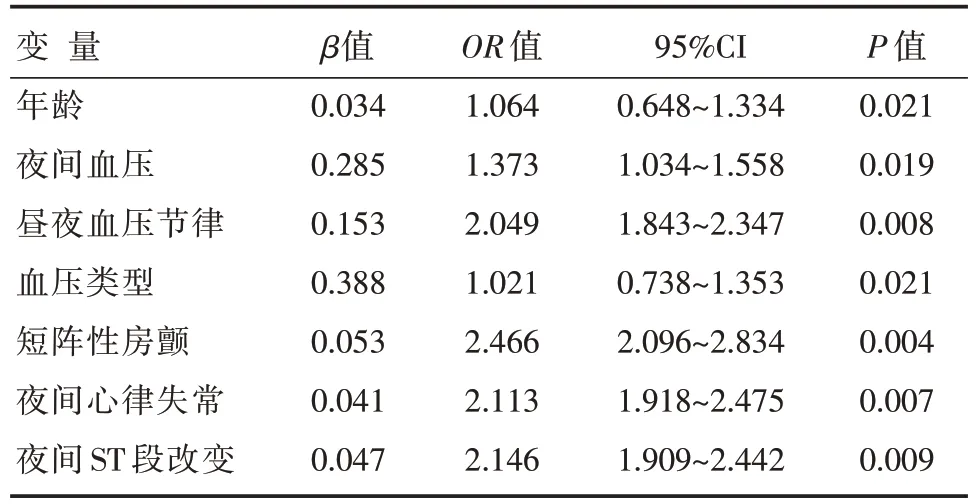
表6 缺血性脑卒中危险因素的Logistic 回归分析结果
3 讨 论
缺血性脑卒中作为临床上常见的脑血管疾病,发病率较高,且具有较高的致残率和致死率。缺血性脑卒中一般起病较急,若得不到及时抢救则往往会导致患者死亡,高血压、高血糖、高血脂、心脏病等均是导致该病发生的重要影响因子[9]。缺血性脑卒中不仅会对患者的脑神经系统和功能造成不可逆损伤,还会引起继发性心脏损伤,进而对其正常心脏功能造成影响。另外也有研究结果表明,缺血性脑卒中引起的心律失常、短阵性房颤等可能是引起患者死亡的重要因素[10],因此应当给予密切关注。
高血压作为缺血性脑卒中最为主要的独立危险因素之一,其能够促使脑动脉粥样硬化的发生,粥样斑块破裂则能够引起脑血栓的形成[11]。高血压所致的脑血管病变所在的血管多为压力较高的大动脉分支,容易发生血管闭塞性病变。动态血压监测不仅能够客观地反映患者在全天候的血压波动特点[12],便于充分了解患者血压昼夜负荷、血压昼夜节律变化等情况。同时动态心电图能够对患者进行24 h 持续性的心电监护,可获得约10 万次的心搏心电信号,能够为病情的临床诊断提供更加详实的参考信息和数据[13]。动态心电图、动态血压同步检测不仅能够实时反映患者的血压、心电图变化,同时还能够较好地反映出心电图异常与血压异常之间的联系[14-15],通过联系心电图异常和血压异常之间的关联,便于积极查找高危因素,及早采取有效措施进行干预,对于缺血性脑卒中的早期预测及防治都具有重要意义。
本研究结果显示,缺血性脑卒中患者的夜间SBP、DBP 均明显高于未伴有缺血性脑卒中的患者,昼夜血压节律则均明显低于伴有缺血性脑卒中的患者,夜间发生血压异常的比例明显高于未伴有缺血性脑卒中的患者,缺血性脑卒中患者的血压类型与非缺血性脑卒中患者相比,杓型比例明显较低,反杓型比例明显较高。分析原因,昼夜血压节律减弱和消失的原因可能是由于脑组织缺血导致维持器官组织血流量的心血管调节机制被激活[16],使夜间血压降低被削弱。这一现象一方面体现出组织器官存在不同程度的缺血,另一方面也反映出机体对组织器官缺血的代偿能力。
从动态心电图监测结果来看,缺血性脑卒中患者中检出短阵性房颤比例明显大于未伴有缺血性脑卒中的患者,而缺血性脑卒中患者在夜间心律失常、ST 段改变和T 波改变的概率明显大于未伴有缺血性脑卒中的患者。分析原因,可能是由于早期脑部病变会激发患者机体处于应激状态,儿茶酚胺和肾上腺素分泌增加[17],导致冠状动脉收缩或挛缩,诱发、加重心脏病变的发生,也可能由于既往长期短阵性房颤未被发现与诊断,未予抗凝治疗导致左心房血栓形成、脱落引起脑栓塞。利用动态心电图监测能够及时察觉这一阶段出现的短阵性房颤、心律失常等心脏病变,对于早期预防缺血性脑卒中的发生具有直接指导性意义。
此外,本研究对影响缺血性脑卒中发生的危险因素进行多元Logistic 回归分析,结果发现,年龄、夜间血压、昼夜血压节律、血压类型、阵发性房颤、夜间心律失常、夜间ST 段改变均为导致缺血性脑卒中的危险因素。临床工作中发现,许多缺血性脑卒中患者既往无高血压、心悸等症状,但实际存在血压异常、心律失常等,借助动态心电图和动态血压同步监测能够实时反映患者的血压波动和心电图异常变化,及时发现缺血性脑卒中的早期征象,这对于缺血性脑卒中的早期筛查、控制及预防都具有重要意义。
综上所述,夜间血压异常,昼夜血压节律降低、短阵性房颤、心律失常等均为缺血性脑卒中的危险因素,动态血压、动态心电图同步监测能够及早发现其血压波动和心电图异常变化,便于早期筛查正常人群中缺血性脑卒中高危人群并给予早期干预,从而将缺血性脑卒中发生的风险降至最低。
