斜视矫正术后早期患者散光状态变化
2020-09-04汪枫陈瑶翟金霞
汪枫 陈瑶 翟金霞
斜视是儿童及成人常见的眼病,患病率大约是3.5%~5%[1]。其中矫正斜视手术是主要的纠正方法之一[2]。手术方式大多依据斜视的类型以及检查的斜视度来设计增强或减弱对应眼外肌的力量。由于斜视手术的过程中手术的操作、眼外肌肌止端的位置变化、眼外肌本身位置的移动、肌肉或结膜缝合后的愈合反应等因素,都可能会对术后的屈光、散光状态造成一定的影响[3,4]。近年来,国内外有很多相关研究报道[3-12],但由于样本数量、手术方式、测量方法和统计学分析的方法不同,研究结果不一。且所有研究更多关注手术后长期的散光状态变化,对于术后散光状态尤其是1个月以内的动态变化的数据并没有相关文章报道。本研究通过角膜地形图检测三组不同斜视矫正术式手术前后尤其是术后早期的散光状态,掌握不同术式斜视矫正术后早期散光状态变化的一般规律,对于术后初期视力和散光状态的改变以及配镜验光可有一定的指导意义。
资料与方法
一、研究对象
入选标准:①年龄≥3岁,能够理解并配合角膜地形图检查的患者;②能够坚持随访。排除标准:①患有其他眼部疾病;②既往曾经做过斜视或者内眼手术的患者。
选取近期在我院眼科住院的斜视矫正手术患者45例(54只眼),其中男性25例(31只眼),女性20例(23只眼),年龄4~22岁,平均年龄(12.74±4.34)岁。
二、分组按照斜视矫正手术方式不同分组:I组:单眼一条直肌后徙一条直肌截除组35例(35只眼);II组:单眼一退一截加下斜肌截断组7例(7只眼);IlI组:单眼一条直肌后徙组9例(12只眼)
三、治疗
手术均有同一斜弱视专科医师进行实施,在头戴显微镜下操作,局麻或者全麻下进行(全麻下依然局部进行麻醉),采用Parks切口,进行常规量斜视矫正手术。常规分离结膜下组织、筋膜及节制韧带之后,勾取直肌或者斜肌。对于共同性斜视,依据术前检查的斜视度,I组将直肌用6-0可吸收缝线进行直肌边缘双套环缝线,一条直肌后徙到计算量处,另一条直肌截除计算量的部分;III组将直肌用6-0可吸收缝线进行直肌边缘双套环缝线,后徙至计算量处;对于伴有下斜肌亢进的共同性斜视,II组除了将水平肌一退一截之外,钩取下斜肌并将其直接截断。对于水平肌的手术量,内直肌后徙量不超过5 mm,截除量不超过7 mm;外直肌后徙量不超过7 mm,截除量不超过8 mm。
四、检查
角膜地形图检查:术前1 d,术后1 d,2周,4周由一人检查。用TMS-4角膜地形图仪测量散光值及角膜中央0,3,5 mm区的鼻、颞侧的角膜平均屈光力。
五、统计学方法
应用SPSS 22.0软件统计,对于组间和手术前后各时间点的散光状态和角膜曲率采用两因素重复测量方差分析法进行比较,组间和组内的两两比较通过SNK法。P<0.05则考
结 果
一、患者术前资料
在最终纳入统计的54例患者中,男性33例,女性21例,年龄分布为4~22岁,平均年龄(12.74±4.34)岁。54例(54只眼),其中右眼25只,左眼29只。按照患眼情况设计斜视矫正手术方式不同分为3组,Ⅰ组:单眼一条直肌后徙一条直肌截除组35例(35只眼);Ⅱ组单眼一退一截加下斜肌截断组7例(7只眼);Ⅲ组是单眼一条直肌后徙组9例(12只眼)。术前3组患者年龄、性别分布差异均无统计学意义,具有可比性。见表1。
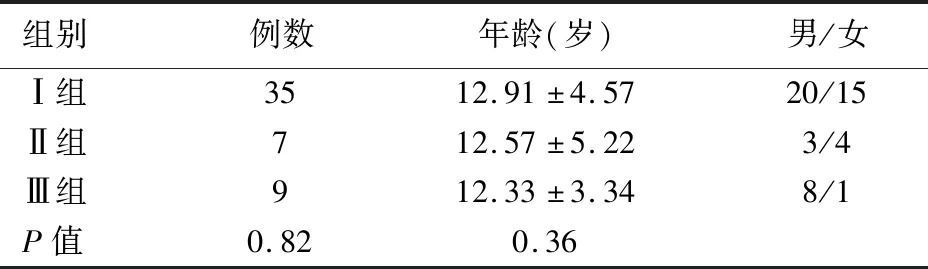
表1 术前各组间患者的年龄和性别比较
二、患者斜视矫正术后早期散光变化趋势
比较术前与术后散光度数的变化及趋势。结果可知(见表2),Ⅰ组和Ⅱ组患者散光值术后1 d、1周和2周较术前差异均有统计学意义(P<0.05),其散光度数变化趋势可见图1:术后1 d散光值增长至最高值,随后散光度数逐渐下降,术后4周的散光度数和术前比,虽然仍然稍高,但差异已经无统计学意义(P>0.05);Ⅲ组患者的散光值术后1 d和1周较术前差异均有统计学意义(P<0.05),其散光变化趋势和I组、II组一致,患者散光度数在术后1d达到最高值,随后散光度数逐渐下降,在术后2周时虽然散光度数仍然较术前稍高,但是其差异已无统计学意义(P>0.05)。
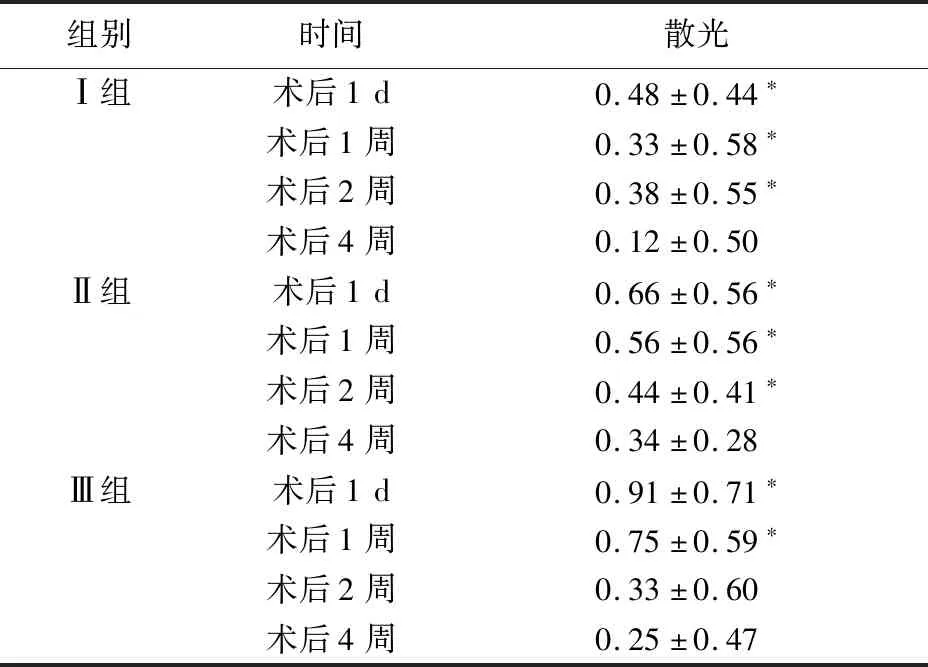
表2 各组患者斜视矫正术后不同时间段散光值与术前的差值比较
三、患者斜视矫正术后角膜曲率变化趋势
比较术前与术后角膜中央曲率、3 mm后徙侧、3 mm对应侧、5 mm后徙侧、5 mm对应侧。Ⅰ组患者角膜中央曲率术后1 d、1周和4周较术前差异均有统计学意义(P<0.05),术后2周较术前无显著差异(P>0.05);3 mm后徙侧术后4周较术前差异均有统计学意义(P<0.05),术后1 d、1周和2周较术前无显著差异(P>0.05);3 mm对应侧、5 mm后徙侧、5 mm对应侧均在术后1周和4周较术前差异均有统计学意义(P<0.05),术后1 d、2周较术前无显著差异(P>0.05)。
Ⅱ组和Ⅲ组患者的角膜中央曲率、3 mm后徙侧、3 mm对应侧、4 mm后徙侧、4 mm对应侧在术后任何时间点均与术前无显著差异(P>0.05)。见表3。
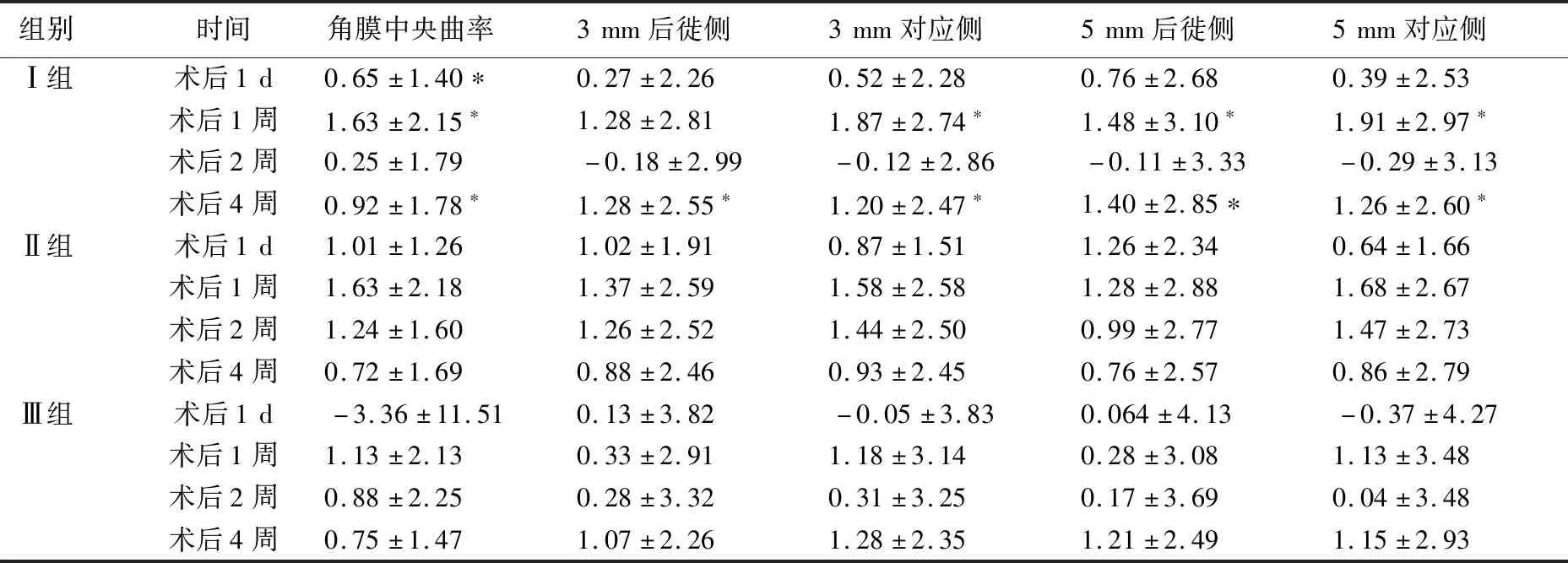
表3 各组斜视矫正术后不同时间段角膜曲率和术前差值比较
讨 论
斜视矫正术是通过将眼外肌后徙、缩短、移位、截断等方法调整眼外肌的肌力,进而达到矫正斜视患者眼位的手术。角膜曲率、晶状体曲率以及眼轴长度都是影响屈光误差的因素[5,6]。除此之外,角膜厚度、前房深度以及眼压也是被认为是影响屈光的成分因素。在先前研究中对水平斜视矫正手术后散光和屈光不正的改变的机制有着各种推测,其中最常见的机制是由于眼外肌后退造成对眼部压力的降低进而导致角膜曲率的改变[7-13]。Preslan[8]报道睫状体循环的节段性变化可以影响角膜曲率进而可导致非角膜因素的散光。除此之外,巩膜的伤口愈合过程[10]、眼睑水肿[12]都曾经被报道考虑是引起手术后散光和屈光不正的原因。
如今,国内外对于斜视矫正术后引起屈光状态的何种变化趋势,持续多长时间,不同手术方式是否有不同的变化,并无统一的定论。Marshall[7]首次报道了水平肌肉手术后会出现短暂的屈光状态变化和相应的视力下降。有报道表明[9]斜视术后会出现近视漂移,也有报道[8]会出现远视漂移。Hong等[10]研究发现,水平斜视矫正术后患者会出现散光度数的增加,并且会出现近视化的倾向,这种状况会持续3个月左右。而Al-Tamimi等[14]的研究结果表明,水平斜视矫正术后会出现短暂的等量球镜的屈光增加,并出现无临床意义的近视漂移。KutluturkI等[15]发现斜视术后会出现散光度数的增加,但这种情况只会在短期出现,之后会随着时间的推移逐渐恢复正常。Noh等[4]研究发现,外直肌后徙可导致散光和近视的加重,并且同时会出现前房深度和角膜曲率的变化。以上研究大多数为回顾性调查,且更关注于斜视矫正术后长期的屈光状态的变化情况,并没有对其术后早期尤其是术后1个月以内进行详尽的研究报道。
本研究采用前瞻性研究,对患者在术后1 d、1周、2周、4周进行随访,探讨其散光值在术后早期随时间变化的趋势。结果显示,3组散光值在各个时间点总体差异有统计学意义,I组(一退一截)和II组(一退一截+下斜肌截断)在术后1 d、1周、2周的散光度较术前增加(P<0.05),但术后4周的散光度数与其他时间点比差异无统计学意义;III组(一退)在术后1 D、1周的散光度较术前增加(P<0.05),但术后2周、4周的散光度与其他时间点比差异无统计学意义。3组的散光度数都在术后1 d升高达到峰值,并都随着时间的推移在逐渐减少。我们发现,单眼涉及两条水平肌的斜视手术,其散光度数大约在术后4周左右虽然仍然和术前有些稍高,但是已经无统计学意义,也就是基本恢复正常;单眼涉及一条水平肌的斜视手术,其散光度数基本在术后2周左右即基本恢复正常。说明斜视手术对患者散光度数有短暂的一定影响,并且随着时间的推移,散光度数会逐渐恢复至术前水平。同时,我们还发现,I组术后1周、术后4周的散光度数及距离角膜顶点3 mm、5 mm区角膜曲率升高,提示斜视患者水平肌后徙加缩短可能会引起局限性的角膜曲率变化。本研究结果与前述研究结果[4,15]基本一致。
本研究还发现,3组的散光度虽然和术前相比均有变化,具有统计学意义,但是变化程度在临床上并不能够达到影响术后矫正视力的程度。本研究依据散光类型不同,分为3种:无散光、顺规散光和逆规散光,其中顺规散光占了绝大多数(98%)。术后散光患者有所增加,但是仍然以顺规散光为主。尽管散光度数有所增加,但是散光类型的趋势基本保持一致。这些结果与前述研究基本一致。
国内外研究发现,不同的斜视手术方式对于患者术后屈光状态影响也不同。谢小华等[16]发现斜视矫正手术涉及的眼外肌数目不同,术后屈光度变化趋势也不同,但术后1个月左右即可恢复术前屈光状态。Denis等[17]研究表明单纯眼外肌后徙术中,后徙的量与术后散光度的增加成正比关系。但是Kutluturk等[15]却在研究中报道称眼外肌后徙的数量和量与术后散光度的增加无相关性。本研究按照不同术式进行分组发现,下斜肌截断手术方式不影响术后屈光状态,眼水平肌后徙手术及眼水平肌后徙联合拮抗肌缩短手术可短暂影响手术后屈光状态,但可逐渐恢复,本实验中患者基本上1个月以后即处于恢复状态。其考虑原因可能是术后肌肉紧张度发生变化,引起眼球壁压力的变化,进而影响角膜曲率变化最终导致散光屈光状态的改变。而下斜肌截断对术后屈光影响不大可能是因为下斜肌止端与角膜缘距离较远的缘故。
综上所述,不同的斜视矫正手术方式对术眼术后尤其是早期的散光度存在一定的影响,下斜肌截断术后患者基本无明显影响,这些在一定时间内大多数能够恢复到术前水平。并且,这些散光大多数是顺规散光,可以通过配镜得以纠正,不会造成术后的视觉质量的影响。
