疑似新型冠状病毒肺炎产妇剖宫产手术的护理体会
2020-08-31陈璨,陈红
陈 璨,陈 红
(华中科技大学同济医学院附属同济医院 手术室,湖北 武汉,430030)
新型冠状病毒主要传播途径是经呼吸道飞沫传播和密切接触传播,人群普遍易感[1]。新型冠状病毒肺炎以发热、干咳、乏力为主要表现,少数患者伴有鼻塞、流涕、咽痛和腹泻等症状。重症患者多在发病1周后出现呼吸困难和/或低氧血症,严重者快速进展为急性呼吸窘迫综合征、脓毒症、休克以及难以纠正的代谢性酸中毒和出凝血功能障碍等[1]。基于目前的流行病学调查,该病的潜伏期大约为1~14 d,多为3~7 d[1]。孕产妇体质特殊,是新型冠状病毒肺炎的高危人群[2-3]。手术室是实施手术治疗、检查、诊断以及抢救急危重病患者的重要场所,是发生院内交叉感染的高危场所。新型冠状病毒肺炎疫情期间,医院手术室在医院感染、医务处、麻醉科、妇产科等手术相关科室的指导下和协助下,通过阅读相关指南、指导意见,结合临床制定了针对疑似或确诊新型冠状病毒肺炎患者的手术流程。2020年1月19日—2月18日科室收治31例疑似新型冠状病毒肺炎产妇,均顺利完成剖宫产手术,现将护理经验报告如下。
1 临床资料
通过医院电子信息化手术系统,回顾2020年1月19日—2月18日妇产科收治的疑似新型冠状病毒肺炎产妇31例的临床资料。产妇年龄24~41岁,其中初产妇24例,经产妇7例。临床病例资料显示部分产妇近期有发热病史,部分患者有流行病学接触病史。31例产妇剖宫产手术顺利。
2 护理
2.1 术前准备
2.1.1 人员准备: ①培训:组织医务人员学习新型冠状病毒肺炎相关知识。采用电子网络教学和现场教学2种模式。现场教学时要求全体学习人员佩戴口罩,并实行分批学习制,避免人员聚集。对相关人员实行“一对一”考核,保证所有值班人员掌握防护服的穿脱方法。②人员安排:所有手术人员均实施三级防护。科学、合理安排隔离区人员。剖宫产手术安排巡回护士A、器械护士、麻醉医生A进入隔离手术间;巡回护士B进入缓冲区;麻醉医生B、巡回护士C进入缓冲前室。各区人员尽量减少进出,节约防护用品的同时,减少交叉感染风险。
2.1.2 环境准备: ①区域划分:新型冠状病毒肺炎疫情发生后,医院组织医院感染科及其他各相关科室绘制隔离手术间标准图,设置相应的隔断,医务人员在缓冲间进行三级防护后可进入隔离手术间。手术结束后,医务人员通过缓冲一区和缓冲二区离开隔离手术间,各区域划分标识清晰。将穿脱防护服流程图粘贴于缓冲区醒目位置,便于医务人员随时查看。设立新型冠状病毒肺炎患者专用电梯、专用转运通道及专用术后医疗垃圾转运通道。
2.1.3 用物准备: 隔离区严格按照传染病手术间要求布置:①隔离手术区域内不需要用的仪器设备等全部清出,减少暴露风险。②检查隔离手术间无影灯、手术床、吸引器、婴儿急救箱等设备是否完好,确保手术仪器设备处于功能状态。③隔离手术区域内一次性用物标识清晰,按需存放。④术中所需急救药品按需、定量备齐。⑤手术所需器械、一次性敷料、低值耗材等妥善备齐,术前与手术医生沟通病情,减少手术过程中物品添加次数,减低感染风险。
2.1.4 流程制定: 新型冠状病毒肺炎疑似或确诊患者的急诊手术涉及人员较多,需要各科室协商并制定出规范的流程,见图1。应细化工作流程,降低医务工作人员暴露风险。由于疑似新型冠状病毒肺炎产妇情况特殊,手术接诊时需要提前了解患者病史,如双胎妊娠、前置胎盘、有无大出血风险等情况[4]。转运产妇前需进一步确认术前准备是否完善,通知麻醉医生及其他相关人员做好准备。

图1 疑似或确诊新型冠状病毒肺炎患者手术接诊流程
2.2 手术配合
2.2.1 巡回护士配合: ①安全核对:术前认真核对患者信息,严格遵守手术安全核查制度。对难以取得配合的患者,应积极与其家属沟通。②建立静脉通路:建立静脉通道,选择18 G 直行留置针进行穿刺,确保静脉通道流畅,必要时协助麻醉医生进行动脉穿刺。③心理护理:疑似新型冠状病毒肺炎孕产妇情况特殊,情绪波动较大。医护人员接待产妇时态度和蔼、耐心,沟通时尽量使用礼貌用语,也可以通过书面沟通的方式对患者进行心理疏导,缓解患者紧张、焦虑等不良情绪[5]。④体位安置:患者麻醉时取侧卧前屈脊柱体位,麻醉成功后协助患者取平卧位,上肢外展并妥善约束。体位安置过程中动作轻柔,及时询问患者舒适度,尽量减轻患者不舒适感。遵循体位摆放原则,在保证患者肢体功能位的前提下尽可能暴露手术视野。⑤病情观察:手术开始后,严密观察患者生命体征,记录出血量及尿量。密切关注手术进展,及时提供手术所需用物。⑥清点记录:及时清点和记录手术用物。手术清点记录单需要在手术间内填写完成,收费单由隔离区外护士通过对讲机与手术间巡回护士核对记录。对于隔离区内使用的特殊耗材,要在隔离区外取下二维码后再使用。⑥配置消毒液:巡回护士B要根据手术进展情况配置好含有效氯的消毒液,供手术结束后复用医疗器械浸泡和手术间物体表面消毒使用[6]。
2.2.2 器械护士配合: ①提前洗手:穿着防护服不宜动作过快和幅度过大,预防交叉感染。由于穿着防护服一定时间后会有憋气感,且移动速度较平常缓慢,因此器械护士需要提前20 min洗手,按照标准手术摆台整理器械台。②消毒铺巾:协助手术医生消毒铺巾,取适量消毒液,避免消毒液灼伤患者皮肤。③清点用物:手术过程中器械护士与巡回护士需要完成6次清点工作,分别在手术开始前、关闭子宫前、关闭子宫后、关闭腹膜前、关闭腹膜后及手术结束后。清点术中用到的器械、纱布、缝针等各项用物的数量和完整性,确保无异物遗留在体腔内。③术中配合:器械护士应熟悉手术步骤,了解手术医生习惯,关注手术进展,以便及时传递手术所需用物。实施规范化、精准化手术配合,无接触式传递锐器,防止术中锐器伤发生。严格遵守无菌操作原则,尽量避免接触子宫的纱布或缝线再接触其他部位,减少患者术后感染或者子宫内膜异位症等并发症的发生风险。④用物处理:医疗废弃物按照隔离手术患者用物处理流程分类处理[6]。疑似或确诊新型冠状病毒肺炎患者术后用物处理流程见图2。
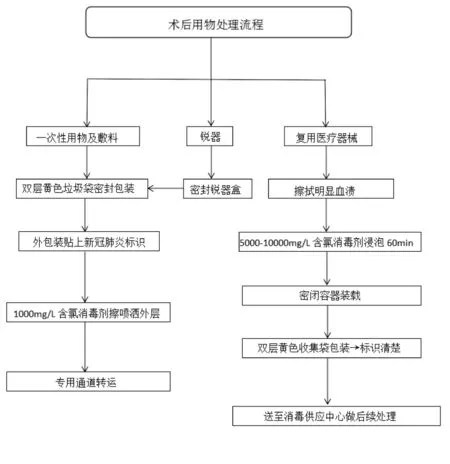
图2 疑似或确诊新型冠状病毒肺炎患者手术术后用物处理流程
2.3 终末处理
2.3.1 隔离区消毒: 患者离开手术间后,对隔离手术间进行终末消毒[6]。①使用1 000 mg/L含氯消毒剂擦拭物体表面。②所有用物分类处理完毕后关闭手术间,使用3%过氧化氢的雾化消毒机,20~30 mL/m,密闭作用2 h后再通风60 min[6]。③地面的处理:术后地面无明显血迹时,可用2 000~5 000 mg/L的含氯消毒液清理,消毒作用时间≥30 min,再用清水拖地。
2.3.2 缓冲区消毒: 手术间和缓冲区处于备用状态时,每日使用紫外线灯照射消毒,每次照射不少于1 h, 2次/d[6]。
2.3.3 患者分泌物、引流物等处理: 在一次性吸引袋内直接加入5 000~10 000 mg/L含氯消毒剂,将患者的分泌物和血液、体液、引流物等收集于袋内,使最终浓度达到20 000 mg/L有效氯浓度。按分泌物、消毒液的比例1∶2 浸泡消毒 2 h后按照医疗垃圾密封处理[6]。
2.3.4 完善记录: 完善疑似新型冠状病毒肺炎患者信息登记流程,同时记录参与手术的医务人员的相关信息。
3 讨论
新型冠状病毒肺炎疫情期间,医院制定了针对疑似或确诊新型冠状病毒肺炎患者的手术流程,以帮助医护人员疫情期间更加规范和有序地开展手术。科室在制定和执行流程的过程中也总结出一些经验,例如所有参与手术的人员均应在三级防护措施下进行手术操作;孕产妇需要全程佩戴医用防护口罩;新生儿复苏时要避免接触性传染,尽早实施隔离,并行新型冠状病毒核酸检测。
本文总结了疑似新型冠状病毒肺炎产妇剖宫产手术的护理要点,包括安排手术人员培训、设置专用手术区域及转运通道、制定手术接诊流程、开展规范化精准化手术配合、制定术后处理流程等。但本文总结的护理经验存在一定的局限性。外科手术与剖宫产手术在手术时间、手术难度系数、术中病情变化等方面存在差异[7],因此有必要进一步优化相关流程和制度。例如:①针对急危重症手术患者,应完善手术接诊流程、标本送检流程,增加术中备血、取血流程等。②针对不同专科手术、新型冠状病毒肺炎结合特殊感染的手术等,应制定更详细的术后手术间终末消毒处理规范。③针对特殊手术患者、急危重症手术患者,应制定手术室与病房交接班流程。④制定疑似或确诊新型冠状病毒肺炎患者手术过程中医护人员发生血源性职业暴露的应急预案。⑤三级防护状态下,医护人员易发生皮肤压力性损伤[8],易出现憋闷感,甚至部分医护人员会出现心慌、胸闷、突发晕厥等情况。因此,应制定术中医护人员突发晕厥的应急预案,通过不断完善相关制度和流程,确保疫情期间外科手术顺利开展。
利益冲突声明:作者声明本文无利益冲突。
