肝动脉化疗栓塞联合阿帕替尼治疗原发性肝癌的安全性和有效性分析
2020-08-26黄文薮郭永建黄敬君周静文梁礼聪吴镜强
黄文薮 郭永建 黄敬君 周静文 梁礼聪 吴镜强
原发性肝癌是临床上常见的恶性肿瘤,在全球恶性肿瘤致死率中仅次于肺癌。由于该病起病隐匿,早期发病症状不典型,易被忽视,往往导致患者诊断时已处于中晚期,失去根治性治疗机会。肝动脉化疗栓塞术(transcatheter arterial chemoembolization,TACE)是目前治疗中晚期肝癌最常用方式,通过化疗药物直接作用于病灶,杀灭与消除肿瘤细胞,但随着临床大量实践发现,TACE治疗无法确保完全杀灭肿瘤病灶,术后易出现肿瘤复发情况[1]。因此通常会结合其他治疗方式加强治疗,如抗血管生成药物,以达到最佳治疗及预后效果。阿帕替尼是一种VEGFR2抑制剂,具有高选择性靶向性,可控制血管内皮细胞增殖或生成,既往在胃癌治疗中有良好效果[2],近年来,在肝癌的治疗中也被证实对患者有生存获益[3]。鉴于此,本次研究对中晚期肝癌患者采用TACE联合阿帕替尼治疗展开相应的分析,报道如下。
资料与方法
一、一般资料
选自2017年1月至2020年5月期间在我院接收的72例原发性肝癌患者作为本次研究对象,依据随机数字表法划分为观察组与对照组。两组患者性别、年龄、肝功能分级等一般资料对比差异不明显(P>0.05),可比性成立,具体见表1。
二、纳入及排除标准
(一)纳入标准[4]
(1)经临床相关检查符合《原发性肝癌诊疗规范》诊断标准;(2)符合TACE治疗指征;(3)KPS评分≥60分;(4)预估生存期超过3个月;(5)肿瘤分期为巴塞罗那(BCLC)为B期、C期。
(二)排除标准
(1)入组前接受过肝癌相关治疗;(2)伴有活动性出血或严重凝血障碍;(3)存在化疗药物或造影剂过敏史;(4)合并其他恶性肿瘤与肝胆管细胞癌;(5)重要脏器功能严重不全;(6)伴严重认知障碍及精神疾病者。
三、方法
两组患者在术前均完善血常规、凝血功能、生化、肿瘤标志物及影像学检查等。
(一)对照组
接受TACE治疗。患者局麻后经右侧股动脉进行改良Seldinger穿刺法,置入5 F导管鞘,配合导丝及5F-RH导管,行肝动脉或相关动脉造影,确定肿瘤供血动脉分布区域、肿瘤部位、大小及数目等情况;引入微导管,超选至肿瘤供血动脉,经导管缓慢注入40 mg吡柔比星,之后将10~20 mL超液化碘化油与10~20 mg吡柔比星或10~20 mg洛铂充分混合形成混悬液,栓塞肿瘤供血动脉,并以300~500 um聚乙烯醇颗粒(PVA)栓塞近端血管。
术后一个月复查影像学及实验室检查,若明确肝内有活性病灶,排除手术禁忌后按需行TACE治疗。
(二)观察组
在上述基础上加用阿帕替尼治疗。在TACE术后第3 d开始口服500 mg阿帕替尼,每日1次,如需再次TACE治疗,则在术前3 d停用。若在治疗期间有出现严重的药物不良反应时,需减少剂量至每日1次,服用250 mg或暂停服药,给予密切观察与相应处理;等不良反应有所缓解或消除后则再次开始服用阿帕替尼,停药时间需<30 d。两组患者均连续治疗到肿瘤进展或无法耐受为止,并以28 d为1个周期。
四、观察指标
(一)肿瘤标志物
分别在两组患者治疗前与治疗后3个月对血管内皮生长因子(VEGF)、基质金属蛋白酶-9(MMP-9)浓度表达进行测定,采用电化学发光免疫法检查AFP浓度,采用酶联免疫吸附试验检测VEGF、MMP-9浓度。
(二)肝功能
治疗前与治疗后3个月分别使用全自动生化仪与血凝仪对两组患者总胆红素(TBil)、谷丙转氨酶(ALT)、谷草转氨酶(AST)及凝血酶原时间(PT)进行测定。
(三)免疫功能
分别在治疗前与治疗后抽取两组患者空腹血液,使用过流式细胞仪CD3+、CD4+、CD8+、CD4+/CD8+免疫细胞因子进行检测。
(四)治疗效果
依据改良实体瘤治疗疗效评价标准-mRECIST对疗效进行评价,其中包括完全缓解(CR,治疗后病灶完全消除,且持续至少1个月)、部分缓解(PR,治疗后较治疗前病灶缩小>20%,且持续至少1个月)、病情稳定(SD,治疗后较治疗前病灶缩小<30%,且未持续1个月)及进展(PD,治疗后病灶较治疗前有所增多),总有效率为CR与PR之和占比。
(五)安全性评价
统计两组患者治疗期间出现的不良反应,包括腹痛、骨髓抑制、腹泻、发热、恶心呕吐、蛋白尿等。
(六)生存情况
随访并统计两组患者治疗后半年、1年以及2年内的生存情况。
五、统计学方法
数据纳入SPSS 22.0软件分析,计量资料以±s表示,t检验;计数资料用(%)表示,卡方检验,P<0.05为有统计学意义。
结 果
一、两组患者一般资料比较
两组患者比较一般资料各方面均无明显差异(P>0.05),见表1。
二、两组患者治疗期间不良反应发生率比较
观察组治疗期间不良反应发生率明显高于对照组(P<0.05),见表2。

表2 两组患者治疗期间不良反应发生率比较[n(%)]
三、两组患者临床疗效比较
观察组治疗总有效率显著优于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组患者临床疗效比较[n(%)]
四、两组患者治疗前后血清VEGF与MMP-9浓度比较
治疗前两组患者血清VEGF与MMP-9浓度对比无显著差异(P>0.05);治疗后均有下降,而观察组改善比对照组更为显著(P<0.05)。见表4。
五、两组患者治疗前后免疫功能比较
治疗前两组患者CD3+、CD4+、CD8+、CD4+/CD8+对比差异均不明显(P>0.05);治疗后均有改善,而观察组改善明显优于对照组(P<0.05)。见表5。
六、两组患者治疗前后肝功能比较
治疗前两组患者ALT、AST、TBil及PT水平对比均差异不明显(P>0.05);治疗后AST、ALT水平均有下降,而观察组明显比对照组更低(P<0.05)。见表6。
七、两组患者随访生存情况比较
两组患者半年内生存率对比无显著差异(P>0.05);随访1年、2年内生存率观察组明显高于对照组(P<0.05)。见表7。
表4 两组患者治疗前后血清AFP、VEGF与MMP-9浓度比较(±s, n=36)

表4 两组患者治疗前后血清AFP、VEGF与MMP-9浓度比较(±s, n=36)
注:与治疗前比较,*P<0.05
组别 VEGF(ng/L) MMP-9(ng/L)治疗前 治疗后 治疗前 治疗后观察组 220.36±32.56 131.25±25.47 1 935.7±281.8 972.0±211.1*对照组 221.01±31.69 172.03±23.65 1 930.2±280.3 1 532.7±234.2 t值 0.147 10.336 0.327 9.230 P值 0.942 0.000 0.744 0.000
表5 两组患者治疗前后免疫功能指标比较(±s, n=36)

表5 两组患者治疗前后免疫功能指标比较(±s, n=36)
注:与治疗前比较,*P<0.05
组别 CD3+(%) CD4+(%) CD8+(%) CD4+/CD8+治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 48.02±7.86 56.20±4.49*31.20±3.45 36.26±3.32*28.15±3.89 26.01±2.45* 1.20±0.34 1.45±0.22*对照组 47.12±7.65 62.36±5.26*32.14±3.60 39.60±4.12*28.60±3.75 23.01±2.32* 1.14±0.60 1.78±0.25*t值 0.107 4.843 0.047 14.333 0.526 9.665 0.047 7.251 P值 0.914 0.000 0.962 0.000 0.599 0.000 0.962 0.000
表6 两组患者治疗前后肝功能比较(±s, n=50)
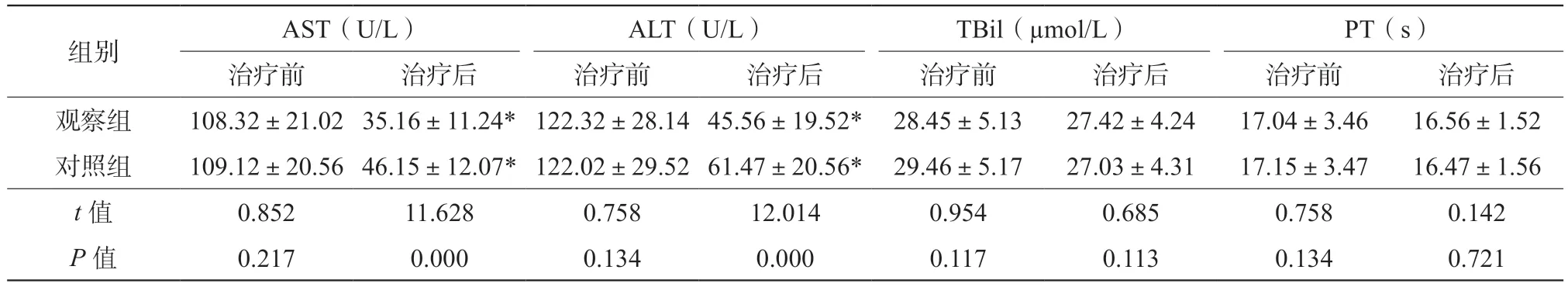
表6 两组患者治疗前后肝功能比较(±s, n=50)
注:与治疗前比较,*P<0.05
组别 AST(U/L) ALT(U/L) TBil(µmol/L) PT(s)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 108.32±21.02 35.16±11.24*122.32±28.14 45.56±19.52*28.45±5.13 27.42±4.24 17.04±3.46 16.56±1.52对照组 109.12±20.56 46.15±12.07*122.02±29.52 61.47±20.56*29.46±5.17 27.03±4.31 17.15±3.47 16.47±1.56 t值 0.852 11.628 0.758 12.014 0.954 0.685 0.758 0.142 P值 0.217 0.000 0.134 0.000 0.117 0.113 0.134 0.721

表7 两组患者随访生存情况比较[n(%)]
讨 论
肝癌发病率在我国恶性肿瘤疾病中居于第二,相关研究显示,肝癌致病因素与家族遗传、病毒性肝炎、肝硬化及某些化学物质等存在密切联系[5]。现阶段临床治疗早期肝癌患者首选外科切除方案,但由于肝癌起病较为隐匿,病情发展较快,早期症状不典型,大部分患者在确诊时已处于中晚期,失去最佳外科切除手术时机,增加了临床治疗难度。因此临床对于无法进行外科手术的患者多是选用姑息性治疗方案,如肝动脉化疗栓塞术、分子靶向药物、放化疗、免疫治疗或多种方式联合治疗等。
TACE是目前临床治疗中晚期肝癌患者的主要手段,其疗效已得到肯定。TACE在肿瘤供血动脉内注入化疗药物,可令靶病灶内局部药物保持高浓度,降低全身外周药物浓度,进而保障了治疗的有效性及安全性。同时,通过栓塞肿瘤供血血管,可延长化疗药物局部药物效果维持时间,继而抑制肿瘤细胞的繁殖与生长。对于中晚期肝癌患者采用TACE治疗的有效性也有大量临床实践证实,其具有可重复利用、创伤小且术后恢复快等优势[6]。但TACE治疗存在一定的应用限制,刘国起等[7]研究表明,大部分肝癌患者在经TACE治疗后无法完全将肿瘤细胞灭活,复查时会出现肿瘤复发情况,导致患者需再次进行TACE治疗或其他方法治疗。原因是肿瘤供血动脉经栓塞后会维持在缺氧与缺血状态下,会受到VEGF、MMP-9等多种因子介导,促使肿瘤新生血管生长,引起肿瘤复发。VEGF属于促血管因子,会促使肿瘤血管生成;MMP-9属于基质金属蛋白酶超家族成员明胶酶,会促使细胞外基质分解,可作用在肿瘤侵袭过程中[8]。相关研究显示,在肝癌肿瘤微环境中MMP呈高表达状态,并且会协调VEGF促使生成肿瘤血管[9]。因此,TACE术后联合VEGFR抑制剂对抗肿瘤新生血管生成在理论上可以起到协同增效作用。本研究结果显示,观察组治疗后血清AFP、VEGF与MMP-9浓度比对照组低,与朱泽民等[10]研究相似,由此可见TACE术后联合应用阿帕替尼对术后肿瘤新生血管有一定的抑制作用。
阿帕替尼属于抗血管生成分子靶向药物,对VEGF抑制具有高选择性,用药后可作用在VEGFR-2/KDR上,对VEGF所接到的VEGFR-2磷酸化与活化下游分子进行抑制,阻碍血管内皮细胞繁殖与转移,进而阻断肿瘤细胞再生[11]。本次研究中,观察组治疗后AST、ALT、CD8+、CD3+、CD4+、CD4+/CD8+水平改善均优于对照组,与曾广源等[12]研究结果相符合,表明在TACE治疗下加用阿帕替尼能够纠正机体免疫功能紊乱,改善肝功能。主要是由于恶性肿瘤在发生、发展期间会损伤到患者免疫功能,刺激机体产生抗肿瘤免疫力,同时也会增加多种免疫抑制活性物,而通过阿帕替尼治疗,可与TACE治疗发挥协同作用,减少肿瘤复合,进而改善患者机体免疫功能[13-14]。但本次研究中发现,观察组不良反应发生率比对照组高,考虑与靶向药物作用机制有关。靶向药物可对肿瘤血管生长产生抑制作用的同时,也存在一些副作用,如服用后会产生恶心呕吐、腹痛腹泻、蛋白尿等反应。部分患者会由于难以耐受副作用而减药、停药,若停药时间太长,会对术后抗肿瘤血管疗效造成不利影响。但一般情况下,通过适当的不良反应管理及必要时的减药与停药,患者均能够耐受后续治疗[15],从而保证联合治疗的效果。本次研究中观察组随访1年、2年内生存率比对照组高,与吴发宗等[16]研究结果趋于一致,表明与单独TACE治疗比较,长期联合应用阿帕替尼患者耐受性良好,并能提高肿瘤病灶疾病控制效果,从而改善患者中远期生存质量。
综上所述,针对肝癌患者实施TACE联合阿帕替尼治疗方案总体安全性较好,疗效满意,值得临床推广。
