显微镜下经侧裂岛叶入路血肿清除术治疗基底核区高血压脑出血的临床效果
2020-08-07徐云峰
徐云峰
(登封市人民医院 神经外科,河南 郑州 452470)
高血压脑出血因脑动脉粥样硬化、高血压等造成脑部小动脉破裂出血,出血部位以基底核区最为常见,病情进展较快,具有较高病残率及死亡率,危及患者生命安全[1-2]。传统经颞叶皮质层入路血肿清除术为临床常用术式,但手术切口较大,术中需牵拉邻近脑组织以充分暴露血肿,易造成神经功能损伤,不利于预后。显微镜下经侧裂岛叶入路,利用岛叶、颞、额间自然间隙清除血肿,具有创伤小、安全性高等优势[3]。本研究选取110例基底核区高血压脑出血患者,旨在探讨显微镜下经侧裂岛叶入路血肿清除术的临床应用价值。
1 资料与方法
1.1 一般资料选取登封市人民医院2015年1月至2019年1月收治的110例基底核区高血压脑出血患者,依照治疗方案分为常规组和研究组,各55例。常规组:男31例,女24例;年龄为45~76岁,平均(60.89±7.23)岁。研究组:男30例,女25例;年龄为44~77岁,平均(61.22±7.16)岁。两组一般资料(性别、年龄)比较,差异有统计学意义(均P>0.05)。本研究经登封市人民医院医学伦理委员会审核通过。
1.2 选取标准纳入标准:(1)经临床表现、颅脑CT检查确诊;(2)存在高血压史;(3)知情本研究并签署同意书。排除标准:(1)创伤性脑出血;(2)合并脑动脉瘤;(3)精神疾病;(4)血液、免疫系统疾病;(5)合并心功能不全;(6)合并肝、肾功能损伤;(7)合并脑动静脉畸形;(8)存在手术禁忌证。
1.3 治疗方法两组均完善术前血常规、尿常规、肝肾功能、凝血功能等检查,术后均接受常规抗感染治疗。
1.3.1常规组 接受传统经颞叶皮质层入路血肿清除术。患者取仰卧位,头偏向健侧约50°,全麻,由颧弓上缘中点向颞部斜后上方做直切口,长8 cm左右。术中切口可适当调整,以最短距离到达血肿腔为原则,切开头皮,推开颞肌、骨膜并向两侧牵开,充分暴露颅骨,开骨窗6 cm×4 cm。放射状切开硬脑膜至骨窗边缘,并向四周牵开,由颞叶皮质层进入血肿腔,定位血肿,切开颞上回皮质做2 cm左右瘘口,清除部分脑组织,充分暴露血肿腔,清除血肿。血肿清除完成后,于暴露脑组织表面贴附可吸收止血材料,留置硅胶引流管,缝合切口。
1.3.2研究组 接受显微镜下经侧裂岛叶入路血肿清除术。患者取仰卧位,头偏向健侧约50°,全麻,以翼点为中心取切口。沿发际内全层切开头皮,分离颞肌、骨膜,充分暴露颅骨,开骨窗6 cm×4 cm,咬除部分蝶骨脊,放射状切开硬脑膜,暴露外侧裂中后部。于显微镜下,锐性分离、解剖蛛网膜,缓慢放出脑脊液,沿外侧裂自然间隙向后方分离至岛叶表面。解剖侧裂沟至岛叶皮质后,牵开额颞叶岛盖脑组织,于岛叶皮质无血管区做长约1 cm切口,充分暴露血肿腔,采用微型吸引器头抽吸血肿。血肿清除完成后,于暴露脑组织表面贴附可吸收止血材料,留置硅胶引流管,缝合切口。
1.4 观察指标(1)术后24 h行CT检查,比较两组术后24 h血肿清除率。(2)术后随访3个月,比较两组并发症(脑梗死、再出血、颅内感染、肺部感染)发生率。(3)比较两组术前、术后3个月美国国立卫生研究院卒中量表(National Institutes of Health stroke scale,NIHSS)评分、日常生活能力量表(activity of daily life scale,ADL)评分。NIHSS分值为0~42分,得分越高表示神经功能损伤越严重。ADL分值为14~56分,得分越高表示日常生活能力越差。
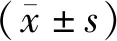
2 结果
2.1 术后24 h血肿清除率研究组术后24 h血肿清除率优于常规组(P<0.05)。见表1。

表1 两组术后24 h血肿清除率比较[n(%)]
2.2 并发症发生率研究组并发症发生率低于常规组(P<0.05)。见表2。

表2 两组并发症发生率比较(n,%)
2.3 NIHSS、ADL评分术前两组NIHSS、ADL评分比较,差异无统计学意义(均P>0.05);术后研究组NIHSS、ADL评分低于常规组(均P<0.05)。见表3。
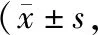
表3 两组手术前后NIHSS、ADL评分比较分)
3 讨论
基底核区高血压脑出血因长期慢性高血压血流冲击导致病变发生,主要病理特征可见脑底小动脉管壁纤维样、玻璃样变性及局灶性出血、坏死[4],出血速度较快及血肿形成,可导致供血区域缺血加重,引起机体功能障碍。此外,血肿分解可产生一定毒害作用,引起周围脑组织水肿,变性坏死[5]。临床治疗应及时清除血肿,阻断脑出血后继发性生理、病理改变,以促进患者恢复,改善预后。
传统经颞叶皮质层入路血肿清除术,手术切口较大,易引起颞叶皮质层、豆状核、岛叶组织结构损伤,造成术后神经功能缺损,影响预后[6]。此外,经颞叶皮质层入路手术需充分暴露血肿,因血肿责任血管多在血肿腔深处,具有一定操作难度,为保证手术视野良好,术中对机体正常局部组织牵拉较多,易对颞叶皮质功能区造成干扰、损伤,不利于患者神经功能修复[7]。显微镜下经侧裂岛叶入路血肿清除术,因侧裂区血管丰富,且走向复杂,于该区域实施手术风险较大,但随着神经外科显微镜技术及神经解剖学不断发展,于显微镜辅助下可获得良好手术视野,便于手术精细操作,有助于降低手术风险[8]。本研究结果显示,术后研究组NIHSS、ADL评分低于常规组,表明显微镜下经侧裂岛叶入路血肿清除术治疗基底核区高血压脑出血,可促进患者术后神经功能恢复,有助于提高日常生活能力。显微镜下经侧裂岛叶入路血肿清除术以翼点为中心取切口,切开皮质即达血肿腔,可缩短切口至血肿腔距离。术中通过锐性分离,解剖蛛网膜,缓慢放出脑脊液,可保持脑组织处于松弛状态,避免对正常组织过度牵拉,有助于减轻神经组织损伤,促进患者术后功能恢复。此外,经侧裂岛叶入路可形成压力梯度,有助于血肿受压力梯度影响突起至手术切开区域,保持血肿区压力于可控范围内,确保手术顺利进行。研究组术后24 h血肿清除率优于常规组,提示显微镜下经侧裂岛叶入路血肿清除术治疗基底核区高血压脑出血患者,可有效清除血肿,缓解患者病情。原因在于,显微镜下经侧裂岛叶入路,血肿于显微镜直视下可更加清楚,便于定位,有助于提高血肿清除率。此外,经侧裂岛叶入路利用脑组织间正常间隙清除患者脑部血肿,避免损伤正常脑部组织,减少并发症,有助于患者术后恢复。研究组并发症发生率低于常规组,可见,显微镜下经侧裂岛叶入路血肿清除术治疗基底核区高血压脑出血患者的安全性较高。
综上,显微镜下经侧裂岛叶入路血肿清除术治疗基底核区高血压脑出血,可有效清除血肿,且安全性较高。
