疤痕子宫再次妊娠二次剖宫产与非疤痕子宫剖宫产的对比分析
2020-07-24张勤连
张勤连
(山西省吕梁市临县人民医院妇产科,山西 吕梁 033200)
近几年临床产科中使用率较高的分娩方式为剖宫产,随着二胎政策的开放,剖宫产产妇再次妊娠和剖宫率逐渐提升[1]。瘢痕妊娠会引起产后出血、子宫破裂、降低子宫弹性等,明显影响产妇分娩。剖宫产是产生瘢痕子宫的主要原因,产妇的子宫由于妊娠会逐渐增大,而瘢痕位置弹性较差其薄,无法促进断裂血管的收缩,会显著增加产后大出血风险,增加母婴生命风险[2]。因此本次对比研究了非疤痕子宫剖宫产和疤痕子宫再次妊娠二次剖宫产的结果。详情如下。
1 资料和方法
1.1 一般资料
随机抽取2018年1月~2019年6月本院进行剖宫产分娩的112例产妇为研究对象,其中实验组56例产妇为疤痕子宫再次妊娠二次剖宫产,对照组56例产妇为非疤痕子宫剖宫产。入组条件:以上均为足月妊娠产妇。产妇和家属全部知晓且同意本次研究详情,该研究获得院内伦理委员会批准。排除标准:凝血系统异常患者、合并恶性肿瘤患者、合并心肝肾等脏器功能衰竭患者。其中实验组产妇年龄24~38岁,平均(30.9±2.7)岁,孕周37~40周,平均(38.5±0.7)周;对照组产妇年龄26~38岁,平均(31.3±2.9)岁,孕周38~42周,平均(39.2±0.6)周。以上两组产妇的临床基线资料相比,差异无统计学意义(P>0.05)。
1.2 方法
两组产妇全部进行剖宫产,实验组选择腹部行横切口,切开腹部原有瘢痕组织,之后分离相关黏连组织,将20 mm的横切口做于子宫下端肌层,分离11 cm后取出胎儿,之后逐层闭合切口;对照组进行子宫下段和下腹部横切剖宫术,操作方法同实验组。
1.3 观察指标
记录两组新生儿结局、术后并发症、术后出血量、恶露持续时间以及手术用时。
1.4 统计学方法
本次实验通过统计软件SPSS 21.0处理相关数据,均数±平方差为计量资料,检验值为t;百分比率(%)为计数资料,检验值为x2,当P<0.05时表示差异有统计学意义。
2 结 果
2.1 对比112例产妇的新生儿结局和并发症发生详情
在新生儿窒息率和并发症发生率上,实验组为12.50%、14.29%,明显高于对照组的1.79%和3.57%,差异有统计学意义(P<0.05)。两组新生儿Apgar评分相比,差异无统计学意义(P>0.05)。详见表1。
2.2 对比112例产妇术后出血量、恶露持续时间以及手术用时
实验组的术后出血量为(398.21±15.21)mL、恶露持续时间为(51.22±7.24)d、手术用时为(72.56±4.25)min;对照组的术后出血量为(304.55±12.78)mL、恶露持续时间为(43.64±7.89)d、手术用时为(53.33±5.54)min,两组对比,差异有统计学意义(P<0.05)。
表1 对比112例产妇的新生儿结局和并发症发生详情[±s,n(%)]
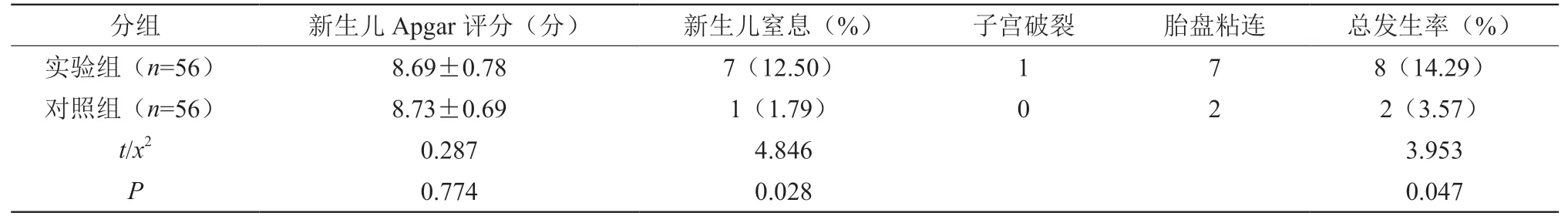
表1 对比112例产妇的新生儿结局和并发症发生详情[±s,n(%)]
?
3 讨 论
产生疤痕子宫的相关因素是上一次子宫肌瘤剔除术或者剖宫产所致,现阶段临床中主要以剖宫产所致的疤痕子宫为主。近几年由于各地区医院剖宫产指征不严谨,导致剖宫率逐年增加。在剖宫产指征中并不包含疤痕子宫,然而大部分疤痕子宫产妇会放弃自然分娩而选择剖宫产,主要和医务人员、产妇和其家属担忧妊娠不良结局密切相关。现阶段临床产科中的大部分剖宫产手术是由院内年资低或者二级医院完成,专业技能和操作规范有所欠佳,会明显增加术后并发症,导致大部分临床医师对疤痕子宫产妇进行阴道分娩丧失信心,担心分娩中疤痕子宫无法经受宫腔压力而出现破裂。临床中有学者研究显示,剖宫产产妇开展自然分娩的最佳瘢痕厚度为1.5~2.5 mm[3]。还有学者提出,对剖宫产后产妇的子宫进行腹部超声检查显示,子宫下段厚度明显薄于正常产妇,当其厚底在3毫米以下选择阴道分娩会显著增加子宫破裂发生率。
相关资料显示,剖宫产所致的切口瘢痕愈合过程包括修复、成熟、机化。通常情况下瘢痕会在术后3个月至半年后成熟,而机化所需时间更长,因此临床中要求剖宫产产妇术后两年再考虑是否再次妊娠。但从病理上来说,随着瘢痕形成时间的不断增加,会明显减弱肌肉化程度以提升纤维化和机化,导致瘢痕组织缺乏弹性,增加子宫破裂风险,这也就说明剖宫产产妇并不是间隔时间越长安全性越高。针对剖宫产史10年以上的产妇,再次妊娠分娩风险较高。疤痕子宫的远期不良现象主要包括盆腔粘连、子宫先兆破裂、胎盘植入、胎盘粘连、前置胎盘、瘢痕妊娠等,均会在一定程度上增加疤痕子宫再次妊娠剖宫率。虽然剖宫产能够有效改善一些难产情况,以确保新生儿和产妇的生命安全,在临床产科分娩中使用广泛,而部分产妇、家属过分信赖剖宫产的安全性,这也就在一定程度上增加疤痕子宫产妇。
在本次实验中,实验组为疤痕子宫再次妊娠二次剖宫产产妇,对照组为非疤痕子宫剖宫产产妇,结果显示,实验组的新生儿窒息率和并发症发生率分别为12.50%、14.29%,和对照组的1.79%和3.57%相比,差异有统计学意义(P<0.05)。两组产妇的术后出血量、恶露持续时间以及手术用时相比,差异有统计学意义(P<0.05)。两组新生儿Apgar评分相比,差异无统计学意义(P>0.05)。这就说明非疤痕子宫剖宫产会明显减少产妇并发症和对新生儿的影响,安全性明显高于疤痕子宫再次妊娠二次剖宫产。
总而言之,非疤痕子宫剖宫产安全性显著优于疤痕子宫再次妊娠二次剖宫产,对新生儿和产妇的影响较小。
