综合性治疗糖尿病足1 例疗效观察
2020-07-14陈俊敏史晓燕龚夏雨张燕丽张晓冉余洁陈秋
陈俊敏,史晓燕,龚夏雨,张燕丽,张晓冉,余洁,陈秋
(成都中医药大学附属医院,四川 成都)
糖尿病足溃疡是糖尿病最严重的并发症。亚洲糖尿病足溃疡的患病率为5.5%,糖尿病患者下肢截肢的风险比非糖尿病患者高40 倍[1]。约85%的非创伤性截肢是糖尿病足病导致的,15%的糖尿病患者一生中至少有1 次足部溃疡[2]。为了降低糖尿病足患者的截肢率,促进创面的愈合,综合性治疗糖尿病足溃疡取得了良好的效果,即治疗过程中需要将全身情况的调整,局部创面的处理,糖尿病足患教等多方面进行综合考虑[3,4]。本文报告1 例综合性治疗糖尿病足溃疡患者的诊治过程。
现病史:患者男性,69 岁,因“多尿、消瘦6 余月,右足破溃4 余天”于2018 年08 月15 日入院。6 月余前患者无明显诱因出现尿频、消瘦,至当地医院就诊,完善相关检查后(具体情况不详),诊断为“2 型糖尿病”,患者未予重视,自诉通过饮食运动控制血糖,平素未规律监测血糖。4 天前患者因自行修剪右足第五跖趾关节足底胼胝后,出现右足肿痛,自行购买百多邦(莫匹罗星软膏)外用后病情无好转,随后右足第五跖趾关节附近皮肤出现破溃伴脓性分泌物。1 天前患者至当地医院就诊,测得空腹血糖13.1mmol/L,中性粒细胞7.68×109/L,淋巴细胞0.39×109/L,CRP106mg/L,HS-CRP >5mg/L,诊断为“2 型糖尿病 2 型糖尿病性足病”,经治,效果不佳,转本院住院治疗。
体格检查:体温36.5℃,脉搏75 次/分,呼吸19 次/分,血压100/60mmHg,神清,精神差,轻度贫血貌。双下肢稍有水肿。右足未及足背动脉搏动,左足可及,右足第五跖趾关节附近皮肤溃烂发黑伴皮下波动感,约3cm×3cm 大小,且向足底穿透,伴有恶臭及脓性分泌物,第五跖趾关节足底处见胼胝,中心可见一直径约2mm 的圆孔,未见分泌物及溃烂,第五趾只能被动活动。右足背红肿,皮温高。评估Wagner 分级为2 级。
入院后检查:空腹血糖15.11mmol/L。糖化血红蛋白10.9%。血常规:白细胞3.93×109/L、中性粒细胞百分比72.7%、红细胞4.04×1012/L、血红蛋白119g/L、红细胞压积36.6%、血小板297×109/L。全血C 反应蛋白3.0mg/L。红细胞沉降率80mm/h。肝功能:丙氨酸氨基转移酶8U/L、门冬氨酸氨基转移酶12U/L、总蛋白59.5g/L、白蛋白29.3g/L、白/球蛋白比值1.0。肾小球滤过率58.390mL/min,内生肌酐清除率58.390mL/min。凝血功能:血浆凝血酶时间15.6sec、血浆纤维蛋白原8.67g/L。早期肾功能:微白蛋白/ 肌酐65.43mg/g、微白蛋白46.8mg/L。分泌物培养:无乳链球菌。常规药敏试验:氨苄西林敏感,头孢曲松敏感,头孢吡肟敏感,青霉素敏感,万古霉素敏感,左氧氟沙星敏感,红霉素耐药,克林霉素耐药。右足CT:右足骨质未见确切异常,右足周围软组织肿胀,以足底及内侧较明显。双侧颈动脉超声:双侧颈总动脉分叉处粥样硬化斑,双侧颈总动脉内-中膜增厚。双侧下肢动静脉超声:双侧胫后动脉点状硬斑。
诊断:(1)2 型糖尿病性足病(Wagner2 级 IWGDF/IDSA 中度感染);(2)2 型糖尿病(脆性) :①2 型糖尿病性周围血管病变;②2 型糖尿病性肾病;③低蛋白血症。
诊疗经过:创面愈合过程如图1A-H 所示。全身治疗方面,入院后糖尿病低盐低脂饮食,加强蛋白质摄入。使用胰岛素泵控制血糖;静脉予头孢哌酮钠他唑巴坦钠、盐酸左氧氟沙星抗感染;前列地尔、血栓通静脉滴注,胰激肽原酶肌肉注射改善微循环;维生素B12 双侧足三里穴位注射营养神经;阿托伐他汀钙调脂稳斑;中医药辩证论治改善全身症状。创面局部清创换药。经上述治疗后,患者的糖脂代谢趋于稳定、营养状态较前改善,空腹血糖波动在5.99mmol/L-13.4mmol/L,餐后血糖波动在4.89mmol/L-13.9mmol/L,9 月18 日复 查血常规:白细胞4.17×109/L、红细胞3.87×1012/L、血红蛋白112g/L,全血C 反应蛋白<0.5mg/L;肝功能示:总蛋白60.6g/L、白蛋白36.4g/L。患者入院后1 周左右创面局部感染基本控制、肉芽组织开始生长,选择水胶体及雪利昂负压微管丝敷料促进创面湿性愈合。2 个月后右足背创面基本愈合,留有大小约1cm×0.5cm 创面,足底窦道较之前闭合约1/2。患者病情大为好转,因患者住址离我院较远,不方便每天来我院换药,故告知患者换药的正确方法及注意事项,回当地医院继续换药治疗。患者出院一周后对其进行随访,创面完全愈合,足底窦道闭合,可以正常行走,患者提供照片如图8 所示。
讨论糖尿病足的病因复杂,治疗难度大,治疗时间长,治疗费用高,截肢率高,这给患者的身心带来了极大的影响。糖尿病足的早期诊断、危险因素的控制、医疗管理以及及时的血管重建可能有助于避免截肢[5]。针对该患者制定综合性的治疗措施包括血糖的控制,营养干预,局部清创换药,足部减压等,在促进创面愈合方面取得了良好的效果。
未控制的糖尿病导致宿主白细胞对抗细菌病原体的能力受损,并且缺血还影响抗感染的能力,抗生素到感染部位的传递受到损害,因此感染可以发展,迅速蔓延,并产生显著和不可逆的组织损伤[5]。本例患者在6 个月前已经确诊为2 型糖尿病,但患者未予重视,自行修剪右足第五跖趾关节足底胼胝不当,导致右足感染的发生,并迅速蔓延。因患者就诊及时,右足第五跖趾关节皮肤附近溃烂坏死处未累及骨质,为避免病情的进一步恶化,此时去除感染灶是控制病情的重要环节,而合理的清创范围和方式是临床工作中的难题[6]。本例糖尿病足溃疡患者创面深达肌肉筋膜伴中度感染,清创手术清除了局部感染坏死的组织。创面脓性分泌物及血性渗液较多,部分感染坏死组织清创刀难以到达,此时创面渗液的管理及敷料的选择对创面的预后尤为重要[4]。雪利昂负压微管丝敷料及水胶体敷料都是一款非手术清创敷料,其中雪利昂负压微管丝敷料符合TIME 原则,有助于创面床准备,促进创面愈合[7-9]。尽管患者目前的创面情况运用雪利昂负压微管丝敷料效果更佳,但因患者考虑到治疗费用问题,故将雪利昂负压微管丝敷料及水胶体敷料交替运用于创面。患者右侧足背动脉搏动未及,双侧下肢动静脉超声提示双侧胫后动脉点状硬斑,可见下肢血管情况不佳,予以改善微循环治疗,结合全身抗菌素的应用、胰岛素强化治疗、营养干预、糖尿病足患教等综合治疗,患者局部感染得以控制,血糖控制良好,全身营养情况尚可,创面血供改善,患者足溃疡逐渐愈合。而在糖尿病足的诊疗过程中,个体化的糖尿病足患教贯穿始终,可有效改善糖尿病足伤口的愈合情况和预后,防止复发[10]。
从本例患者的诊疗过程可见,综合性的治疗措施,及时阻断了病情的恶化,促进了创面的愈合,避免了截趾的发生,在临床上诊疗糖尿病足时,其诊疗措施可供参考。
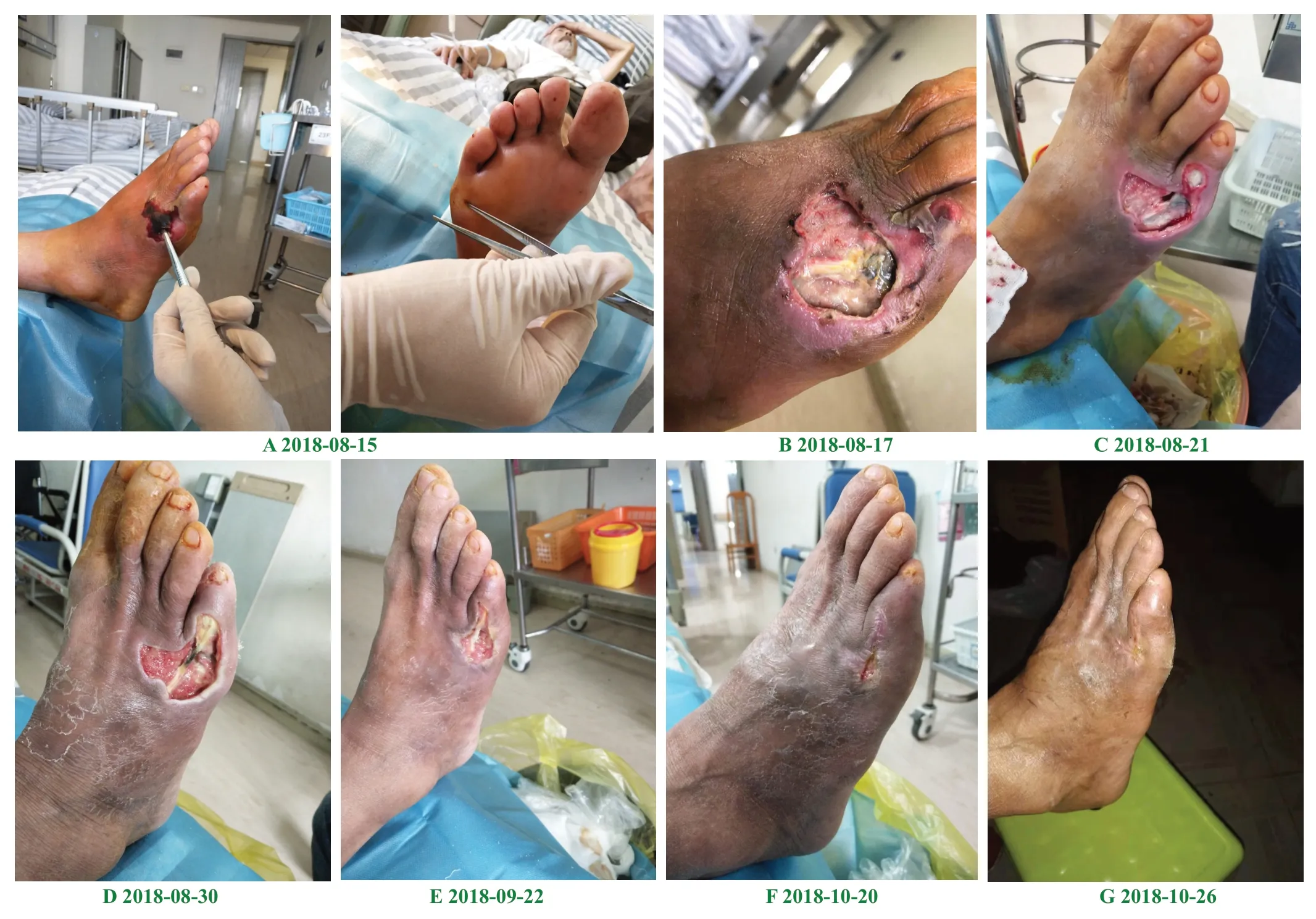
图1 病人伤口愈合过程
