应用咽鼓管球囊扩张治疗儿童难治性分泌性中耳炎的临床分析
2020-07-09李丹丹宋伟
李丹丹 宋伟
难治性分泌性中耳炎病程>2年,患儿的疼痛评分较高,且大多数患儿已经经历过鼓膜置管,未取得良好效果。>80%的患儿经过3 次治疗后仍然存在脓液分泌现象,炎症因子水平始终较高,不仅造成患儿入睡困难、听力下降,还会影响患儿的咽鼓管功能水平。在反复的手术治疗当中,患儿对于疾病的治疗自信已经显著下降,治疗的依从性较差。反复感染还会并发严重的听力障碍,造成患儿日常生活的自信心下降。本文主要结合本院开展的咽鼓管球囊扩张治疗方法对于难治性分泌性中耳炎患儿进行有效治疗,现报告如下。
1 资料与方法
1.1 一般资料 选择本院2018年4月~2019年2月收治的39例难治性分泌性中耳炎患儿,按照随机分组方式将其分为观察组(19例)与对照组(20例)。观察组患儿中男9例,女10例;年龄5~9 岁,平均年龄(7.54±1.32)岁。对照组患儿中男8例,女12例;年龄5~9 岁,平均年龄(7.95±1.83)岁。两组患儿的性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 病程>2年;鼓膜置管手术治疗次数>3 次;鼓室内积液>0.1 ml。
1.2.2 排除标准 患儿并发鼻窦炎、脑脊液分泌情况异常;患儿存在意识模糊现象;严重心脏病患儿;血液病患儿。
1.3 方法
1.3.1 对照组 患儿采用鼓膜切开置管术进行治疗,局部麻醉后经外耳道、鼓膜插内鼓室进行插管,将鼓室内积液进行引流。
1.3.2 观察组 患儿采用咽鼓管球囊扩张治疗方法进行治疗,对患儿进行局部麻醉,评估患儿的麻醉情况,患儿失去清醒意识之后采用鼻内镜方法进行全面观察。评估患儿的鼻黏膜收缩评分,在鼻内镜指导之下提高患儿鼻黏膜的收缩能力。观察患儿咽鼓管咽口处的肿胀情况,并将导管安置在咽鼓管咽口处0.2 cm 处。使用清洁消毒后的推送器沿导管送入到指定位置,推送器生产单位为东北制药有限公司。将球囊推送到患儿咽鼓管内,深度控制在1.95~2.02 cm,合理控制咽鼓管球囊的实际压力,采用水泵加压方法,促进球囊的快速扩张,压力控制在10 bar。在鼻内镜指导下观察患儿病灶组织收缩情况,使球囊持续膨胀2 min 后再次观测患儿病灶组织的收缩情况、分泌物的排出情况。达到治疗效果后将导管和球囊撤出,并应用负压吸引导管将咽鼓管处的脓性分泌物清除干净,并清理耳道周围的分泌物,进行消毒。
1.4 观察指标及判定标准 观察比较两组患儿治疗前后咽鼓管功能评分(分值越低说明患儿咽鼓管功能越好)、纯音听阈值(值越低说明听力越好)。
1.5 统计学方法 采用SPSS23.0统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患儿治疗前后咽鼓管功能评分比较 治疗前,两组患儿的咽鼓管功能评分比较差异无统计学意义(P>0.05);治疗后,两组患儿的咽鼓管功能评分均低于本组治疗前,且观察组患儿的咽鼓管功能评分显著低于对照组,差异具有统计学意义(P<0.05)。见表1。
表1 两组患儿前后咽鼓管功能评分比较(,分)

表1 两组患儿前后咽鼓管功能评分比较(,分)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.2 两组患儿治疗前后纯音听阈值比较 治疗前,两组患儿的纯音听阈值比较差异无统计学意义(P>0.05);治疗后,两组患儿的纯音听阈值均低于本组治疗前,且观察组患儿的纯音听阈值显著低于对照组,差异具有统计学意义(P<0.05)。见表2。
表2 两组患儿前后纯音听阈值比较(,dB)
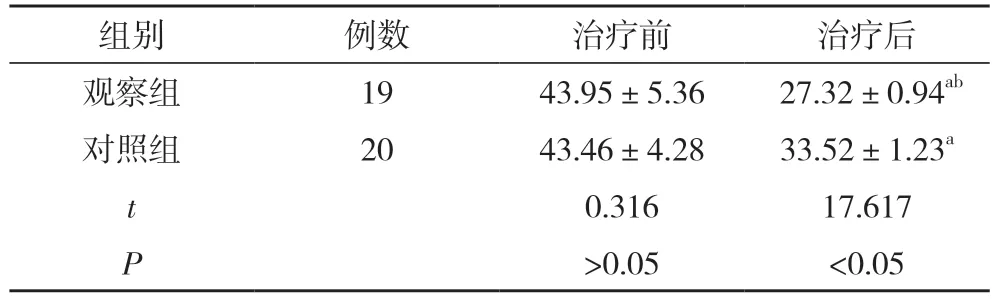
表2 两组患儿前后纯音听阈值比较(,dB)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
3 讨论
3.1 分泌性中耳炎造成的鼓室积液情况 分泌性中耳炎是耳科常见疾病,在青少年及儿童当中发病率较高。>20%的患儿存在耳鼓室积液现象,70%的患儿在发病15 d 内听力下降程度>30%,另有2%左右的患儿在发病7 d 内听力下降程度>30%[1]。目前临床对于分泌性中耳炎的发病机制研究尚不明确,但主要认为与遗传、细菌性感染、内分泌水平变化及其他的脑部疾病相关[2]。在临床治疗当中,通过咽鼓管功能评分也可以对患儿的分泌性中耳炎症状进行早期诊断与治疗[3]。一般情况下如果咽鼓管功能评分较好可以发挥正常的功能,就可以平衡鼓室内外的气压,促进分泌性中耳炎的分泌物及时排除,减少对于患儿耳道的损伤情况[4]。但如果患儿的咽鼓管正常功能受到破坏,脓性分泌物就可以堆积在患儿的耳道内,长期积累下来的分泌物炎症感染现象持续加深,造成患儿耳道内出现积液,听觉进一步下降,造成患儿的生活质量受到严重影响[5]。
3.2 咽鼓管球囊扩张方法在分泌性中耳炎中的治疗优势 传统的治疗方法主要采取鼓膜切开置管对患儿鼓室内的积液进行引流,从而改善患儿分泌性中耳炎的症状[6]。鼓膜切开置管可以直接改善患儿的症状,但是治疗后容易出现咽鼓管功能评分短时间内迅速下降的问题,也就是造成患儿的疾病情况反复[7]。如患儿手术治疗3次后仍然存在咽鼓管功能评分<3分的情况,则会被认定为是难治性分泌中耳炎[8]。临床当中约有30%的患儿经2 次鼓膜切开置管,术后仍然存在不同程度的积液情况。采用球囊扩张方法不仅可以显著提高患儿的咽鼓管功能,且这种方法避免对鼓膜进行切开,减少对于患儿的损伤,对于积液的吸收效果可以达到70%~90%[9]。咽鼓管球囊扩张在门诊就可以进行治疗,患儿不必住院。这对于经过多次鼓膜切开置管术进行治疗的患儿来说,不仅可以显著降低患儿的心理压力,还可以提高其治疗的依从性[9]。医生操作的方法比较简单,选择合适的推送器将导管推入到患儿咽鼓管内部深处,就可以将鼓室内的积液吸出[10]。但本种操作方法对于医生的实际操作水平要求较高,医生要合理控制球囊水泵加压的程度,避免压力过大,对患儿的咽鼓管造成损伤,或者压力不足,难以清除咽鼓管周围的分泌物[11]。
有研究指出[12],相对于鼓膜切开置管术来说,采用咽鼓管球囊扩张方法对于难治性分泌性中耳炎患儿进行治疗可以显著提高治疗效果,治疗成功率提高10%~30%,患儿咽鼓管功能评分提高200%~250%,纯音听阈值提高40%~90%,不良反应发生情况降低10%~15%,患儿治疗依从性提高10%~60%,这与本研究成果基本一致。
综上所述,应用咽鼓管球囊扩张治疗可以显著改善难治性分泌性中耳炎患儿的症状,提升治疗效果,改善患儿的炎症指数,促进患儿康复,利于患儿预后。
