术中超声在神经胶质瘤分级中的诊断价值探讨
2020-07-09朱丽莎陈为为邵天宇杨俊杰王勇张卫东张晓东
朱丽莎 陈为为 邵天宇 杨俊杰 王勇 张卫东 张晓东
胶质瘤在颅内肿瘤中的发生率约为40%,目前主要采取手术方法进行治疗,但是临床研究发现该病存在极高的复发率,对患者的预后造成较大的影响。目前多数学者认为术后复发可能与胶质瘤分级程度有密切的相关性,级别与预后呈正相关性[1]。目前胶质瘤影像学检查常用方法为MRI 和CT,但是由于这两种检查方法价格相对较高,无法在基层普查中推广使用,常规影像检查方法的应用价值也比较有限。MRI 技术虽然能够在术前协助医生对患者的病情程度进行分级,但是无法判断实质部位有无坏死、囊变以及出血等情况,因此无法作为术前分级的客观标准。病理组织学检查是胶质瘤分级的金标准,但是由于取样准确性对其检查结果具有直接影响,加上采集过程中切除部位有可能不是恶性程度较高的区域,加上胶质瘤的异质性决定了同一病灶中存在两个级别的病理组织,虽然可以进行多次采集取样的方式提高检查的准确性,但是仍存在一定的偏差[2]。因此,寻找更加有效且经济实惠的检查方法对于胶质瘤病理分级具有重要影响。术中超声检查具有经济实惠、检查时间短、无放射损伤、可重复检查的优势,二维超声能够确定病灶位置、边界以及与周围组织的关系,彩色多普勒超声则能够进一步观察肿瘤血供情况,从而在术中保护重要血管,减少术中出血量,因此其在术中检查中具有较好的应用效果[3]。本文则主要针对术中超声检查的应用价值展开分析,报告如下。
1 资料与方法
1.1 一般资料 选取2017年10月~2019年10月本院收治的50例神经胶质瘤患者作为观察组,另选取同期50例胶质增生患者作为对照组。观察组中男28例,女22例;年龄22~78 岁,平均年龄(46.7±16.5)岁。对照组中男27例,女23例;年龄21~74 岁,平均年龄(45.3±12.3)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
表1 两组患者一般资料比较(n,)
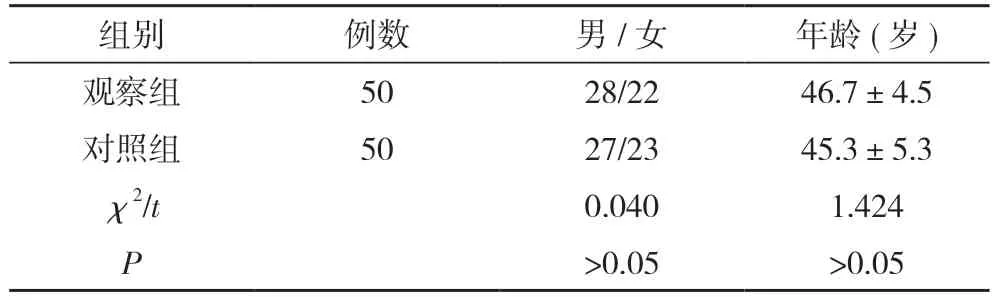
表1 两组患者一般资料比较(n,)
注:两组比较,P>0.05
1.2 方法 两组患者术中均行超声检查,使用德国西门子生产的彩色超声诊断仪,探头频率为2~5 MHz 和6~10 MHz,行常规冠状、矢状、水平以及任意切面检查,检查时注意动作轻柔,避免造成组织损伤。二维超声检查发现病灶后记录位置、大小、形态、边界、内部回声及与周围组织的关系。彩色多普勒超声记录病灶的血流动力学特征及与周围重要血管的关系。
1.3 观察指标及判定标准 观察不同类型患者术中超声声像图的特点。本次研究参照WHO 关于胶质瘤分类标准进行判断。
1.4 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 术中超声检查结果 术中超声探查均能显示患者的病症,且与术前CT/MRI 检查为基础,术中超声病灶显示率为100%,所有病灶均准确定位。
2.2 不同类型患者超声声像图特征 对照组患者病灶形态规则20例,边界清晰6例,无坏死液化灶,内部回声均匀32例;观察组患者胶质瘤Ⅰ级病灶形态规则10例,边界清晰9例,无坏死液化灶,内部回声均匀10例;胶质瘤Ⅱ级病灶形态规则10例,边界清晰2例,无坏死液化灶,内部回声均匀8例;胶质瘤Ⅲ级病灶形态规则2例,边界清晰1例,坏死液化灶4例,内部回声均匀1例;胶质瘤Ⅳ级病灶形态规则0例,边界清晰0例,坏死液化灶6例,内部回声均匀0例。见表2。
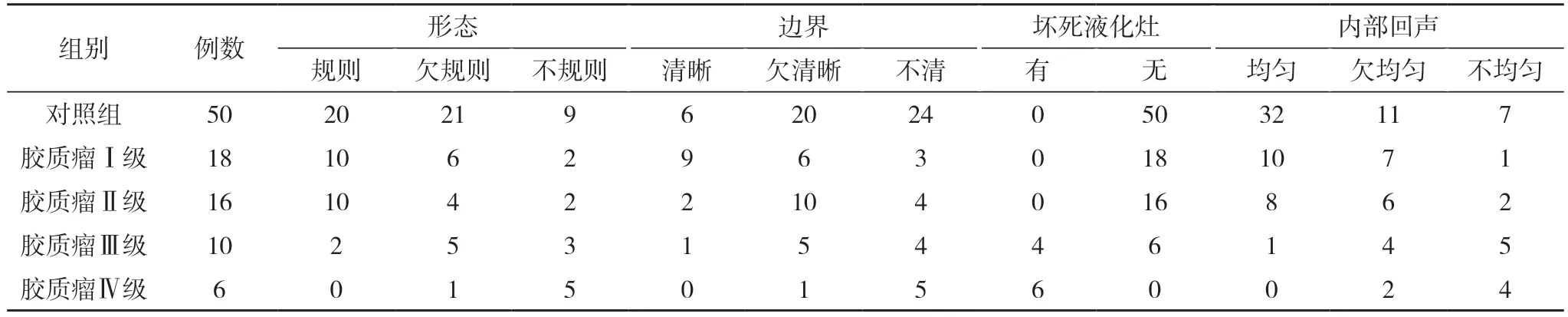
表2 不同类型患者超声声像图特征(n)
3 讨论
随着CT、MRI 等技术在临床诊断中的应用,使得颅内肿瘤的检出率不断提升。胶质瘤是颅内肿瘤中发生率较高的肿瘤,且以星形细胞肿瘤最为常见。胶质瘤分级对患者的预后具有重要的影响,因此准确的分级对于提高手术效果具有重要意义。MRI 以及CT 是胶质瘤影像学诊断的常用方法,但是这两种方法在胶质瘤分级中的应用价值有限,因此需要寻找其他的影像学诊断方法。病理组织学检查是胶质瘤分级的金标准,但是采样准确性对检查结果有较大的影响,因此也存在一定的问题。
超声检查是目前基层影像检查的常用技术,其在颅脑手术中的应用能够有效观察到颅脑组织图像,从而定位肿瘤位置,判断肿瘤边界,为主刀医生提供有用的信息,在外科手术中得到广泛应用。尤其近些年来超声技术也得到了快速的发展,使得神经手术更加的快捷和安全。过去临床上多采取术前CT 以及MRI 作为胶质瘤术中神经导航的参考资料,但是由于术中体位变化以及颅内压力改变、脑脊液流失等因素的影响,容易出现病灶位移的情况,导致神经导航也产生一定的偏移[4]。而术中超声检查具有实时定位、操作简单以及无放射损伤的优点,同时能够通过重复检查减小误差,是术中导航的重要影像检查方法。本次研究中,术中超声探查均能显示患者的病症,且与术前CT/MRI检查为基础,术中超声病灶显示率为100%,所有病灶均准确定位,这说明术中超声能够通过准确定位病灶,提示医生选择合适的入路途径,并引导医生的操作,监测周边血管,减少术中损伤。
常规二维超声能够获取病灶的病理信息,包括病灶的大小、位置、形态、边界、回声及其与周围组织的关系;彩色多普勒则能够观察到血流动力学情况,从而进一步观察肿瘤的情况,同时能够计算血流速度以及血管阻力等参数[5]。在上个世纪80年代首次有学者在脑肿瘤手术中使用超声进行病灶定位,去除颅骨后将探头置于脑实质或硬脑膜上,能够更好的观察脑组织且实质肿瘤呈现高回声,同时能够观察到肿瘤的界限。高分化肿瘤的回声较强,而低分化肿瘤的回声相对较弱[6]。有研究指出,术中超声能够确定颅内肿瘤的位置、大小以及边界,从而确定病灶位置,为术者提供有效的参考依据,提升手术效果[7]。有学者通过对256例患者进行分析发现,不同病理分级胶质瘤患者的超声图像特点表现不同,因此使用术中超声能够鉴别胶质瘤的分级,从而改善患者的预后情况[8]。
本次研究中,对照组患者病灶形态规则20例,边界清晰6例,无坏死液化灶,内部回声均匀32例;观察组患者胶质瘤Ⅰ级病灶形态规则10例,边界清晰9例,无坏死液化灶,内部回声均匀10例;胶质瘤Ⅱ级病灶形态规则10例,边界清晰2例,无坏死液化灶,内部回声均匀8例;胶质瘤Ⅲ级病灶形态规则2例,边界清晰1例,坏死液化灶4例,内部回声均匀1例;胶质瘤Ⅳ级病灶形态规则0例,边界清晰0例,坏死液化灶6例,内部回声均匀0例 。这说明不同分级的胶质瘤具有不同的声像图特征,能够利用术中超声指导胶质瘤手术,从而为医生提供有效的参考资料。
综上所述,手术是胶质瘤临床治疗的常用方法,但是术后具有较高的复发率,目前临床认为患者的预后与胶质瘤分级有密切相关性,因此需要寻找有效的辅助检查技术提高胶质瘤分级的准确性;术中超声能够通过有无坏死液化灶筛查胶质增生与胶质瘤,具有较好的诊断价值,值得推广使用。
