SuperPATH 微创入路全髋关节置换术治疗股骨头无菌性坏死的临床疗效分析
2020-07-09李凌睿
李凌睿
对于类风湿关节炎股骨头无菌性坏死的患者来说,临床上需要采取全髋关节置换术的方法进行治疗,其作为一种骨科领域最为有效和成功的手术方式,已经被广泛应用于股骨头无菌性坏死的治疗过程。传统的髋关节置换术具有创伤大、出血多以及恢复慢的特点,并不利于患者的术后恢复。因此,临床上需要寻找一种减少患者机体损伤的手术方法十分重要[1,2]。外科领域认为,微创技术的应用能够减少对于患者机体的损伤,微创技术并不单纯改变切口大小,与传统的髋关节置换术相比,其作为一种新型的人工髋关节置换术,具有创伤小、出血少、切口少等优势,能够缩短患者术后的下床时间和住院时间,更加利于减少对于患者的组织损伤[3-5]。
1 资料与方法
1.1 一般资料 选择2019年1~6月本院收治的60例股骨头无菌性坏死患者作为研究对象,按照随机数字表法分为传统组和SuperPATH 组,每组30例。传统组男18例,女12例;年龄最大78 岁,最小60 岁,平均年龄(70.12±4.78)岁;SuperPATH 组男16例,女14例;年龄最大76 岁,最小60 岁,平均年龄(70.35±4.26)岁。两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①年龄均≥60 岁;②均为单侧、初次接受髋关节置换术;③术前经过临床诊断,符合髋关节置换术的适应证;④保守治疗无效;⑤自愿参与并配合研究,签署知情同意书。排除标准:①术侧髋关节既往手术史;②近期髋关节感染;③双侧髋关节置换术或者翻修手术;④骨肿瘤及其他病变;⑤合并泌尿系、肺部以及腹部感染;⑥术前凝血功能障碍或者深静脉血栓形成;⑦皮下肌层肿瘤和感染;⑧髋关节先天性发育不良;⑨合并脑血管以及心血管等并发症;⑩脏器功能衰竭。
1.2 治疗方法 传统组采取常规后外侧入路髋关节置换术治疗,SuperPATH 组采取SuperPATH 入路髋关节置换术治疗,具体操作如下。患者患侧卧位,并将患者固定于手术台,骨盆向后倾斜,将患肢内旋10~15°,患侧髋关节屈曲45°,大粗隆向上。于患者大粗隆尖部后角沿股骨轴线向近端作一6~8 cm 的切口,充分暴露患者阔筋膜,并使用带翼剥离器纵向剥离肌肉纤维,充分显露患者臀中肌后缘位置的滑囊组织,切开患者滑囊组织后将Cobb 调节器放置于患者臀中肌下缘。此时,将Cobb 调位器替换为钝性霍夫曼拉钩,将拉钩置于臀中肌以及臀小肌的适当位置。外展、外旋髋关节将Cobb 调位器放置于患者臀小肌以及梨状肌肌腱之间,随后替换为钝性霍夫曼拉钩,放下患者膝关节,帮助患者下肢恢复到基础体位,将拉钩置于患者关节囊以及外旋肌的适当位置,利用Cobb 调位器移开臀小肌,充分暴露患者的关节囊,并使用电刀沿着主切口从股骨头鞍部直到髋臼近端切开关节囊,提高患者膝关节,进而降低患者外旋肌张力。于患者关节囊以及股骨颈后方放置Cobb 调位器,并替换为Cobb 调位器,放下患者膝关节,帮助患者下肢恢复基础体位。将开髓铰刀放置于骨髓腔,使用干骺端铰刀进一步扩髓,股骨近端开口继续向外扩展,并根据开髓位置继续扩展,并处理患者股骨髓腔近端中部,进而确保假体与患者皮质骨之间更好的接触,使用小锉刀扩髓,调节打入深度,确定尺寸后保留锉刀,抬高患者膝关节,进行股骨颈截骨。于患者股骨头硬质部位打入斯氏针,旋转患者股骨头直到最大内收程度,打入第二根斯氏针继续旋转股骨头,直到患者圆韧带断裂,将股骨头取出。于患者关节囊以及盂唇之间的髋臼窝内放置两个尖头霍夫曼拉钩,切除臼唇以及其他髋臼残留组织,于近端切口的骨膜下放置Zelpi 牵引器,远端放置Romanelli 牵引器形成插入关节通道,将霍夫曼拉钩取出,于骨钩顶插入髓腔挫,向前拉股骨,随后组合线手柄以及带螺纹髋臼杯、适配器等,将其打入髋臼,插入穿刺器,直到穿刺器尖贴于患者术侧的下肢皮肤,作一长度为1 cm 的切口,穿刺器插入股骨后方,直到主切口可见套管,将穿刺器取出,并保留套管。使用髋臼挫把持器进入髋臼,并按照尺寸顺序挫髋臼,将其连杆插入套管,连接过六角接口和髋臼挫,按照由小到大的顺序。于髓腔挫打入股骨颈试模,并放置于髋臼杯,将其装入股骨头试模,进行复位。随后取出试模,打入髋臼杯和股骨柄假体,移动患者下肢。复位良好后检查患者是否出现脱位情况,确保无误后缝合关节囊,常规留置引流管。
1.3 观察指标及判定标准 对比两组内环境炎性指标以及手术前后Harris 评分。取患者空腹肘正中静脉血,离心处理后,进行脂联素、NO、TNF-α 以及CPR水平的检测。利用Harris 评分标准评估患者髋关节情况,总分100 分,优:91~100 分;良:81~90 分;可:71~80 分;差:≤70 分。
1.4 统计学方法 采用SPSS21.0 统计学软件对研究数据进行统计分析。计量资料以均数 ± 标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组内环境炎性指标对比 SuperPATH 组CPR、脂联素、NO、TNF-α 水平优于传统组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组手术前后Harris 评分对比 术前,两组Harris 评分对比差异无统计学意义(P>0.05);术后3 d、3 个月、6 个月,SuperPATH 组Harris 评分均高于传统组,差异具有统计学意义(P<0.05)。见表2。
表1 两组内环境炎性指标对比()

表1 两组内环境炎性指标对比()
注:与传统组对比,aP<0.05
表2 两组治疗前后Harris 评分对比(,分)
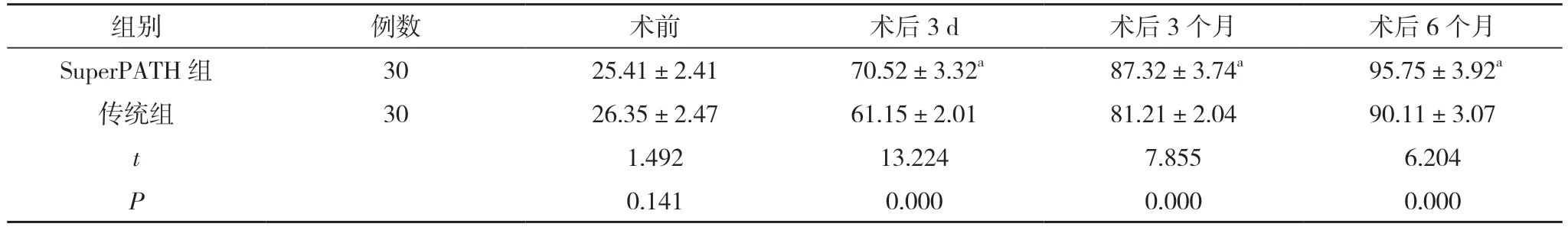
表2 两组治疗前后Harris 评分对比(,分)
注:与传统组对比,aP<0.05
3 讨论
股骨头无菌性坏死的发生是由于多种原因导致患者股骨头血运不良,患者骨细胞缺血、骨小梁断裂以及股骨头塌陷,具体表现为关节疼痛以及行为障碍的临床症状,多发生于老年人群,伴发不同程度的心血管系统以及呼吸系统疾病,患者手术耐受能力较差,加之长时间卧床,将会增加术后坠积性肺炎、压疮以及深静脉血栓等并发症的发生几率[6-8]。因此,微创技术的应用能够提高整体疗效,促进患者术后恢复[9-12]。SuperPATH 微创人工全髋关节置换术作为一种组织分离技术,无需切断患者肌腱和肌肉便可进入关节囊,在进行手术过程中最大程度保留了患者髋关节以及周围组织,减少了对于患者软组织的损伤,更加利于关节结构稳定以及术后肢体的恢复[13-15]。本次研究结果显示:SuperPATH 组CPR、脂联素、NO、TNF-α 优于传统组,差异具有统计学意义(P<0.05)。术前,两组Harris评分对比差异无统计学意义(P>0.05);术后3 d、3 个月、6 个月,SuperPATH 组Harris 评分均高于传统组,差异具有统计学意义(P<0.05)。因此可见,通过行SuperPATH微创人工全髋关节置换术,能够达到理想的手术效果,在一定程度上更加利于患者髋关节功能的恢复。
综上所述,对股骨头无菌性坏死患者行SuperPATH微创入路全髋关节置换术治疗,有利于提高手术治疗效果,促进患者髋关节功能的恢复。
