分娩球联合COOK 球囊在阴道试产产妇引产中的应用观察
2020-07-09余国芳蔡伟琼张凤源
余国芳 蔡伟琼 张凤源
随着产科对阴道试产认识的逐渐加深,COOK 球囊与分娩球已成为辅助阴道试产的良好工具。COOK 球囊可帮助扩张宫颈,促进宫颈成熟;分娩球可贴合产妇身体曲线,使胎儿采取有利于盆骨内下降或旋转姿势,减轻产妇疼痛。两种干预手段均有优势,但联合使用效果尚未明确。本研究旨在探究分娩球联合COOK球囊在阴道试产产妇引产中的应用效果,现报告如下。
1 资料与方法
1.1 一般资料选取2018年2月~2019年8月本院收治的阴道试产产妇60例,按随机数字表法分为联合组及对照组,各30例。对照组:年龄20~40 岁,平均年龄(31.22±3.75)岁;孕周37~42 周,平均孕周(38.31±1.42)周;妊娠期糖尿病10例,妊娠期高血压6例,过期妊娠14例。联合组:年龄20~40 岁,平均年龄(31.43±3.82)岁;孕37~42 周,平均孕周(38.44±1.23)周;妊娠期糖尿病9例,妊娠期高血压8例,过期妊娠13例。两组产妇一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 ①符合阴道试产相关适应证者[1];②年龄20~40 岁者;③经医院伦理委员会批准,已获取产妇知情同意者。
1.2.2 排除标准 ①合并肝肾功能严重不全者;②精神障碍或患有精神疾病者;③同时参与其他临床试验者;④合并严重妊娠并发症者。
1.3 方法
1.3.1 对照组 给予COOK 球囊干预,具体方法为:给予产妇阴道消毒,将球囊沿胎盘对侧缓慢轻柔送入子宫颈口,保证两个球囊均在宫颈内口处后,向球囊内注入20 ml 生理盐水,轻轻向外牵拉至子宫球囊紧贴宫颈内口、阴道球囊位于宫颈外口;再向两个球囊内注入80 ml 盐水,将导管固定于产妇大腿处;观察产妇腹部疼痛及阴道流血情况,若出现胎膜破裂或产妇无法耐受时应立即取出;临产状态时宫口自然开大4 cm 左右时球囊自然脱落,若放置球囊12 h 后仍未脱落则取出球囊进行Bishop 评分,评分≥6 分时可行人工破膜。
1.3.2 联合组 在对照组的基础上给予分娩球干预,具体方法为:在产妇放置COOK 球囊后,使产妇背靠墙坐于固定分娩球上,双手握住扶手进行轻微摇摆,运动持续20 min 后自然分娩或人工破膜;若第二产程出现枕横位等体位胎位异常情况,则让产妇继续在分娩球上运动30 min,观察胎位变化;胎位恢复后继续分娩;若胎位仍旧异常则行剖宫产术。
1.4 观察指标及判定标准 ①比较干预前及干预5 h后两组产妇Bishop 宫颈成熟度评分,宫颈成熟度使用Bishop 宫颈成熟度评分[2]对产妇进行评估,包括宫口开大、宫颈管消退、先露位置、宫颈硬度、宫口位置5 个维度,每个维度0~3 分,总分≥6 分为宫颈成熟,<6 分为宫颈不成熟;②比较两组产妇产程(第一产程、第二产程、第三产程)时间;③观察两组产妇总顺产率,总顺产率=[阴道助产+自然顺产]/总例数×100%;④比较两组产妇产后1 周时并发症发生情况。
1.5 统计学方法 采用SPSS19.0统计学软件进行统计分析。计量资料以均数±标准差()表示,组间比较采用独立样本t 检验,组内比较采用配对样本t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组产妇干预前及干预5 h 后Bishop 宫颈成熟度评分比较 干预前,两组宫口开大、宫颈管消退、先露位置、宫颈硬度、宫口位置、总分比较,差异无统计学意义(P>0.05);干预5 h 后,两组宫口开大、宫颈管消退、先露位置、宫颈硬度、宫口位置、总分均较干预前显著升高,且联合组显著高于对照组,差异均具有统计学意义(P<0.05)。见表1。
2.2 两组产妇产程时间比较 联合组产程时间显著短于对照组,差异具有统计学意义(P<0.05)。见表2。
2.3 两组产妇试产结果比较 联合组总顺产率高于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组产妇并发症发生情况比较 产后1 周时,联合组并发症发生率低于对照组,但组间比较差异无统计学意义(P>0.05)。见表4。
表1 两组产妇干预前及干预5 h 后Bishop 宫颈成熟度评分比较(,分)
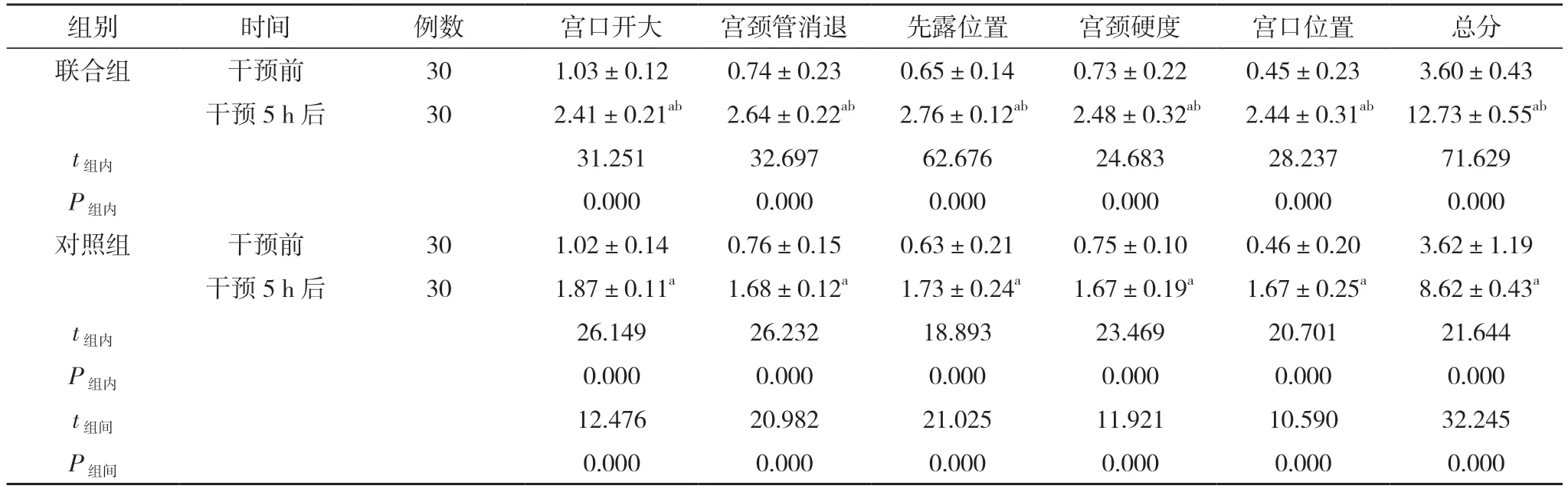
表1 两组产妇干预前及干预5 h 后Bishop 宫颈成熟度评分比较(,分)
注:与本组干预前比较,aP<0.05;与对照组干预5 h 后比较,bP<0.05
表2 两组产妇产程时间比较()
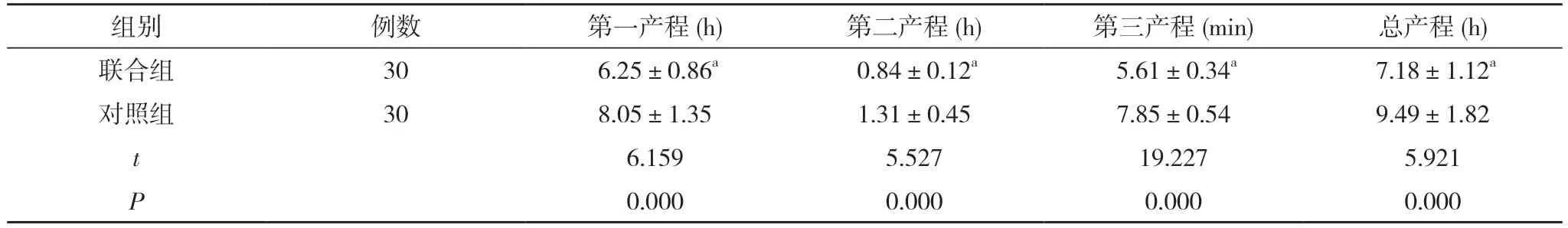
表2 两组产妇产程时间比较()
注:与对照组比较,aP<0.05
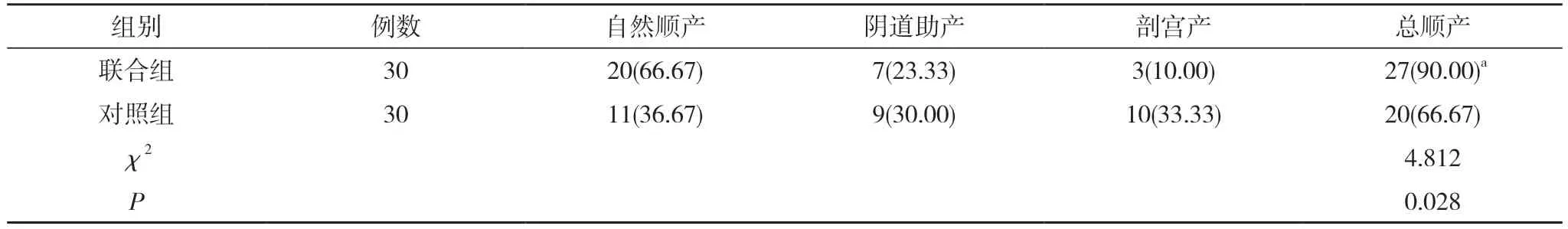
表3 两组产妇试产结果比较[n(%)]
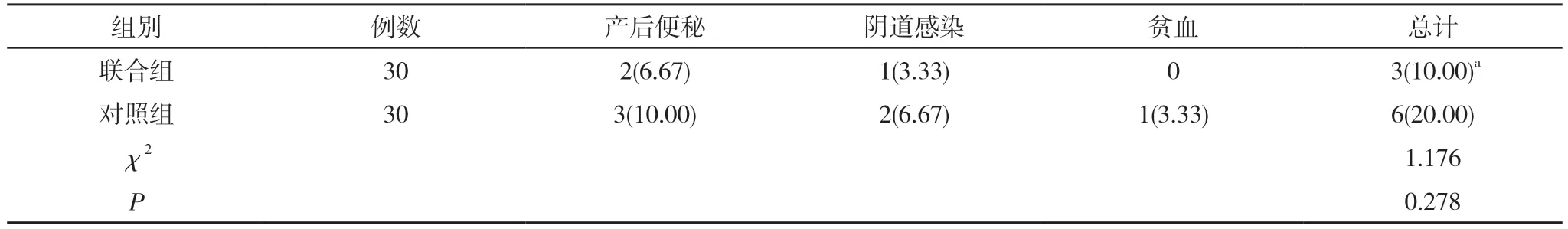
表4 两组产妇并发症发生情况比较[n(%)]
3 讨论
近年来,剖宫产率一直居高不下,鼓励剖宫产产后再次妊娠产妇实行阴道试产是降低剖宫产率的重要手段之一[3]。对于糖尿病、高血压等产妇,也应鼓励其进行阴道试产,降低术后远近期并发症发生率[4]。COOK球囊及分娩球为阴道试产中常用干预手段,辅助治疗效果明确,本研究旨在探究两者结合的应用情况。
COOK 球囊为扩张宫颈的双球囊,由于有双球囊固定,可稳定放置于阴道中;其双球囊之间的压力作用于上下两方向,对宫颈进行扩张,且双向作用力可使宫颈内前列腺素释放,增强胶原酶活性,软化子宫,促进子宫收缩扩张[5]。分娩球可协助产妇进行多种体位更换,使产妇肌肉更加放松,促进生产;使用分娩球行半坐卧位可使胎儿胎头与骨盆倾斜角一致,进行较好衔接,方便胎儿顺利娩出;分娩球还可缓解产妇腰酸背痛症状,减轻其焦虑情绪,促进其放松[6]。在本研究中,干预5 h 后两组产妇宫颈成熟度评分均较干预前显著升高,且联合组显著高于对照组,差异具有统计学意义(P<0.05),表明两种干预方式相结合可更加促进宫颈成熟,利于胎儿分娩;联合组产程时间显著短于对照组,差异具有统计学意义(P<0.05),说明较单一COOK 球囊干预,联合手段可显著缩短产妇分娩时间,减轻分娩痛苦;联合组总顺产率高于对照组,差异有统计学意义(P<0.05),提示联合手段可显著提高自然分娩成功率,效果良好。有研究表示,将分娩球应用于COOK 球囊分娩过程中,可显著缩短产程时间,有效减少出血量,降低阴道助产率[7],与本研究结果相似。
有研究指出,COOK 球囊易造成产妇阴道感染,且球囊取出后若未能发生宫缩,可导致人工破膜困难,可影响正常分娩进程[8]。在本研究中,产后1 周时,联合组并发症总发生率低于对照组,但组间比较差异无统计学意义(P>0.05),干预后两组产妇均无重大并发症发生,提示分娩球联合COOK 球囊干预安全性良好,有助于促进产妇产后恢复。
综上所述,分娩球联合COOK 球囊干预可显著提升阴道试产产妇宫颈成熟度,缩短其产程时间,增加自然分娩成功率,适合在临床推广使用。
