前置胎盘的特点及其对母儿妊娠结局的影响的分析研究
2020-07-03杨贺勤周莲娥王世军
杨贺勤 王 清 周莲娥 王世军
前置胎盘是一种产科不常见的高危疾病,随着宫腔操作及剖宫产率的增加,前置胎盘的发生率逐年增长[1~3]。前置胎盘易引起流产、早产、产后出血、凝血功能异常等严重并发症,是导致围生期急诊子宫切除的重要原因之一,严重威胁着母儿的健康[4~7]。在未进行影像学检查之前,前置胎盘不易发现,临床上多以无痛性阴道出血为首发症状。随着影像学检查的普及和深入,使得医生可以在出现症状前发现前置胎盘的存在[5]。但由于缺乏有效的干预手段,目前临床上仍以密切观察、适时终止妊娠为主要治疗方法。
本研究将前置胎盘患者与正常孕妇孕期及产时相关情况进行比较分析,总结了前置胎盘的临床特点以及不同类型前置胎盘对于患者妊娠结局的影响,希望可以对临床工作中诊治前置胎盘患者起到参考作用。
对象与方法
1.对象:选择自2016年1月1日~2018年12月31日于首都医科大学宣武医院妇产科分娩的前置胎盘患者155例,非前置胎盘孕妇50例。本研究经笔者医院医学伦理学委员会批准,患者及家属知晓并自愿参与。采用回顾性研究对各组研究对象的一般情况、产前出血情况、分娩方式、产时及产后并发症和新生儿情况进行比较分析。
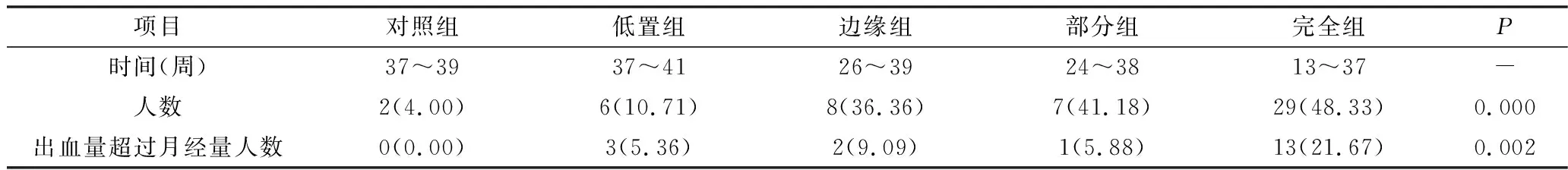
2.入选标准:在笔者医院建档、定期产检并分娩的单胎孕妇,分娩后确认符合前置胎盘诊断标准者入选至前置胎盘组,不符合前置胎盘诊断标准者入选至对照组。根据人民卫生出版社《妇产科学》第3版中的诊断标准,前置胎盘定义为妊娠28周后,胎盘附着于子宫下段,下缘达到或覆盖宫颈内口,位置低于胎先露。其中,胎盘附着于子宫下段,边缘距宫颈内口20 3.排除标准:未在笔者医院规律产检并分娩的患者;妊娠不满28周而因各种原因终止的患者;患有严重的心血管系统、呼吸系统、消化系统、内分泌系统、血液系统或免疫系统疾病等基础疾病,并由此直接导致终止妊娠的患者;患有严重妊娠期疾病,如妊娠期高血压、子痫前期或妊娠期糖尿病等,并由此直接导致终止妊娠的患者;恶性肿瘤患者;双胎或多胎患者;胎儿畸形患者。 4.分组情况:入组患者分为5组:①对照组;②低置组;③边缘组;④部分组;⑤完全组。其中对照组患者50例,患者年龄23~47岁,平均年龄32.82±5.42岁,孕前体重45~76kg,平均体重56.20±11.29kg。低置组患者56例,患者年龄22~48岁,平均年龄33.50±5.52岁,孕前体重44~80kg,平均体重58.88±8.90kg;边缘组患者22例,患者年龄30~43岁,平均年龄33.50±4.23岁,孕前体重46~72kg,平均体重58.34±8.64kg;部分组患者17例,患者年龄27~42岁,平均年龄33.41±4.06岁,孕前体重45~72kg,平均体重59.47±7.73kg;完全组患者60例,患者年龄26~39岁,平均年龄32.35±3.21岁,孕前体重43~92kg,平均体重58.66±10.07kg。 1.一般临床资料:各组患者的年龄构成、孕前体重、孕期体重增长、孕产次以及既往妊娠史比较,差异无统计学意义(P>0.05,表1)。 表1 各组患者一般临床资料比较 2.临床表现:对照组中有2例孕妇分别在37和39周出现少许阴道出血。而前置胎盘患者孕期出现产前出血的时间则明显早于正常孕妇,随着胎盘与宫颈内口逐渐接近,出血发生的时间逐渐提前、出血人数增多(P=0.000)、单次出血超过月经量的人数增加(P=0.002,表2)。 表2 各组患者孕期出血情况比较[n(%)] 3.产时情况与产后并发症:除低置组有6例(其中2例为经产妇)、边缘组有3例(其中1例为经产妇)患者经阴道分娩外,其余前置胎盘患者均采用剖宫产终止妊娠,与对照组比较,差异有统计学意义(P=0.000)。与对照组比较,前置胎盘患者胎盘粘连(P=0.000)、胎盘植入(P=0.000)、产后出血(P=0.000)、输血(P=0.000)、子宫切除(P=0.015)、贫血(P=0.000)及休克(P=0.043)的发生率高,差异有统计学意义。而5组患者弥散性血管内凝血(disseminated intravascular coagulation,DIC)的发生率比较,差异无统计学意义(P=0.226)。除贫血、休克、DIC之外,本研究还在前置胎盘患者产后观察到了包括发热、电解质紊乱(低钾血症、低钙血症、低钠血症)、低蛋白血症、麻痹性肠梗阻、血小板计数减少、转氨酶异常及念珠菌性阴道炎在内的其他并发症。其中低蛋白血症32例,电解质紊乱23例(其中低钾血症12例,低钙血症7例,低钠血症4例),发热7例,麻痹性肠梗阻5例,血小板计数减少3例,转氨酶升高2例以及念珠菌性阴道炎1例。与对照组比较,前置胎盘患者整个孕期总住院时间长(P=0.000)、次数多(P=0.000,表3)。完全组还有6例患者术后需进入外科重症监护室(intension care unit,ICU)进一步监护治疗。 表3 各组患者产时情况及产后并发症比较 4.新生儿情况:前置胎盘患者早产发生率高,与对照组比较,差异有统计学意义(P=0.000)。5组患者新生儿出生体重比较,差异有统计学意义(P=0.000)。其中完全组新生儿出生体重明显低于对照组,差异有统计学意义(P=0.000),而低置组、边缘组及部分组新生儿出生体重与对照组比较,差异无统计学意义(P均>0.05)。各组新生儿1min、5min阿氏评分及窒息发生率比较,差异无统计学意义(P均>0.05,表4)。 表4 各组患者新生儿情况比较 前置胎盘是妊娠期严重的并发症之一,也是妊娠中晚期阴道出血最常见的原因[8~10]。胎盘正常附着于子宫体部后壁、前壁或侧壁,若妊娠28周后胎盘附着于子宫下段,下缘达到或者覆盖宫颈内口,位置低于胎先露部,即可诊断为前置胎盘[4,8]。前置胎盘存在特有的临床表现和妊娠结局,而且不同类型前置胎盘患者的临床表现、终止妊娠方式以及妊娠结局存在差异。 无痛性阴道出血是前置胎盘患者最典型的临床表现。虽然对照组中也有2例孕妇出现产前阴道出血,但因其发生在37周以后,故难以与见红区分。而在前置胎盘患者中,完全组自孕13周起即可观察到阴道出血的存在。其次为部分组和边缘组,低置组发生产前出血的时间最晚。这说明产前出血出现的时间与胎盘位置有直接关系——胎盘下缘与宫颈口越接近,出血发生的时间越早。而且随着胎盘下缘与宫颈内口的逐渐接近,发生产前出血的例数及严重阴道出血的例数明显增加。这是由于随着妊娠进展,越靠近子宫下段及宫颈内口的胎盘在子宫下段伸展牵拉的过程中,越容易与其附着处的子宫壁发生错位剥离、引起血窦破裂出血[11]。前置胎盘是妊娠中晚期无痛性阴道出血的常见原因之一,在临床工作中如遇到此类患者,应敏锐地考虑到该疾病可能。在未进行影像学检查之前,产前出血的时间、频率及出血量可以对前置胎盘的类型起到一定程度的提示作用。 胎盘位置对分娩方式有直接影响。在本研究中,低置组及边缘组中有患者成功阴道分娩。这是因为这两类前置胎盘距离宫颈内口相对另外两类而言较远,在产程进展过程中如果胎先露能迅速下降,就可以直接压迫胎盘从而起到止血作用[11]。但由于前置胎盘导致子宫下段近宫颈内口的组织层变薄,胎盘与子宫肌层发生错位剥离后血窦无法被有效地收缩压迫,而且部分性及完全性前置胎盘患者胎盘粘连、胎盘植入的发生率高,故而这两类前置胎盘患者多选择择期剖宫产终止妊娠或因严重的产前出血而被迫行急诊剖宫产终止妊娠[12]。 完全性前置胎盘是前置胎盘中最严重的类型,胎盘粘连、胎盘植入以及产后出血的发生率高[13]。这主要与:①子宫下段、宫颈内口周围蜕膜薄弱,胎盘绒毛更容易侵入甚至植入肌层,使子宫下段丧失生理性收缩功能;②胎盘粘连或植入可致胎盘难以剥离或者不全剥离,引起持续出血;③宫颈管缺乏收缩压迫止血的能力,且该处空间狭小,出血点不易确定,缝扎止血较困难有关[14~16]。由于大量失血,使得完全性前置胎盘患者输血和(或)子宫切除的发生率以及产后并发症的发生率增加,住院时间延长。然而DIC的发生率在5组患者中比较,差异无统计学意义,这说明足量的输血治疗和适时切除子宫可以在一定程度上减少由于失血所致的严重并发症的发生。所以对于前置胎盘患者尤其是完全性前置胎盘患者而言,术前充分考虑到出血的可能性,足量备血,及时输血以及在适当的时机果断施行子宫切除术是减少严重并发症发生的关键,在临床实际工作中具有重要意义。值得注意的是,有一部分完全性前置胎盘患者孕期并无阴道出血的表现,这种患者多伴有胎盘植入的存在,易出现严重产后出血,故而需要特别加以重视[11]。妊娠28周后超声筛查胎盘位置是发现这种无症状前置胎盘的有效方法,而核磁检查不仅可以显示胎盘种植部位,而且可以提示胎盘植入是否存在[5]。 前置胎盘尤其是完全性前置胎盘患者早产发生率高。主要原因有两个:①严重产前出血使得前置胎盘患者被迫接受急诊剖宫产在其未足月时终止妊娠;②部分通过影像学诊断为完全性前置胎盘的患者,在妊娠36周左右即选择剖宫产终止妊娠。这虽然在一定程度上减少了出血的风险、增加了胎儿成活的比例,但却人为地造成了医源性早产的发生。早产与新生儿出生体重密切相关。新生儿出生体重是反映新生儿健康情况的重要标志,出生体重过低可能导致新生儿预后不良,如惊厥、败血症、智力、心理行为发育异常等[17]。对于完全性前置胎盘患者而言,新生儿出生体重低除了与医源性早产有关之外,还与前置胎盘附处血液供应欠丰富、附着部位易出血、胎盘灌注不足影响胎儿生长有关。值得注意的是,各组患者新生儿阿氏评分和窒息发生率比较,差异无统计学意义。这与适时终止妊娠、新生儿复苏技术提高以及多科联动(产科、新生儿科、麻醉科)及时对新生儿实施有效抢救密不可分。 综上所述,前置胎盘患者孕期特点及妊娠结局与正常孕妇不同,随着胎盘附着部位与宫颈内口逐渐接近,不同类型前置胎盘患者的临床表现和妊娠结局存在差异。完全性前置胎盘患者产前出血发生最早、出血量最大,胎盘粘连、胎盘植入、产后出血、子宫切除、产后相关并发症以及早产发生率高,新生儿出生体重低。在临床工作中应及时甄别出前置胎盘尤其是完全性前置胎盘的存在,孕期严密监控,适时终止妊娠,及时足量输血,果断子宫切除以及积极抢救新生儿,可以有效减少并发症的发生。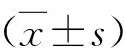
结 果
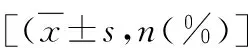

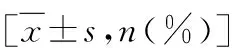
讨 论
