颞骨内面神经病变的影像学表现及不同诊断方法的准确性分析
2020-07-02贾荣荣吕海蓉白维娴冀笑笑高燕军
贾荣荣 吕海蓉 白维娴 冀笑笑 高燕军
(西安市第三医院,陕西 西安 710000)
面神经是颅神经的重要组成部分,是最容易发生瘫痪的神经,其在颞骨走行迂曲,血供相对脆弱,发生损伤的风险也相对较高。引发面瘫的病变为Bell瘫,占比80%左右,虽然能够得到自愈,但是,仍然存在10%的复发风险,且4%~10%的病变为不可逆的。面瘫是严重影响人类健康的常见疾病,在临床实践中,需要给予及时诊断,科学治疗,积极改善患者的症状,促进患者的痊愈,保证患者的健康。但是,在临床实践中,颞骨内面神经的病变往往难以明确部位和性质。随着影像医学的不断发展,高分辨率CT和MRI的推广应用,面神经管和面神经的情况能够得到清晰显示,对于明确颞骨内神经病变提供了可靠的依据。在本次研究中,探讨了CT与MRI的诊断价值。报告如下。
1 资料与方法
1.1一般资料 回顾性分析我院2017年2月至2019年5月期间收治的67例颞骨内面神经病变患者,所有患者临床资料均完成,且经手术病理或临床随访证实。67例面神经病变患者中,面神经损伤27例,面神经炎30例,面神经鞘瘤10例,其中面神经损伤患者中,男性患者16例,女性患者11例,年龄分布为6~44岁,平均年龄为(25.39±4.55)岁,左侧13例,右侧14例,颞骨骨折24例(受伤原因分别是车祸伤、高空坠物、枪伤),乳突根治术损伤3例。其中,20例患者经面神经减压术确诊为面神经损伤,7例患者在经过临床治疗后得到好转而确诊。面神经炎患者中,男性患者11例,女性患者19例,年龄分布在23~81岁,年龄平均值为(46.49±10.28)岁,左侧12例,右侧18例,Bell麻痹23例,Ramsay-Hunt综合征4例,慢性中耳炎累及面神经3例,9例经面神经减压术确诊,21例经临床治疗好转后确诊。面神经鞘瘤10例中,男性患者7例,女性3例,年龄分布在22~50岁,中位年龄为(34.18±6.40)岁,左侧6例,右侧4例,均经手术病理证实。所有患者均表现为周围性面瘫,伴有听力下降者19例,耳鸣者10例,耳流脓者5例,鼓膜穿孔者13例,耳出血者7例,眩晕、恶心、呕吐者9例,外耳道疱疹者4例。
1.2方法所有患者均接受CT及MRI检查 (1)CT检查所选用设备为Siemens 双源螺旋CT扫描仪,对颞骨区开展高分辨率CT扫描和多平面重组。设定扫描条件为:管电压120 kV,管电流120 mAs,螺距0.8 mm,准直宽度0.75 mm,重组厚度0.75 mm,重组间隔0.6 mm,骨窗观察,窗宽4 000 HU,窗位700 HU。(2)MRI检查采用Philips 3.0T MR扫描仪,采用32通道头颅线圈,扫描序列具体为:横轴位及冠状位稳态采集快速成像序列、横轴位快速扰相梯度回波序列T1WI、横轴位快速自旋回波序列T2WI。FSE:TR 5 000 ms,TE 109 ms,回波链长度28,带宽50 kHz,层厚4 mm,间隔0.4 mm,矩阵384*384,视野(FOV)24 cm*24 cm,FIESTA:TR 4 ms,TE 1.3 ms,翻转角60°,带宽62.5 kHz,层厚1.0 mm,间隔-0.5 mm,矩阵256*256,内插成512*512,层面内零充填技术(ZIP)2,FOV 18 cm*18 cm,激励次数(NEX)4。FSPGR:TR 12.1 ms,TE5.3 ms,TI 450 ms,翻转角20°,带宽15.6 kHz,层厚1.0 mm,间隔-0.5 mm,矩阵256*224,内插成512*512,ZIP 2,FOV 20 cm*16 cm,NEX 1。经肘正中静脉注入对比剂Gd-DTPA,注射剂量为0.1 mmol/kg,流率设定为2.0 mL/s,增强扫描选择FSPGR采集横轴位图像,参数同扫描,轴位扫描范围由颅底到腮腺下缘水平,对于累及颅内倾向病灶,根据冠状位决定扫描的范围。(3)对比67例患者的CT以及MRI诊断结果,并与手术病理的结果相对比,判定CT以及MRI在诊断颞骨面神经病变方面的诊断效果。
1.3统计学方法 采用SPSS21.00统计学软件开展数据分析和处理,接受卡方检验,P<0.05表示差异有统计学意义。
2 结 果
2.1颞骨内面神经病变的CT及MRI表现面神经损伤20例 根据CT的检查结果,患者存在面神经管骨折,可涉及鼓室段、乳突段、迷路段、前膝和鼓室段,根据MRI的检查结果,患者面神经节段性增粗,在T1WI呈现等信号,在T2WI上呈现等信号或略高信号,增强扫描结果显示面神经明显强化。见图1。面神经炎30例,根据CT检查结果,多数患者神经管骨质完整,未见明显扩大及破坏征象,在MRI检查中,部分患者增粗,在T1WI呈现等信号,在T2WI上呈现等信号或略高信号。增强扫描发现,T1WI表现为节段性异常强化,见图2。面神经鞘瘤10例,经CT检查,表现为受累面神经骨质破坏及软组织肿块,如图3左所示,经MRI检查发现,面神经受累节段明显不规则增粗,形成软组织肿块,长T1、T2信号,如图3右所示。
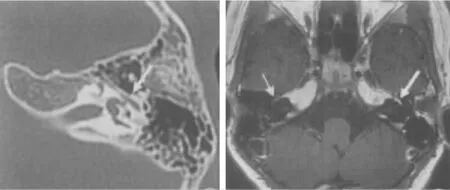
注:在图1左中,横断面CT显示,左侧面神经管鼓室段骨折并累及左侧前庭。在图1右中,横断面增强后,T1WI显示左侧面神经鼓室段前部略增粗,强化程度明显高于右侧。图1 左侧面神经鼓室段损伤
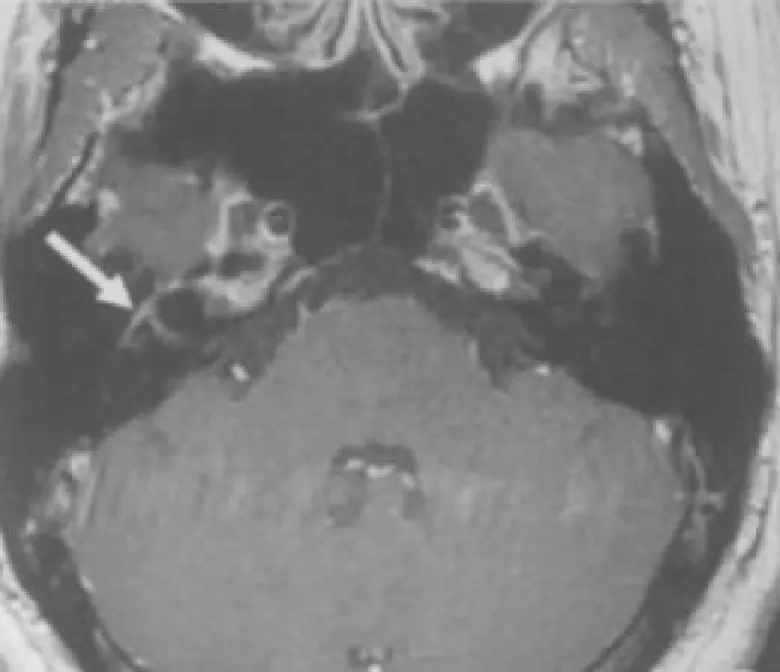
注:在增强后,冠状面T1WI显示与右侧面神经乳突段相比,左侧增粗且强化。图2 左侧面神经乳突段损伤

注:图3左中,横断面CT检查结果左侧面神经管乳突段扩大,破坏,肿块向前破坏外耳道后壁进入外耳道内,图3右中,冠状面T2WI显示面神经乳突段、鼓室段、腮腺段不规则肿块阴影,其外侧可见片状高信号。图3 左侧面神经鞘瘤
2.2CT和MRI对颞骨内面神经病变诊断结果对比如下表1和2所示 MRI诊断准确率为86.57%,CT的诊断准确率为68.66%,经检验,P<0.05,差异具有统计学意义,可见MRI诊断颞骨内面神经病变明显优于CT。
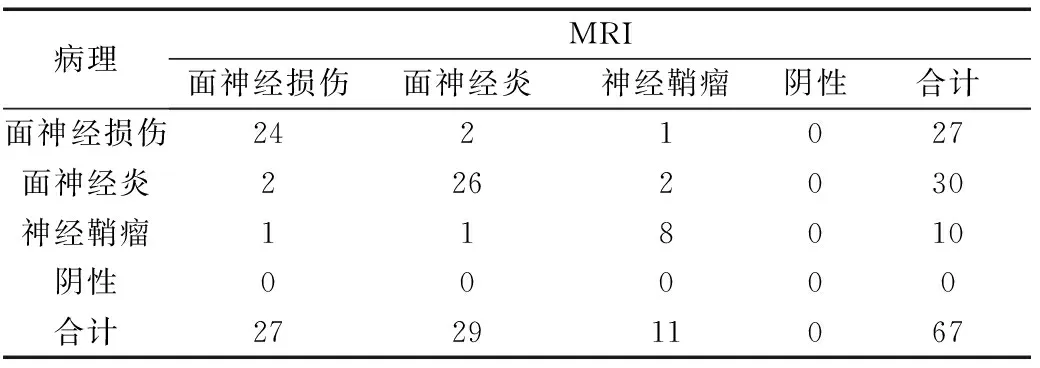
表1 MRI对颞骨内面神经病变诊断结果(n)

表2 CT对颞骨内面神经病变诊断结果(n)
3 讨 论
在临床实践中,对于正常面神经进行增强MRI,可发现轻度强化,这并不少见,特别是前膝和鼓室段前部,出现该现象的原因,可能的原因在于该处神经周围环绕动静脉丛。根据夏爽等[1]的报道,正常的面神经,发生强化的概率为21%,在临床实践中发现,所有正常的面神经鼓室段前部均伴有轻微的强化,因此,对于异常强化的判定,应该与健侧对比得出结论,当强化程度高于健侧,才可以判定为异常强化。对于双侧面神经异常强化的判定,则需要通过定期复查来对比前后强化程度来加以确认[2]。
对于面神经病变,外伤是常见的类型,由于颞骨骨折,会对面神经造成损伤,从而引发周围性面瘫。关于这方面的诊断,CT检查可以提供可靠的诊断依据,通过高分辨率CT,能够清晰显示面神经管,为颞骨和面神经管骨折的诊断具有很大帮助,但是,对于很多外伤患者,虽然临床表现为周围性面瘫,但是,其并未累及神经管骨折线,通过MR增强后可在T1WI上发现面神经增粗和强化。邵长征等[3]指出,这是由于头外伤时桥小脑角池内面神经发生运动,引发面神经的牵拉、扭曲和肿胀。因此,在本次研究中,经CT检查,7例患者的面神经管骨质完整。因此,对于CT检查正常的面瘫患者,可通过MR的进一步检查确诊。
面神经炎是面神经病变的常见的类型,可分为细菌性和病毒性两种。细菌性面神经炎通常会伴有细菌性脑膜炎。病毒性面神经炎则以Bell麻痹和Ramsay-Hunt综合征为主,特别是Bell麻痹,是面神经的急性非化脓性炎症,具体的发病原因尚不明确,其临床表现为突发的周围型面瘫[4]。Ramsay-Hunt综合征并不常见,其致病病毒为VZV,常累及面神经,典型的临床症状为耳部疱疹、周围性面瘫,并伴有听神经炎。对于面神经炎的诊断,CT检查往往不会出现明显异常,而在MRI检查中,会发现面神经正常或轻度增粗,在强化后,T1WI面神经节段性强化[5]。当临床怀疑面神经炎且不能有效确诊时,可通过MRI增强扫描明确结果。
面神经鞘瘤是面神经病变的类型,但是,其发病率较低,临床表现多以缓慢渐进性面神经麻痹为主,部分可伴有听力下降。最常见的部位为前膝,但是,也陈贤明[6]在研究中指出,迷路段和鼓室段也发病率较高。根据CT检查的结果,面神经鞘瘤患者主要表现为面神经管骨质破坏和软组织肿块,如果肿块较大,则造成周围结构的骨质破坏。根据MRI的检查结果,在T1WI呈现略低或等信号,在T2WI呈现略高或等信号,其信号分布特点与瘤体内部Antoni B细胞的存在有关。当肿瘤体积较小或者未引发骨质改变时,CT诊断率并比高,另外,由于颅底CT扫描骨伪影较多,软组织分辨率不高,CT对于桥小脑角、内听道、中颅窝以及腮腺内的面神经瘤诊断难度较大[7]。因此,对于神经鞘瘤的诊断,MRI当为首选方法,凭借其较高的软组织分辨率,能够直接显示肿瘤发生部位和累及范围,提升诊断率[8]。另外,由于面神经鞘瘤的症状表现为周围性面瘫,因此,在临床上也可能存在被误诊为Bell麻痹的风险,因此,Jane等[9]在研究中指出,当MRI检查结果显示,面神经局限性结节状增粗时,应该警惕面神经鞘瘤,而并非Bell麻痹。
综上,CT在显示面神经管骨质改变方面优势显著,而MRI具有良好的软组织分辨率,特别是增强MRI,对于没有增粗的面神经病变,其临床优势更佳,对于颞骨内面神经病变的鉴别诊断具有重要的实践价值。
