高血压幕上脑出血不同手术方法的疗效对比
2020-07-02张入丹王剑波耿宝伟吴小波张轶行
张入丹 蒋 敏 余 政 王剑波 田 劲 邓 超 耿宝伟 吴小波 张轶行 廖 鹏
重庆市涪陵中心医院,重庆 408000
高血压脑出血的发病率较高,在我国占所有脑卒中的17.4%~45.2%,随访3个月病死率为21%~30%[1],复发脑出血率约为22%[2]。目前,脑出血的治疗方法分为外科手术治疗和内科保守治疗,外科手术治疗有传统开颅清除血肿,后来的微创治疗,包括血肿穿刺、神经内镜微创手术等,但目前尚无统一认识意见[3-4]。研究表明,微创手术清除血肿有创伤更小,效果更好等优点[5-6]。重庆市涪陵中心医院神经外科于2016-01—2019-01对手术治疗的150例高血压幕上脑出血患者中的75例采用微创手术治疗,与采用开颅血肿清除术治疗方法的75例相比疗效显著。本研拟通过对比分析微创手术及传统开颅手术清除血肿的安全性和疗效,为高血压脑出血患者治疗手术策略提供参考。
1 资料与方法
1.1一般资料回顾分析2016-01—2019-01重庆市涪陵中心医院神经外科手术治疗的150例高血压幕上脑出血住院患者的临床资料,其中男92例(61.3%),女58例(38.7%);年龄31~92(55.2±10.3)岁。诊断和手术指针符合2014年版自发性脑出血诊断治疗中国多学科专家共识[7],根据患者的综合情况和患者家属的选择分为开颅手术治疗组和微创手术治疗组,每组75例。开颅手术治疗组75例,男44例,女31例;年龄32~80岁。微创手术治疗组75例,男48例,女27例;年龄31~92岁。2组性别、吸烟史、饮酒史、高血压史、糖尿病史、年龄、GCS评分、血肿量等比较差异均无统计学意义(P>0.05)。见表1。

表1 2组一般临床资料比较Table 1 Comparison of general and clinical data of two groups
注:a为χ2值,b为t值
纳入标准:(1)年龄>30岁;(2)头部CT确诊为幕上脑出血,血肿量>30 mL,(3)入院后经头部CTA血管成像未发现异常血管影像。
排除标准:(1)外伤性因素脑出血;(2)凝血功能障碍和血液性疾病脑出血;(3)颅内肿瘤性出血、出血性脑梗死。
1.2研究方法收集幕上脑出血患者的一般临床资料并进行分析。一般资料纳入性别、年龄、饮酒、吸烟,既往病史,包括糖尿病、高血压。临床资料包括血肿大小、治疗方式。并发症包括肺部感染、再出血、上消化道出血、深静脉血栓、颅内感染。
1.3治疗方法
1.3.1 传统开颅手术:对于基底节区和丘脑血肿一般使用弧形切口,经侧颞入路,表浅皮质血肿则采用临近血肿区域行“马蹄形”切口,经脑沟入路。切开头皮及取下骨瓣后剪开硬脑膜,显微镜下清除血肿;对于血肿溃入脑室者根据情况行脑室外引流。血肿清除满意后,严密缝合硬脑膜,还原骨瓣。
1.3.2 CT定位微创手术:在CT引导下,选取血肿最大层面为穿刺矢状面,对矢状面、正中矢状面距离进行测量,确定穿刺部位,选择合适的穿刺针,确认穿刺路径与进针深度。局部麻醉,使用一次性YL-1颅内血肿穿刺针实施血肿穿刺,避免侧裂区血管。使用电钻驱动穿刺针穿过颅骨至硬脑膜下腔,拔出电钻,与塑料针芯(钝头)连接,顺势进入血肿里面。拔出钻芯,部分可见陈旧血性液体溢出,用10 mL注射器对血肿部位行缓慢抽吸,计量抽吸出血肿,抽出总的血肿量的1/3~1/2即可。对残余血肿,术后第1天,用2万U尿激酶+2 mL生理盐水保留2 h后开放引流,1次/d,连续3天即可,术后第4天复查CT,决定是否拔出穿刺针,经过3 d引流,95%的患者血肿引流清除满意。
1.4随访主要通过电话随访,采用日常生活活动能力量表(ADL)评分进行出院后6个月时的预后评估。Ⅰ级:全部社会、家庭日常生活能力正常;Ⅱ级:恢复部分社会能力能、独立完成日常生活;Ⅲ级:部分恢复日常生活能力,拄拐能行走;Ⅳ级(重残):卧床不起,日常生活完全不能自理;Ⅴ级:植物生存状态。其中,ADL分级Ⅰ~Ⅲ级表示预后良好,Ⅳ~V级表示预后不良。

2 结果
2.12组并发症比较2组上消化道出血、肺部感染、深静脉血栓差异均无统计学意义(P>0.05);开颅手术治疗组再出血、颅内感染发生率均高于微创手术治疗组,差异均有统计学意义(P<0.05)。见表2。

表2 2组并发症比较 [n(%)]Table 2 Comparison of complications between two groups [n(%)]
2.22组疗效比较随访6个月评估预后,微创手术治疗组预后良好率高于开颅手术治疗组,病死率低于开颅手术治疗组,组间比较差异均有统计学意义(P<0.05)。见表3。
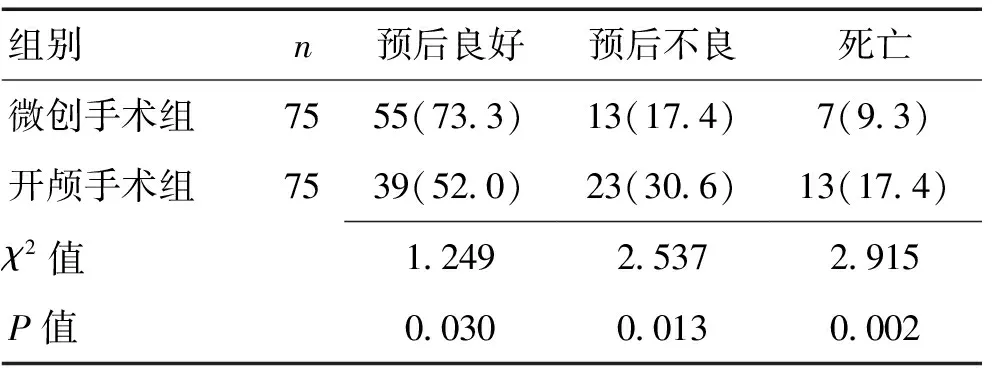
表3 2组预后比较 [n(%)]Table 3 Comparison of prognostic between two groups [n(%)]
3 讨论
脑出血具有发病率高、病死率高、致残率高的特点,脑出血后引起脑组织损伤,尤其是较大血肿量,脑组织损伤更为严重,手术的目的主要是通过清除血肿快速解除血肿的占位效应,从而减轻不良反应及周围脑组织水肿[8]。对于血肿占位效应明显、高颅内压明显的患者,在最短时间内手术清除血肿,及时解除脑组织受压,降低高颅压,最大限度保护神经功能,为脑功能恢复创造有利条件[9]。本研究中,颅内大量血肿(幕上出血量>30 mL)、高颅压症状体征明显,给予手术治疗[10-11]。手术治疗可以快速清除血肿,解除机械压迫,快速缓解颅内压,是治疗高血压脑出血的重要方法。虽然,STICHII研究纳入601例自发性大脑浅表脑出血患者,与保守治疗相比,手术治疗清除血肿并无显著临床疗效,只有轻微的生存优势。文献报道,对于血肿量大、高颅压症状明显或脑疝患者,积极手术治疗在拯救患者生命方面是有效的[12-14]。运用精准立体定向穿刺设备(如立体定向仪等),建立手术通道,并局部给予尿激酶溶栓药物,脑出血的微创手术治疗得到发展。一项多中心随机对照研究分析了微创手术+尿激酶冲洗清除血肿治疗幕上脑出血(≥20 mL)的预后,认为脑出血后72 h内行微创手术联合尿激酶冲洗治疗是有效的,并能够减轻灶周水肿,有改善180 d神经功能的趋势[15-16]。因此,分析幕上脑出血患者不同手术治疗方式即微创手术治疗与开颅手术治疗的疗效,对指导临床治疗具有重要意义。
MISTIEⅢ研究评估了微创手术联合尿激酶治疗幕上脑出血(≥30 mL)的疗效,发现微创治疗是安全的,有助于降低360 d的病死率[17]。本组幕上脑出血手术治疗患者中,开颅手术治疗的患者病死率与微创手术比较差异有统计学意义(P<0.05),与文献报道相似。国内一项研究对比了微创手术+尿激酶治疗脑出血与小骨窗开颅血肿清除治疗30~80 mL幕上脑出血的疗效与安全性,发现微创手术+尿激酶治疗组显著降低了术后再出血风险(8.8% vs 21.4%)和90 d时的病死率,提高了患者90 d的日常活动能力[18]。本研究显示,微创手术组良好预后率明显高于开颅手术组(P<0.05)。2018 年的一篇荟萃分析纳入15项高质量随机对照试验共2 152例患者,研究显示,与传统开颅清除血肿手术相比,微创清除血肿手术治疗幕上脑出血有更好疗效,各种微创手术治疗(立体定向溶栓、内窥镜等)以及手术时机不同做微创手术治疗(24 h内或 72 h内)皆能获益[19]。
脑出血的手术治疗方法很多,各有特点。血肿穿刺引流术快捷、简单,但有血肿清除率时间稍长、非直视下手术、穿刺时出血止血困难等缺点,且术后置管引流时间长,增加颅内感染的概率。开颅血肿清除术的颅内血肿清除率较高,但手术时间长、术中脑组织牵拉重,引起继发性脑损伤。虽然微创手术为盲穿操作,在穿刺操作中有伤及血管风险,操作前均实施头颅CTA 检查进行病因筛查,从而最大限度降低操作中因血管病变所致再出血,提高患者良好预后率。微创手术操作时创伤小,手术时间短,能够让患者从微创手术中获益。
