支架辅助弹簧圈栓塞颅内破裂动脉瘤临床分析
2020-06-24李淦诚范海燕李西锋段传志
李淦诚, 张 炘, 范海燕, 李西锋, 段传志
支架辅助弹簧圈栓塞治疗颅内动脉瘤与外科开颅夹闭手术相比,创伤小、效果好,因而被大多数患者所接受[1-2]。部分学者报道支架辅助弹簧圈栓塞颅内破裂动脉瘤安全有效[2-4]。但与未破裂动脉瘤相比,动脉瘤破裂患者并发症发生率和死亡率显著增高[3-5]。 诸多文献报道相关并发症和临床结果,但有部分结果不甚一致,支架辅助下栓塞治疗破裂动脉瘤安全性和有效性存在争议,而关于患者治疗前和治疗后病情比较的报道甚少[4-7]。本研究对本中心颅内动脉瘤患者临床资料作回顾性分析,以评估应用支架辅助弹簧圈治疗的策略、并发症及预后。
1 材料与方法
1.1 临床资料
收集2011 年1 月1 日至2017 年12 月31 日南方医科大学珠江医院收治的颅内动脉瘤患者临床资料。 患者纳入标准:①瘤颈>4 mm、瘤体/颈比例<1.5 的囊性动脉瘤或需支架辅助弹簧圈栓塞的夹层动脉瘤;②经CTA、MRA 或DSA 检查确诊为颅内动脉瘤;③应用支架辅助弹簧圈栓塞。 排除标准:①造影前已行部分或完全血管内栓塞或夹闭治疗;②多次行支架辅助栓塞治疗;③伴有动静脉畸形或动静脉瘘;④继发性颅内动脉瘤,如外伤性动脉瘤和感染性动脉瘤。 终止观察时间为2018 年6 月30 日。共纳入230 例患者(图1),其中动脉瘤未破裂组166 例(女105 例,男61 例),平均年龄(52.6±11.9)岁;破裂动脉瘤组64 例(女47 例,男17 例),平均年龄(52.5±10.1)岁。 未破裂组、破裂组中位随访时间分别为225 d、281 d。
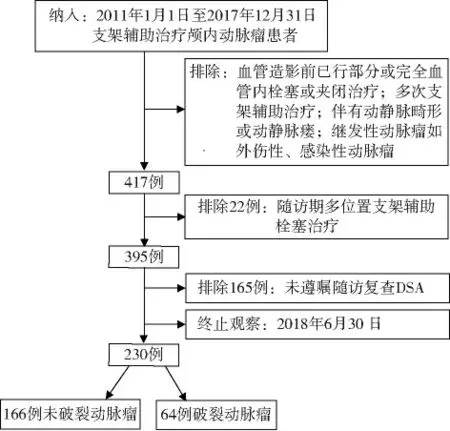
图1 患者入组流程图
1.2 治疗方法
手术在全身麻醉下进行, 对动脉瘤侧血管行DSA 三维重建,根据病情选择相应支架,均采用半释放支架方式辅助弹簧圈栓塞,直至动脉瘤完全或接近完全闭塞,复查血管造影判断栓塞情况,确定支架位置良好、载瘤动脉通畅后术毕。 术中血栓形成处理包括抗血小板、抗凝、溶栓或机械取栓,抗血小板治疗包括静脉推注替罗非班(10 μg/kg,随后每分钟0.15 μg/kg),抗凝、溶栓治疗分别为额外追加肝素(2 000 U)或活化组织型纤溶酶原激活剂(tPA,3~4 mg)。 术中出血处理包括中和肝素、动脉瘤快速栓塞、出血血管封堵或外科手术治疗。
1.3 支架策略
根据动脉瘤、载瘤动脉与治疗策略三大因素决定支架选择:①动脉瘤类型(瘤体破裂与未破裂)、形态(囊性与夹层)、大小(微小与巨大)及瘤颈是否累及分支血管;②载瘤动脉弯曲度、与分支血管关系及是否伴狭窄;③是用单支架辅助栓塞,还是多支架套叠,或者需特殊构型(Y 型、T 型等)。
1.4 栓塞结果和并发症评估
动脉瘤栓塞后复查DSA,Raymond 分级评估动脉瘤栓塞情况(Ⅰ级为完全栓塞,Ⅱ级为瘤颈残留,Ⅲ级为瘤体残留)。 并发症包括术中、围术期和随访期并发症,如血栓事件、出血事件及其他无法分类的并发症。 血栓并发症判断标准:①术中见血栓形成,载瘤动脉闭塞;②造影见血流缓慢或分支血管不显影,术后头颅CT 复查新发脑梗死灶(位于载瘤动脉供血区域)。出血并发症判断标准:①术中见对比剂漏出血管外;②术后头颅CT 见新发出血。 其他并发症包括轻症神经功能缺损(肌力下降、感觉异常等)和重症神经功能障碍(脑疝形成、脑干衰竭等)。
1.5 随访和预后评价
所有患者术后3 个月、1 年复查造影,随后每年随访1 次。 首次出院和随访期均由独立神经外科医师采用改良Rankin 量表(mRS)评分(0~2 分预后良好,3~5 分预后不良)评估临床结果,并与术前评分比较。
1.6 统计学分析
所有数据通过统计软件包R 语言(http://www.R- project.org, The R Foundation)和EmpowerStats(http://www.empowerstats.com,X & Y Solutions,Inc.,Boston,MA)软件分析,P<0.05 为差异有统计学意义。连续变量数据符合正态分布用t 检验,非正态分布用秩和检验, 等级变量比较用卡方检验或Fisher精确检验。 建立广义估计方程(GEE)用于分析具内在相关性的重复测量数据,评估患者支架辅助弹簧圈栓塞治疗前后临床结果改变;分析未破裂组与破裂组mRS 评分变化轨迹,进一步评估治疗前动脉瘤状态、潜在协变量及其与时间交互作用。
2 结果
栓塞后即刻造影结果显示,未破裂组完全栓塞140 例(85.9%),瘤颈残留1 例(0.6%),瘤体残留22例(13.5%);破裂组完全栓塞59 例(93.7%),瘤颈残留1 例(1.6%),瘤体残留3 例(4.8%)。 未破裂组3例、破裂组1 例未经Raymond 分级评估动脉瘤栓塞情况,未纳入统计分析。 未破裂组、破裂组分别发生并发症18 例(10.8%)、8 例(12.5%)。 未破裂组术中血栓、出血事件发生率分别为3.0%(5/166)、0,围手术期血栓事件、其他无法分类并发症发生率分别为2.4%(4/166)、1.8%(3/166),随访期发生2 例血栓事件和2 例其他无法分类并发症;1 例术中和围手术期均发生血栓事件,1 例术中发生血栓事件、随访期发生其他无法分类并发症。 破裂组术中1 例发生血栓事件,围手术期血栓、出血发生率分别为6.3%(4/64)、4.7%(3/64)。动脉瘤复发率在破裂组、未破裂组分别为26.6%(17/64)、16.3%(27/166)。 两组并发症和复发率差异均无统计学意义(P>0.05)(表1)。
未破裂组、 破裂组中位临床随访时间分别为225 d、281 d(P =0.080,表1)。 治疗前状态(未破裂或破裂)作为分类变量分析时广义评估方程显示,治疗前状态差异与mRS 评分不同下降率相比,差异有显著统计学意义(P<0.001,表2)。 未破裂组mRS 评分改变无显著差异,破裂组最终随访mRS评分与治疗前相比显著降低(P<0.001),调整人口学因素(性别、年龄和吸烟)、术前共患病(高血压病)和并发症后,mRS 评分变化差异仍有显著统计学意义(P<0.001),治疗后破裂组患者mRS 评分得到改善。

表1 支架辅助弹簧圈栓塞颅内动脉瘤基线资料比较
3 讨论
支架辅助弹簧圈栓塞术是治疗颅内宽颈动脉瘤安全有效的手段。 有学者认为术中应用辅助装置可能增加并发症发生率[5-8]。本研究旨在通过评估性别、 年龄、 伴高血压病、 吸烟史、 术前mRS 评分、Hunt-Hess 分级、动脉瘤位置、动脉瘤类型、囊性动脉瘤最大直径、 支架类型、 支架数量、Raymond 分级、并发症、动脉瘤复发和随访时间等说明其中关系,并对患者治疗前后状况进行比较分析。
本组230 例患者接受临床和血管造影随访,动脉瘤未破裂组、 破裂组患者中位随访时间分别为225(91~2 545) d、281(93~2 070) d;术中并发症发生率为2.6%(6/230),均为血栓事件,包括5 例未破裂动脉瘤和1 例破裂动脉瘤患者,其发生率低于先前相关报道[5,7,9-11];破裂组发生1 例术中 血栓形成,7 例围手术期并发症, 其中缺血性脑卒中4例(6.3%),脑出血3 例(4.7%),术后破裂动脉瘤并发症发生率低于先前文献报道[3-5,12-13]。 出血和血栓形成是围手术期严重并发症[14]。 出血可能由动脉瘤破裂引起,也可能由不全栓塞或过度栓塞所致。 导致脑梗死的血栓形成可能由抗血小板药物耐药引起,但也有文献提出相反观点[15]。 本研究中未破裂组发生5 例(3.0%)其他事件,这种并发症无法归类的原因一是缺乏影像学数据, 无法明确定义神经缺陷症状,二是病情轻微,缺乏临床数据。 轻微症状可能由手术应激或支架(异物)植入引起[16],或可能由沉默梗死所致[17]。本组动脉瘤复发率为19.1%,未破裂组、破裂组分别为16.3%、26.6%。 Linzey 等[2]报道相关复发率为17.2%。 一项2 174 例患者meta分析报道相关复发率为16.2%[18]。 动脉瘤复发为随访期最常见事件,支架为血管内皮化提供骨架,同时改变血流动力学方向,促进动脉瘤愈合[19],而动脉瘤复发可能由栓塞不全引起[20-22],或角度重构 造 成[23-24]。
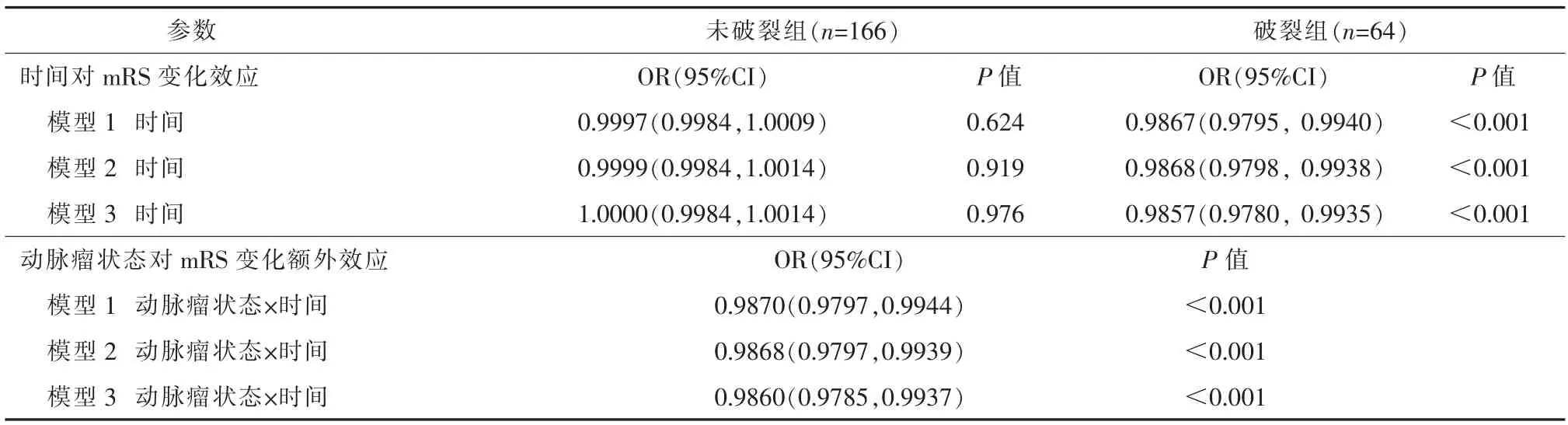
表2 治疗前颅内动脉瘤状态对mRS 评分结果的影响
本研究中未破裂组与破裂组并发症发生率和复发率无明显差异。 许多文献报道支架辅助弹簧圈栓塞破裂动脉瘤安全有效[2-3,25-26],其临床结果多为横向比较,或缺乏临床结果比较与统计分析[3-4,6,9]。本研究采用mRS 评分纵向评估临床结果,分为预后良好和预后不良,且随访至少3 个月。 mRS 评分数据具有内部相关性和重复性,因此应用GEE 分析每例患者治疗前后状况比较结果,进一步评估术前状态(未破裂或破裂)差异与mRS 评分所代表结果间关系。本组未破裂组中mRS 评分变化无显著差异,这可能是因为未破裂动脉瘤患者大多无临床症状,治疗前与随访期间mRS 评分无明显变化; 最后随访中破裂组mRS 评分明显下降(与治疗前相比)(P<0.001), 调整人口学因素(性别、 年龄和吸烟史)、术前伴发病(高血压病史)和并发症后,破裂组变化差异仍有显著统计学意义(P<0.001),治疗后破裂组患者mRS 评分得到改善。 根据随访结果,支架辅助弹簧圈栓塞治疗颅内破裂动脉瘤安全有效。另外, 本组未破裂组3 例, 破裂组1 例未经Raymond 分级评估动脉瘤栓塞情况, 为了避免偏倚,收集资料时未重新分级,定义为缺失值;相关统计分析中未涉及该项计算,故不影响本研究结论。
本研究根据动脉瘤、载瘤动脉与治疗策略三大因素决定支架选择。 相比于编织型支架,激光雕刻支架支撑性较好,在后释放支架的辅助栓塞时可良好地打开, 尤其是在载瘤动脉弯曲较大或伴狭窄时。 编织型支架网孔较密,有利于辅助栓塞微小动脉瘤,还可根据术中情况将支架作适当推挤,使局部支架变密或改变方向, 保护瘤颈累及分支血管。带有内置导丝的支架, 利于定位和行多支架套叠。载瘤动脉伴局部狭窄或弯曲较大时,优先选择径向支撑力较强支架。 支架直径是根据预想放置支架的载瘤动脉近端与远端位置的血管直径共同确定。 为了使支架贴壁良好,应以近心端载瘤动脉直径为准选择支架。 但当载瘤动脉弯曲角度较大时,选择支架宁小勿大,否则支架易拧曲而打开不良,尤其是编织型支架。 支架长度选择是根据动脉瘤瘤颈宽度加支架有效距离所决定。 但辅助栓塞巨大动脉瘤或载瘤动脉弯曲角度较大时, 要适当增加支架长度,以避免支架堆积和短缩。 当载瘤动脉有重要侧支血管发出时,需谨慎选择支架类型和规格,避免选择网孔小或高金属率支架,以预防穿支血管闭塞。
本研究局限性为回顾性分析,其结果反映单个神经介入中心的特定技术与抗血小板方案,仍有待大宗病例、多中心随机对照研究证实。
