PNF技术结合低频刺激仪对脑卒中足下垂患者步行功能的影响
2020-06-22靳亚鲁殷翠萍通讯作者李延辉
靳亚鲁 张 杨 殷翠萍 薛 娜(通讯作者) 李延辉
( 山东大学齐鲁医院 , 山东 济南 250100 )
脑卒中偏瘫患者常遗留不同程度的足背屈功能障碍,临床表现为足下垂和内翻不同程度地影响患者的行走能力,常是形成下肢异常运动模式的根源。因此恢复脑卒中患者步行能力的关键之一,是恢复患者的足背屈功能。目前,国内普遍单独应用:神经肌肉易化技术[1]、中频电疗、功能性电刺激[2]、针灸或电针刺激等纠正足下垂的康复方法,治疗效果不尽人意。此类技术在静止时对踝关节周围肌肉有刺激作用,但是在动态下效果不明显。踝足矫形器虽可在动态时对踝关节有固定作用[3],但无主动肌肉收缩效果。肉毒素注射在缓解小腿三头肌痉挛,增加踝关节稳定性提高步行有一定效果[4],但是对因肌力减弱或不平衡原因导致效果不明显。本研究主要采用讯丰通XFF-2001D低频电子脉冲刺激仪(佩戴式足下垂刺激仪)结合PNF技术的扩散和强化,通过对髋、膝强有力的肌肉施加适当阻力来激活踝关节周围较弱肌群进行肌力训练,从而提高行走时踝背屈功能。报告如下。
临床资料
1 一般资料:选取2016年7月-2017年6月期间在山东大学齐鲁医院康复中心进行康复治疗的脑卒中伴下肢运动功能障碍患者32例,均符合1995年中华医学会第4次脑血管学术会议修订的脑卒中诊断标准[5],并经CT或MRI证实为脑出血和脑梗死。入选标准:(1)单纯肢体运动功能障碍,不伴有认知、理解和感觉、言语的障碍。(2)有足下垂和足内翻障碍。(3)能独立和监护下步行至少15m。(4)踝关节被动活动范围正常,或至少到中立位并有主动肌肉收缩。(5)患侧下肢Brunnstorm≥III期。(6)自愿参加本研究并签署相关文件。排除标准:(1)植入心脏起搏器和体内安装有金属物者。(2)电极放置区域有残损或炎症者。(3)伴有腓总神经损伤者。(4)患有肌肉疾病或下运动神经元损伤者。(5)伴有下肢骨折者。(6)伴有视觉障碍。(7)患有严重并发症和病情不稳定者。(8)伴有软组织或关节严重挛缩者。(9)非脑血管意外导致的足下垂。见表1。
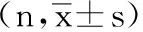
表1 2组一般资料
2 治疗方法和设备:常规训练方法如下。(1)踝关节被动-助力-主动运动训练:患者仰卧进行踝足全范围的被动运动,屈曲膝关节90°-100°之间助力主动运动训练与主动运动。(2)桥式运动:患者仰卧,双下肢屈曲,双足放于支撑面,指导病人臀部抬离支撑面达髋关节中立位。(3)仰卧位,让患者足跟沿支撑面屈起,然后抬高小腿完成伸展下肢运动,(治疗者一手放在腘窝处,用另一手控制患足,防止出现过度跖屈,内翻)。(4)立位上、下台阶训练:在保证安全前提下,让患侧支撑,健侧上、下台阶。然后健侧支撑,患肢上、下台阶。(注意上台阶时不能用力踏和踩台阶,应轻抬轻放)。(5)减重平台系统训练:用保护带给予保护,速度0.5-2km/h,可适量增加跑台坡度。(6)步行功能训练。共40次/min,5次/w,持续8周。观察组在对照组常规康复训练的基础上,采用XFT-2001D佩戴式足下垂刺激仪与PNF-技术进行治疗。共40次/min(10分钟常规训练,10分钟PNF技术训练,20分钟佩戴式足下垂刺激仪行走),5次/w,持续8周。
3 操作方法:佩戴式XFF-2001D低频电子脉冲刺激仪(深圳市讯丰通电子有限公司),通过感应患者步行时小腿前后摆动的位置角度和速度,控制电刺激的时机和持续时间。使用方法:电极片(快捷电极片和水凝电极片)、遥控器(本次研究主要是用水凝电极片),然后让患者在舒适的位置坐好。并将患腿放松,自然弯曲,黄色定位标签与胫骨对齐(此时主机固定于小腿内侧)。固定位置见左腿示意图(1,2),同时打开主机及遥控器的开关,通过遥控器选择“智能行走”,按运行键后开始行走,在行走过程中可直接按“+”“-”调节电刺激强度治疗。当小腿前倾角度达到一个临界点时启动电刺激,后倾角度达到一个临界点时关闭。在行走过程中,该系统通过电刺激腓总神经及受腓总神经支配胫骨前肌和腓骨长短肌,从而来控制足踝产生背屈、外翻运动。
固定位置示意图1:
固定位置示意图2:
PNF技术:具体方法:(1)屈曲—内收—外旋模式:在仰卧位由引导患者下肢伸展—外展—内旋位到屈曲—内收—外旋位。(2)屈曲—外展—内旋模式:在仰卧位下引导患者下肢由伸展—内收—外旋位到屈曲—外展—内旋位。(3)伸展—外展—内旋模式:在健侧卧位引导患者由屈曲—内收—外旋位到伸展—外展—内旋位。(4)伸展—内收—外旋模式:在仰卧位引导患者由屈曲—外展—内旋到伸展—内收—外旋位。(5)在(3)模式活动的终末端使用强调时序技术进行膝关节伸屈训练,保持髋关节伸展—外展位。
4 评定方法:采用SMART-DX(意大利BTS Bioengineering)三维步态分析患者步行的能力与FMA下肢运动功能评分。
5 统计学方法、采用SPSS19.0版软件进行统计学分析。
6 结果:(1)空间参数。2组治疗前步频、步速、步幅、步宽差异无显著性意义(P>0.05):治疗结束后步频、步速、步幅提高,步宽较治疗前降低(P<0.05):治疗后2组间比较观察组步频、步速、步幅、步宽改善程度大于对照组(P<0.05),见表2。(2)时间参数。治疗前2组步行周期、双支撑相时间、健肢支撑时间、患肢摆动时间、患肢支撑时间、健肢摆动时间无显著性意义(P>0.05):治疗结束后步行周期、双支撑相时间、患肢摆动时间、患肢支撑时间、健肢支撑时间较治疗前降低,健肢摆动时间较治疗前提高(P<0.05),见表3。(3)FMA下肢运动功能评分。2组治疗前差异无显著性意义(P>0.05),治疗结束后,2组均较治疗前明显改善,观察组改善优于对照组(P<0.05),见表4。
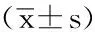
表2 2组患者治疗前后空间参数比较
①与治疗前相比较P<0.05;②与对照组治疗后相比较P<0.05。
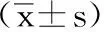
表3 2组患者治疗前后时间参数比较
①与治疗前相比较P<0.05;②与对照组治疗后相比较P<0.05。
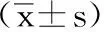
表4 2组患者治疗前后FMA评分比较
①与治疗前相比较P<0.05:②:与对照组治疗后相比P<0.05。
讨 论
脑卒中后踝关节功能障碍主要表现为足下垂和足内翻,小腿的前肌群和外侧肌群麻痹,小腿后肌群痉挛牵拉所引起。导致行走时不能背屈足部,落地时总是足尖或足外翻先触地面的一种症状[6]是影响偏瘫患者步行功能及生存质量的主要原因之一[7-8],采用何种方法来纠正足下垂和足内翻,以改善踝关节功能障碍,是临床康复工作者不断探索的问题[9-10],刘智岚等[11]发现应用足下垂刺激仪可提高步行对称性及增加踝关节背伸角度,减小内翻角度来提高脑卒中患者步行能力,王贵丽等[12]发现应用功能性电刺激可提高踝背屈肌力,促进步行。本研究主要是让患者在行走过程中佩戴XFF-2001D仪器,通过刺激增加胫骨前肌及腓骨长短肌主动收缩纠正足下垂及内翻,在动态中纠正足下垂,更接近正常行走模式。
步速包括时间和距离,是反应偏瘫患者敏感、可靠而正确的指标[13];步频主要反应患者的负重能力和步行的稳定性和下肢的控制能力,即反应患者行走的节奏性和稳定性[14];步宽是反应患者平衡功能的一项指标,步宽越大患者的步行功能越差;步幅是患者一步的长度也是反应偏瘫患者步行对称性的一项重要指标。本研究显示,FES结合PNF技术治疗后患者步速较治疗前明显提高,步行周期较治疗前较低,效果明显优于对照组,即能提高患者步行能力;患者的步频能力较治疗前明显提高,说明此训练可提高患者负重能力和稳定性;观察组患者步宽降低程度优于对照组,此组合训练在改善患者步行平衡功能方面也有一定作用。有大量临床试验表明,FES能提高脑卒中足下垂患者步行速度并对足下垂患者步行改善有确切疗效,国内通过步行的时空参数研究发现FES对步行周期、步频、步速等都有显著改善[15-16]。步行障碍主要表现为双支撑相的延长,以增加步行的稳定性。因偏瘫侧肢体屈曲肌力减少,足下垂及伸肌张力增加,导致足廓清障碍,患肢摆动时间延长,健侧单腿支撑时间也会延长,就会导致单支撑时相时间不对称,重心转移不充分,步态不对称、增加了跌倒的风险[17]。本研究显示,观察组双支撑相时间比对照组下降明显,并且健侧摆动时间均较治疗前有所提高,患侧摆动相较前降低。说明本训练组合可改善患肢控制能力,增加灵活性及患肢负重能力,以提高和改善步态的时间参数。生物力学显示下肢旋转轴主要通过股骨头、髋关节,膝关节前方及踝关节前方[18]把整个下肢贯穿起来,彼此影响,所以在制定治疗方法时要考虑,相邻关节之间的相互影响。PNF技术是一个整体性的治疗方法,每次治疗都是直接作用于整个人体,而不仅仅针对特定障碍或身体躯段[19]。在摆动相中期时踝背屈群的向心性收缩,是足前部抬起完成足廓清,但因小腿三头肌的痉挛或踝背屈肌群的肌力减弱,导致足部不能完成廓清形成足下垂内翻的模式,从而导致步行的异常和稳定性下降。本研究应用PNF技术伸展-外展-内旋模式可提高支撑相早期时下肢处于内旋位运动,屈曲-外展-内旋模式可促进足背屈外翻的运动。应用PNF技术中连续诱导,刺激拮抗肌使其收缩之后,主动性兴奋性增加的原理,进行踝跖屈内翻的抗阻运动,来提高背屈外翻肌群的兴奋性。并明显改善FMA下肢运动功能评分[20],提高肢体运动能力。
本研究显示,通过PNF技术结合足下垂刺激仪能有效改善脑卒中足下垂患者的步速、步频、步行周期等时空参数,提高脑卒中后足下垂患者的步行能力及对称性。但因样本量少,还需要进一步研究和实践。
