某三甲综合医院2017—2018年临床分离细菌耐药性监测
2020-06-15王发丽胡昭宇武静李波李雨莎郭巧巧赵德军
王发丽,胡昭宇,武静,李波,李雨莎,郭巧巧,赵德军
(1 中国人民解放军联勤保障部队第九二五医院 贵阳 550009;2 清镇市第一人民医院 清镇 551400)
随着抗菌药物在临床的频繁使用和不规范使用,细菌对抗菌药物的耐药率居高不下,多重耐药细菌及“超级细菌”的出现,为抗菌药物合理使用敲响了警钟。加强抗菌药物合理使用,延缓耐药性不断上升已成为当今医疗界急需解决的问题[1-3]。本研究通过对某三甲综合医院2017—2018年分离细菌耐药性进行监测,为临床合理使用抗菌药物提供参考。
1 材料与方法
1.1 菌株来源
某三甲综合医院2017年1月1日—2018年12月31日所有临床标本分离细菌3854株。
1.2 仪器与试剂
法国梅里埃VITEK 2 Compact和ATB细菌鉴定分析仪及配套的鉴定卡和药敏卡、二氧化碳培养箱(上海力申)、梅里埃生产的哥伦比亚血琼脂平板、麦康凯琼脂平板、巧克力色血琼脂平板、HTM培养基、抗菌药物纸片(英国Oxoid公司)。
1.3 细菌鉴定及药物敏感试验
标本按照操作规程进行分离培养,经分纯后采用VITEK 2 Compact分析仪及配套的鉴定卡进行细菌鉴定;药敏试验使用VITEK 2 Compact或ATB药敏检测卡完成,部分细菌药敏试验使用K-B纸片扩散法,试验结果根据CLSI的标准进行判断。β-内酰胺酶的检测使用头孢硝基噻吩纸片法,纸片由黄色变为红色即为阳性。
1.4 室内质控标准菌株
金黄色葡萄球菌(ATCC 25923)、金黄色葡萄球菌(ATCC 29213)、大肠埃希菌(ATCC 25922)、粪肠球菌(ATCC 29212)、铜绿假单胞菌(ATCC 27853)、肺炎克雷伯菌(ATCC 700603)。
1.5 统计学方法
采用WHONET 5.6软件进行。
2 结果
2.1 细菌构成情况
共分离出3854株细菌,其中革兰阴性杆菌2849株,占73.9%,以大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌、嗜麦芽寡养假单胞菌和鲍曼不动杆菌多见;革兰阳性菌1005株,占26.1%,以金黄色葡萄球菌、表皮葡萄球菌、粪肠球菌和屎肠球菌多见,结果见表1。
2.2 细菌标本来源情况
以来源于呼吸道标本最多,占54.9%(2118/ 3854),其次是尿液标本和伤口分泌物标本,结果见表2。
2.3 细菌科室来源情况
细菌来源以ICU最多,占25.6%,其次是泌尿外科、呼吸内科和老年病房,结果见表3。
2.4 革兰阳性菌的耐药率
2.4.1 葡萄球菌属的耐药率
MRSA和MRCNS的检出率分别为58.8%、80.1%,对青霉素G、红霉素和克林霉素耐药严重,未出现万古霉素、利奈唑胺、替加环素耐药菌株,凝固酶阴性葡萄球菌对多种抗菌药物的耐药率高于金黄色葡萄球菌,结果见表4。
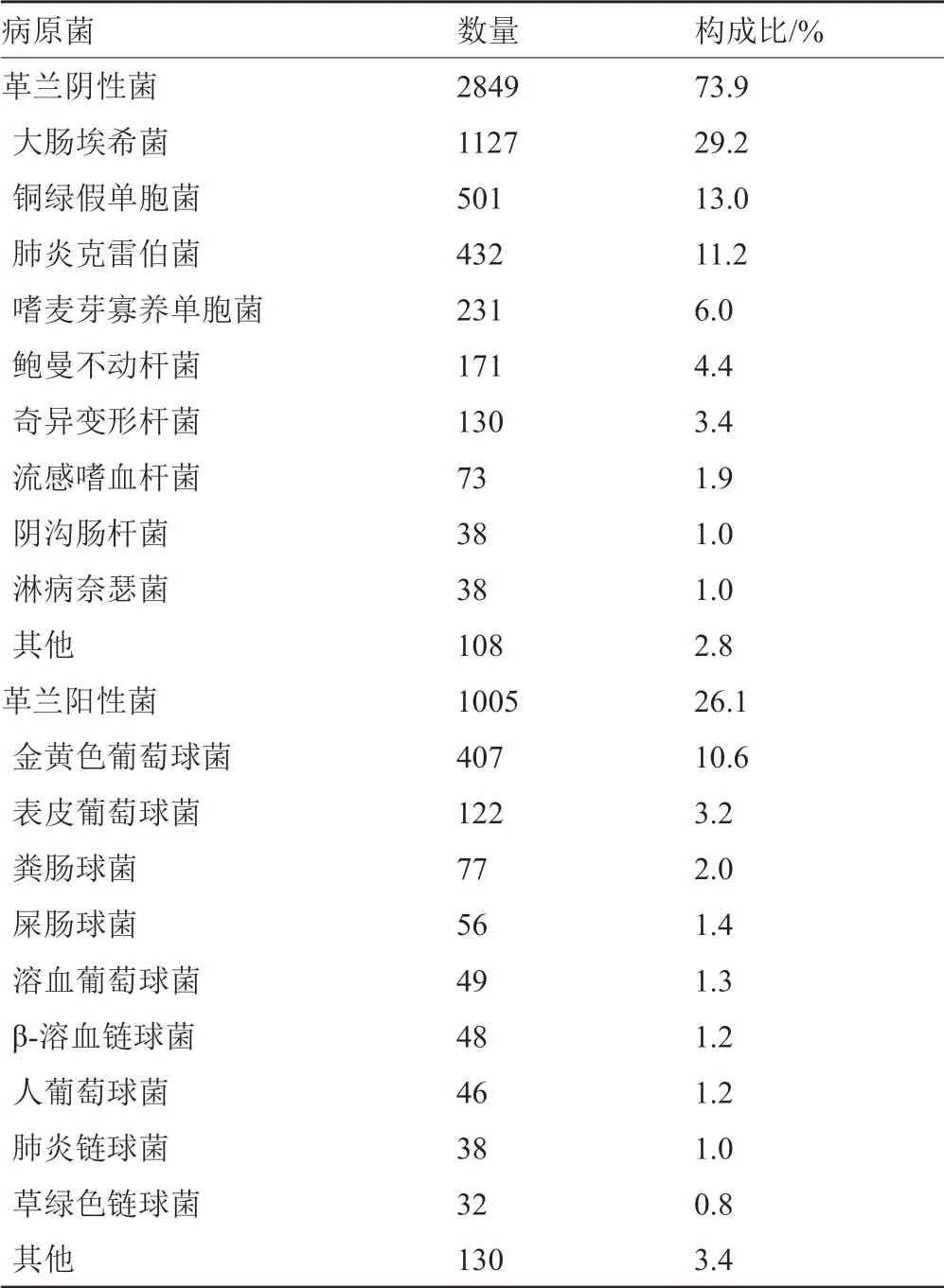
表1 细菌分布及构成比
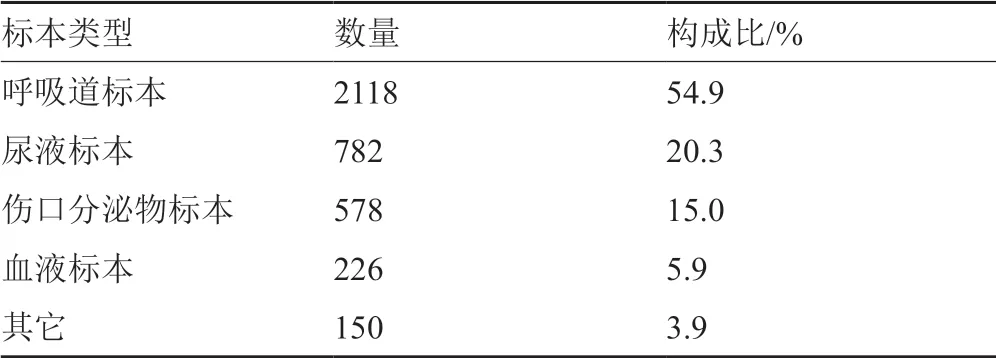
表2 细菌标本来源及构成比
2.4.2 肠球菌的耐药率
肠球菌对红霉素和克林霉素的耐药率>70.0%,屎肠球菌的耐药率显著高于粪肠球菌(氯霉素除外),对红霉素、四环素、环丙沙星、左氧氟沙星和青霉素G的耐药率均>80.0%,出现了万古霉素耐药菌株,耐药率为1.8%,结果见表5。
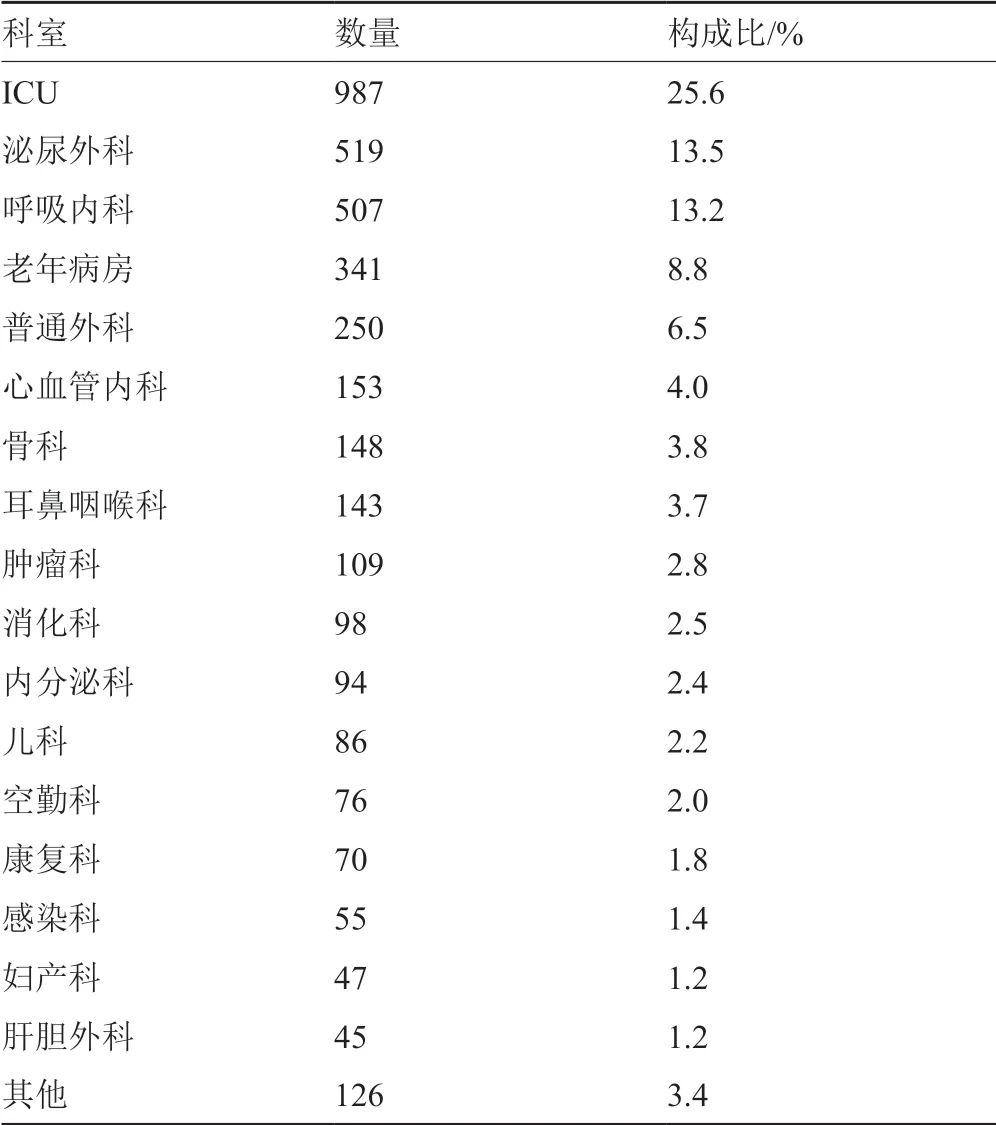
表3 细菌科室分布及构成比
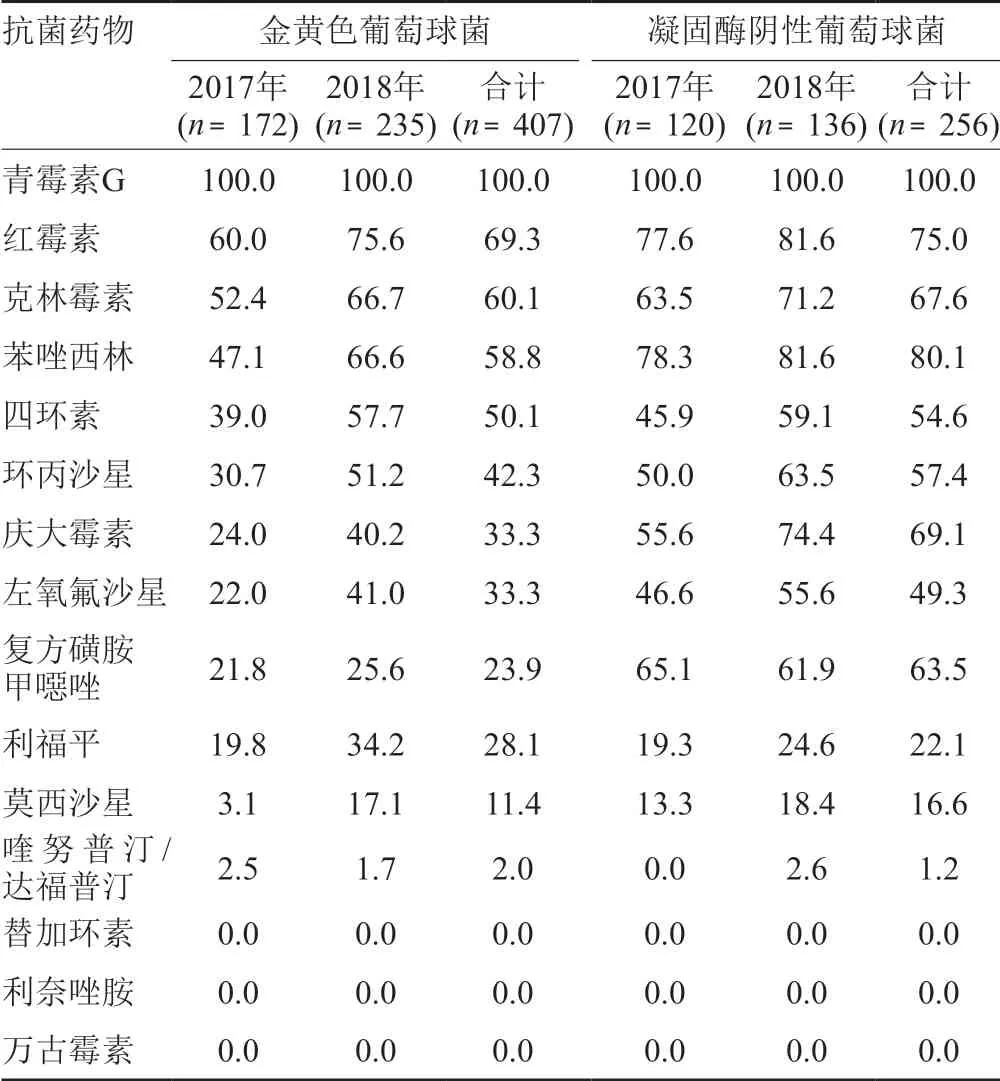
表4 葡萄球菌属对抗菌药物的耐药率(%)
2.4.3 链球菌的耐药率
38株肺炎链球菌(来源于呼吸道和血液标本)对克林霉素和四环素的耐药率均>90.0%,对青霉素G 的耐药率为5.3%;48株β-溶血链球菌(无乳链球菌23株、化脓性链球菌13株、停乳链球菌12株)对四环素、红霉素和克林霉素的耐药率均>80.0%,对青霉素G的耐药率为6.3%;35株草绿色链球菌(咽峡炎链球菌19株、星座链球菌7株、血链球菌4株、乳房链球菌2株、中间链球菌和缓症链球菌各1株)对四环素、红霉素和复方磺胺甲噁唑的耐药率>70.0%,对青霉素G的耐药率为2.8%,对左氧氟沙星、莫西沙星的耐药率显著高于肺炎链球菌和β-溶血链球菌。所有链球菌对万古霉素和利奈唑胺100.0%敏感,结果见表6。
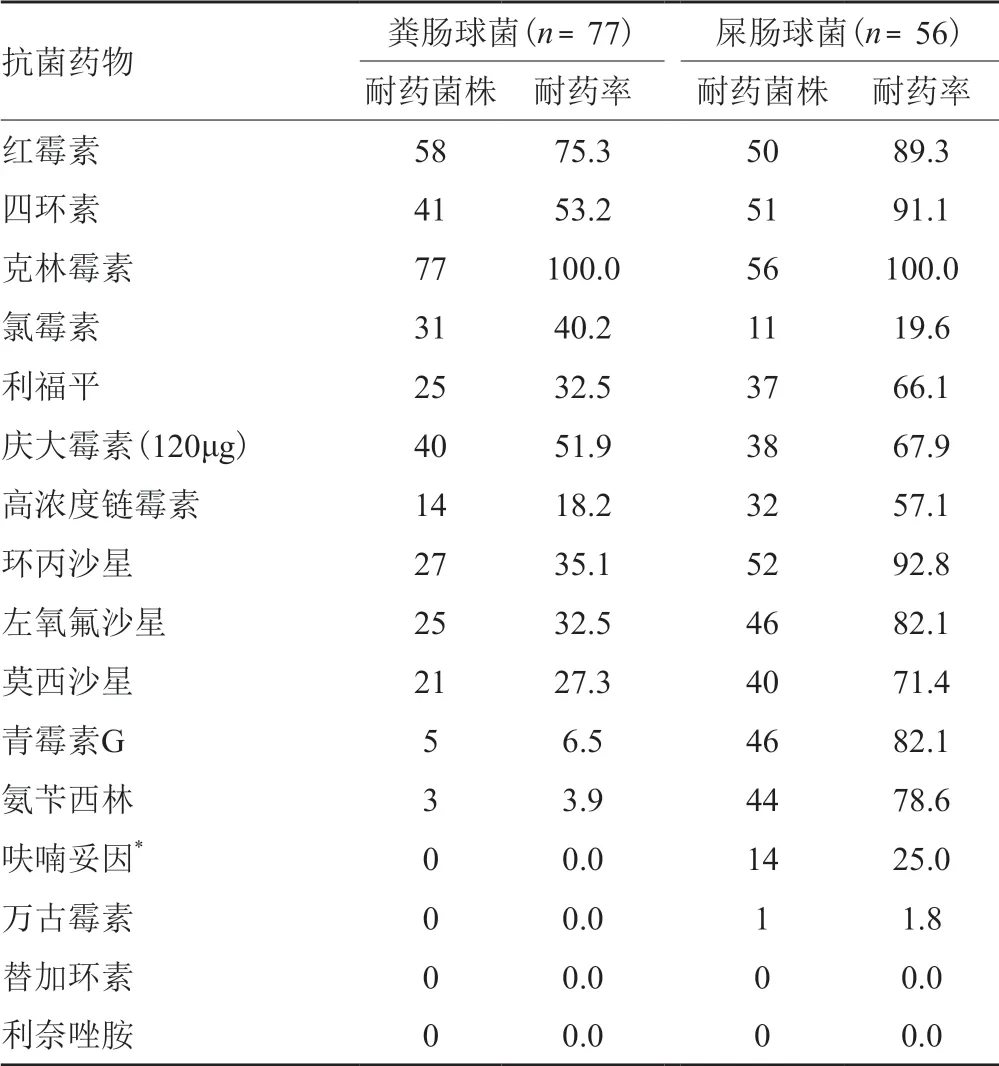
表5 肠球菌对抗菌药物的耐药率(%)
2.5 革兰阴性杆菌的耐药率
2.5.1 大肠埃希菌和肺炎克雷伯菌的耐药率
大肠埃希菌产ESBLs的检出率为52.1%,对氨苄西林和头孢唑啉的耐药率高于65.0%,对环丙沙星和左氧氟沙星耐药率分别为46.9%和43.4%,对亚胺培南和美罗培南的耐药率分别为2.6%、3.2%。肺炎克雷伯菌产ESBLs的检出率31.7%,对氨苄西林的耐药率高达95.3%,对亚胺培南的耐药率为2.5%。肺炎克雷伯菌对抗菌药物的耐药率整体上低于大肠埃希菌,两种细菌对哌拉西林/三唑巴坦和头孢替坦的耐药率<10.0%,结果见表7。
2.5.2 铜绿假单胞菌和鲍曼不动杆菌的耐药率
铜绿假单胞菌对氨苄西林、氨苄西林/舒巴坦、头孢替坦、头孢唑啉、头孢曲松、复方磺胺甲噁唑耐药率>90.0%,对左氧氟沙星、庆大霉素、妥布霉素和阿米卡星<25.0%,对亚胺培南的耐率为44.5%;鲍曼不动杆菌耐药严重,除氨苄西林/舒巴坦、左氧氟沙星和妥布霉素外,对所测试的其它抗菌药物的耐药率均>40.0%,对亚胺培南的耐率为41.3%,结果见表8。
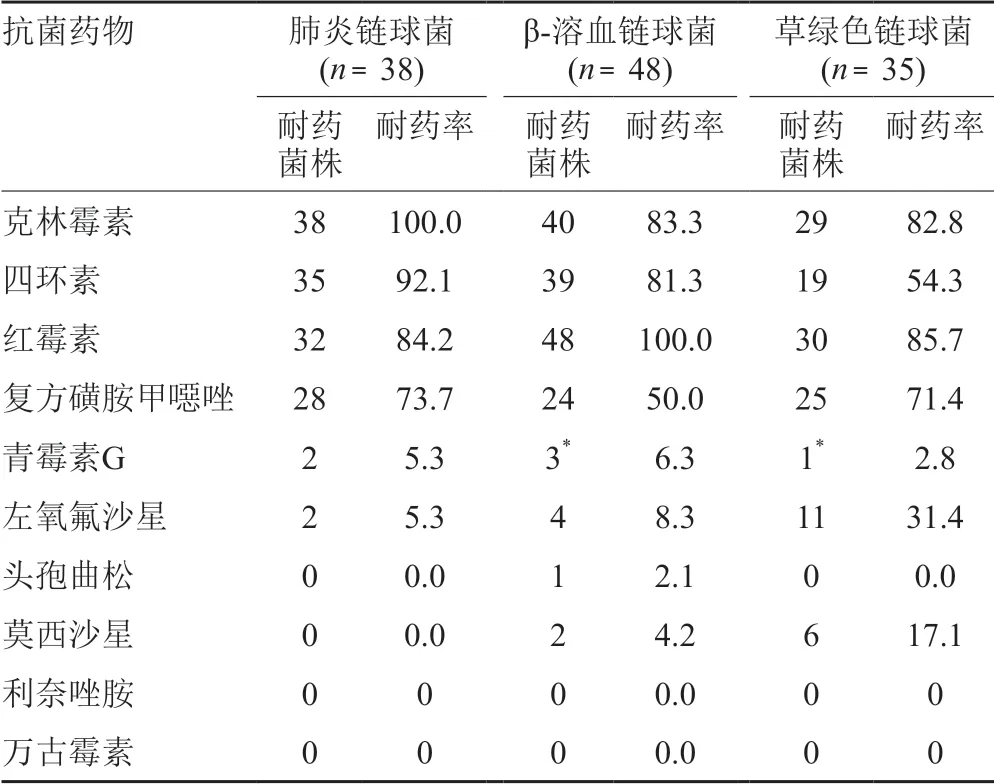
表6 链球菌对抗菌药物的耐药率(%)
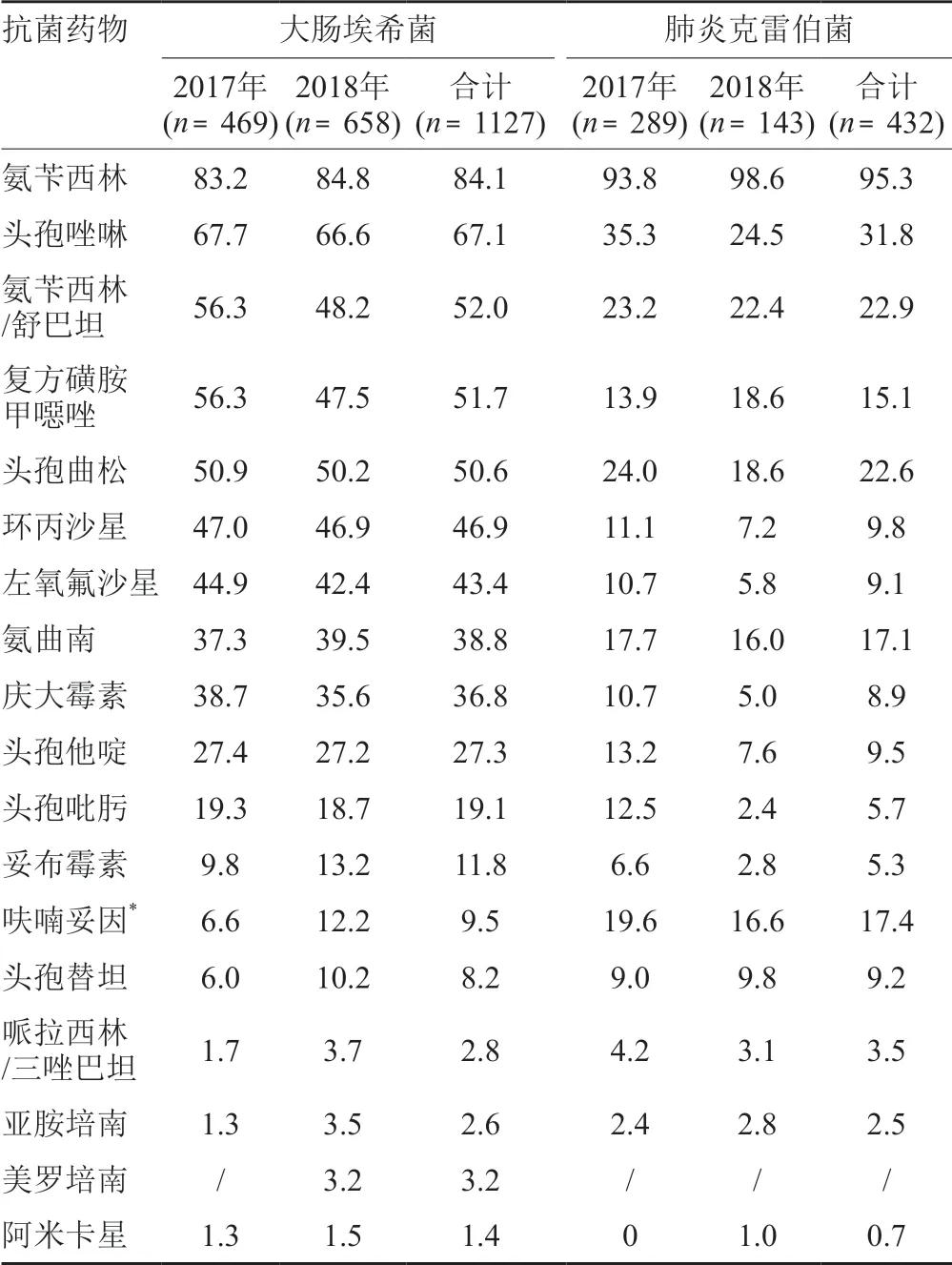
表7 大肠埃希菌和肺炎克雷伯菌的耐药率
2.5.3 嗜麦芽寡养单胞菌的耐药率
231株嗜麦芽寡养单胞菌中,有172株(74.1%)来源于ICU病区,对左氧氟沙星的耐药率最低,对头孢他啶的耐药率高达82.7%,结果见表9。
2.5.4 奇异变形杆菌和阴沟肠杆菌的耐药率
奇异变形杆菌产ESBLs的检出率为13.8%,对呋喃妥因(尿液标本分离菌株)高度耐药,对妥布霉素、氨曲南、头孢替坦、头孢他啶、头孢吡肟、哌拉西林/三唑巴坦和阿米卡星的耐药率<10.0%,对亚胺培南的耐药率为0.8%。阴沟肠杆菌对头孢唑啉和头孢替坦耐药率>95.0%,对庆大霉素、左氧氟沙星、妥布霉素、哌拉西林/三唑巴坦、亚胺培南和阿米卡星无耐药,结果见表10。
2.5.5 流感嗜血杆菌的耐药率
73株流感嗜血杆菌中有69株(94.5%)分离自成人患者,4株(5.5%)分离自儿童。β-内酰胺酶的检出率为52.1%,对氨苄西林、阿奇霉素、复方磺胺甲噁唑的耐药率>50.0%,对氨曲南、环丙沙星、头孢曲松、头孢吡肟、左氧氟沙星、美罗培南、头孢噻肟、哌拉西林/三唑巴坦100.0%敏感,结果见表11。
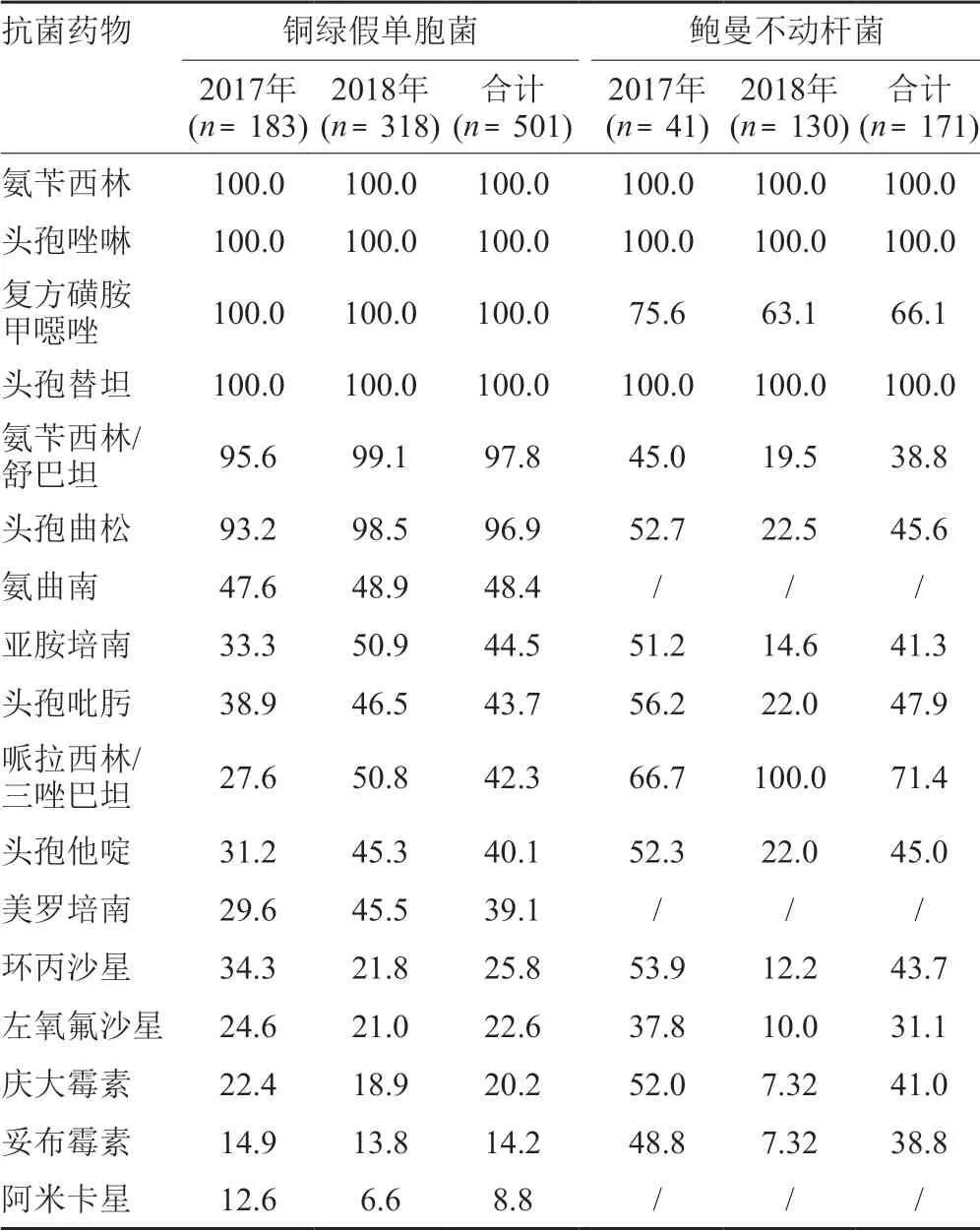
表8 铜绿假单胞菌和鲍曼不动杆菌对抗菌药物的耐药率(%)
2.5.6 淋病奈瑟菌的耐药率
38株淋病奈瑟菌主要从男性尿道分泌物中分离而得,β-内酰胺酶检出率为21.4%,对克林霉素和四环素100.0%耐药,对青霉素的耐药率为26.3%,对头孢曲松和头孢噻肟100.0%敏感,结果见表12。
3 讨论
通过统计分析显示,该三甲综合医院2017年—2018年临床标本共分离出非重复细菌3854株,其中革兰阴性菌2849株,占73.9%,以大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌、嗜麦芽寡养假单胞菌和鲍曼不动杆菌多见;革兰阳性菌1005株,占26.1%,以金黄色葡萄球菌、表皮葡萄球菌、粪肠球菌和屎肠球菌多见,细菌构成与国内研究报道[4-5]相似。嗜麦芽寡养单胞菌的检出率为6.0%,高于鲍曼不动杆菌(4.4%),与文献[3-4]报道有所差异,这可能与ICU病区细菌所占比重较大有关,来源于ICU细菌占到25.6%。研究表明[6-8],ICU是嗜麦芽寡养单胞菌感染的高危科室,ICU患者感染发生概率远远高于其他科室,这主要与ICU患者住院时间长,长时间接受广谱抗菌药物尤其是亚胺培南治疗和接受有创操作(如深静脉置管、气管插管、气管切开)等有关。
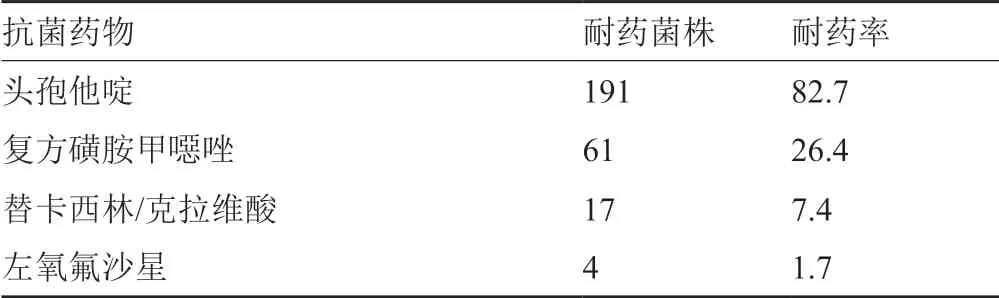
表9 嗜麦芽寡养单胞菌对抗菌药物的耐药率(%)
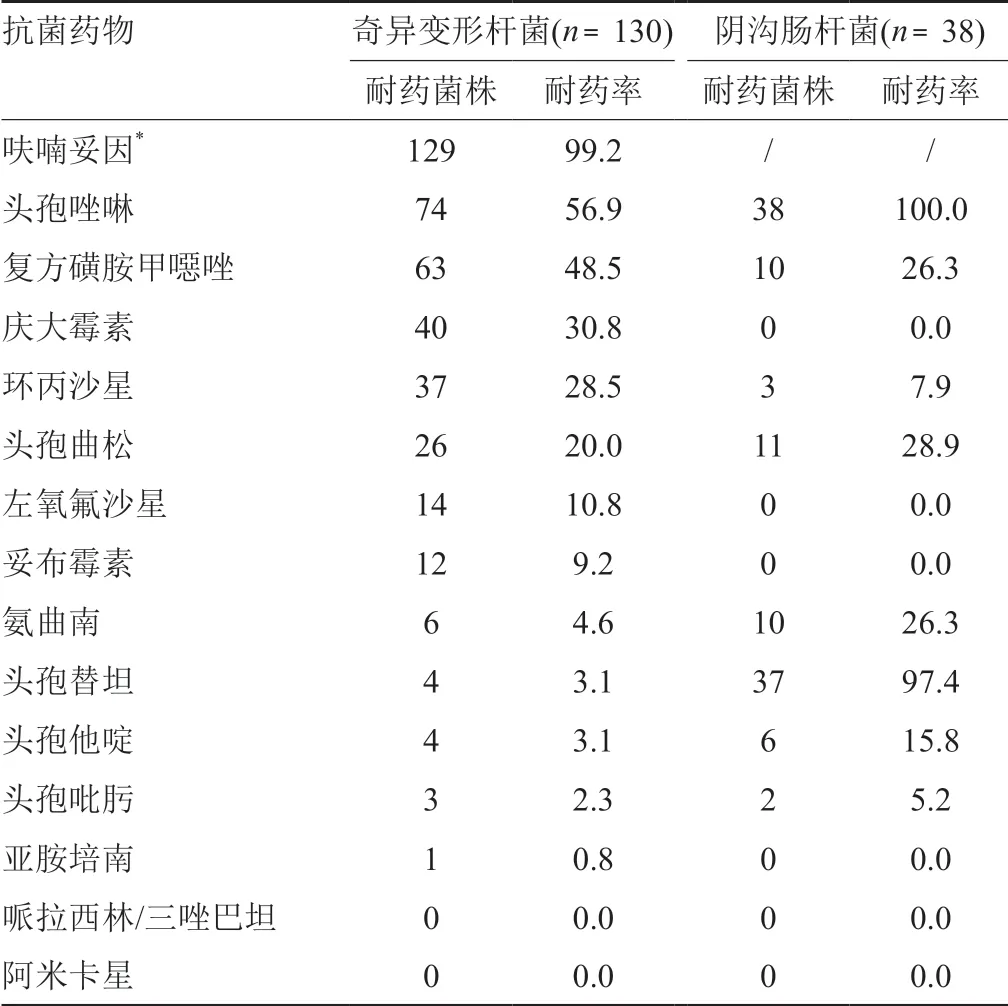
表10 奇异变形杆菌和阴沟肠杆菌对抗菌药物的耐药率(%)
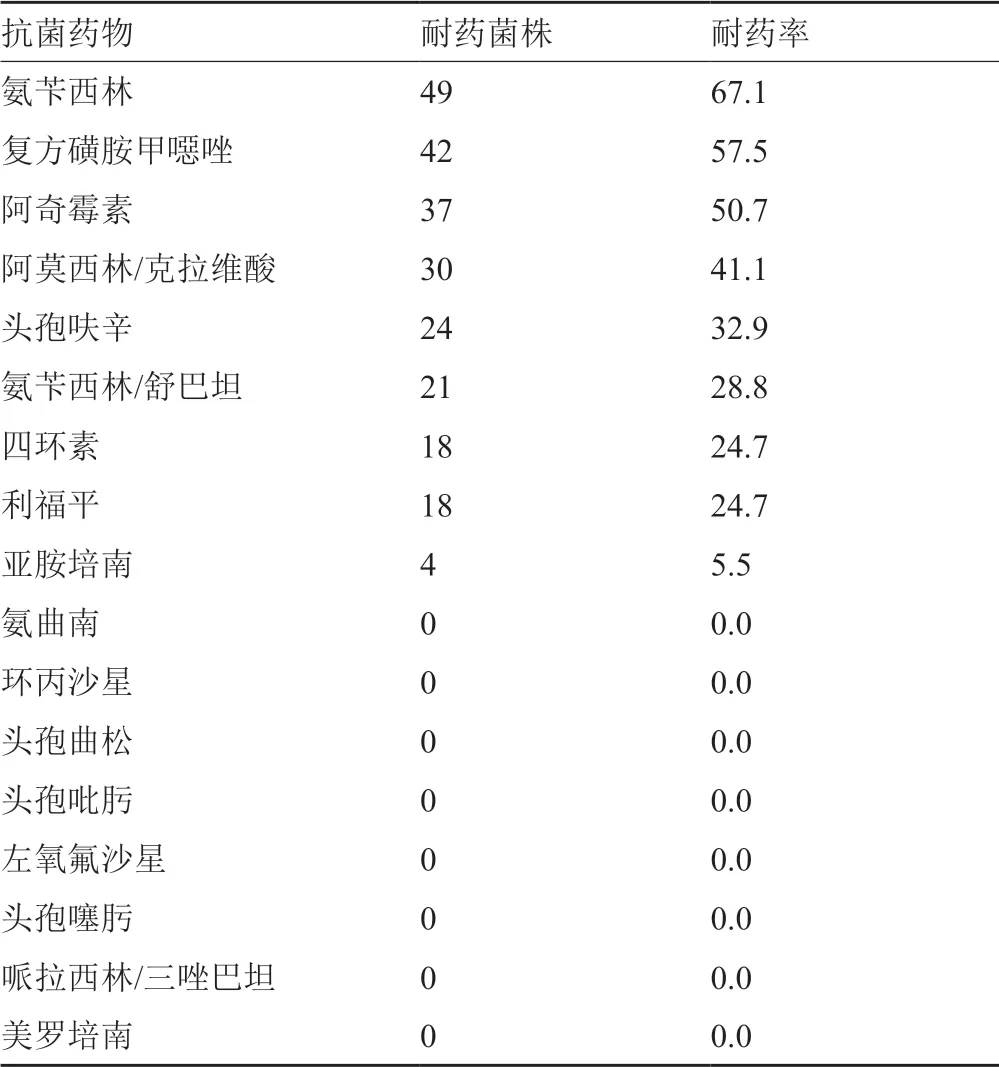
表11 流感嗜血杆菌对抗菌药物的耐药率(%)
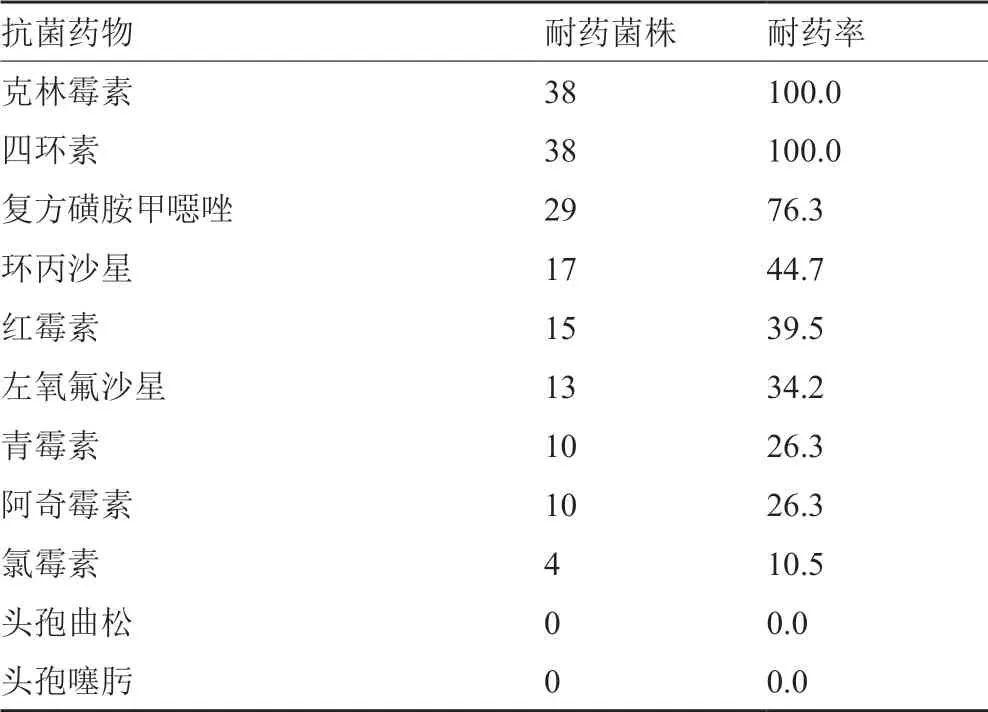
表12 淋病奈瑟菌对抗菌药物的耐药率(%)
葡萄球菌中MRSA和MRCNS的检出率分别为58.8%、80.1%,对青霉素、红霉素和克林霉素耐药率>60.0%,未出现万古霉素、利奈唑胺、替加环素耐药菌株,与2017年中国CHINET细菌耐药监测结果[9]一致。糖肽类抗菌药物仍然是MRSA和MRCNS重症感染的首选抗菌药物,但国外已有万古霉素耐药金黄色葡萄球菌检出的报道[10],要严格限制糖肽类抗菌药物在临床的使用。肠球菌对红霉素和克林霉素的耐药率>70.0%,通过粪肠球菌和屎肠球菌耐药率比较,发现屎肠球菌对多数抗菌药的耐药率远高于粪肠球菌(除了氯霉素以外),屎肠球菌对红霉素、四环素、环丙沙星、左氧氟沙星和青霉素G的耐药率均>80.0%,出现了万古霉素耐药菌株,耐药率为1.8%。肺炎链球菌(来源于呼吸道和血液标本)对克林霉素和四环素的耐药率均>90.0%,对青霉素G的耐药率为5.3%;β-溶血链球菌和草绿色链球菌对红霉素和克林霉素的耐药率均超过80.0%,对青霉素G的耐药率分别为6.3%、2.8%,对万古霉素和利奈唑胺100.0%敏感。
大肠埃希菌的分离率居首位,也是产ESBLs的主要细菌。产ESBLs细菌除了对青霉素、头孢菌素和单环酰胺类抗菌药物耐药外,还容易对氨基糖苷类、氟喹诺酮类、磺胺类等抗菌药物广泛耐药[11-12]。大肠埃希菌产ESBLs的检出率为52.1%,高于安徽铜陵地区报道的41.4%[3],低于全国19家三级甲等医院平均54.6%[13]的检出率。大肠埃希菌对氨苄西林和头孢唑啉的耐药率>65.0%,对环丙沙星和左氧氟沙星耐药率分别为46.9%和43.4%,对亚胺培南和美罗培南的耐药率分别为2.6%、3.2%。肺炎克雷伯菌产ESBLs的检出率31.7%,对氨苄西林的耐药率高达95.3%,对亚胺培南的耐药率为2.5%。肺炎克雷伯菌对抗菌药物的耐药率整体上低于大肠埃希菌,两种细菌对哌拉西林/三唑巴坦和头孢替坦的耐药率<10.0%,轻中度感染患者可作为首选药物。肺炎克雷伯菌感染还可以选择环丙沙星、左氧氟沙星、妥布霉素、庆大霉素、头孢吡肟、头孢他啶。奇异变形杆菌产ESBLs的检出率为13.8%,出现了0.8%亚胺培南耐药菌株。阴沟肠杆菌对头孢唑啉和头孢替坦耐药率>95.0%,对庆大霉素、左氧氟沙星、妥布霉素、哌拉西林/三唑巴坦、亚胺培南和阿米卡星无耐药。
不发酵糖革兰阴性杆菌以铜绿假单胞菌最为常见。铜绿假单胞菌对氨苄西林、氨苄西林/舒巴坦、头孢替坦、头孢唑啉、头孢曲松、复方磺胺甲噁唑高度耐药,对左氧氟沙星、庆大霉素、妥布霉素和阿米卡星<25.0%,对亚胺培南的耐率为44.5%。鲍曼不动杆菌耐药严峻,除了氨苄西林/舒巴坦、左氧氟沙星和妥布霉素外,对所测试的其它抗菌药物的耐药率均>40.0%,对亚胺培南的耐率为41.3%。近年来,鲍曼不动杆菌已成为医院感染的重要病原菌,临床分离率逐年升高。现有的研究[14-16]显示,鲍曼不动杆菌耐药机制与外膜渗透性降低、DNA的gyrA基因突变、生物膜的形成、外排泵的存在、金属酶、高产AmpC酶和β-内酰胺酶的产生等有关。嗜麦芽寡养单胞菌主要来源于ICU病区(占74.1%),对左氧氟沙星的耐药率最低(1.7%),对头孢他啶的耐药率高达82.7%。
流感嗜血杆菌主要分离自成人患者(94.5%),β-内酰胺酶的检出率为52.1%,对氨苄西林、阿奇霉素、复方磺胺甲噁唑的耐药率>50.0%,对氨曲南、环丙沙星、头孢曲松、头孢吡肟、左氧氟沙星、美罗培南、头孢噻肟、哌拉西林/三唑巴坦100.0%敏感。淋病奈瑟菌是性传播疾病淋病的病原体,在世界各地广泛流行,近年来在我国的感染率及耐药性呈上升趋势[17-18],β-内酰胺酶的检出率为21.4%,对克林霉素和四环素100.0%耐药,对青霉素的耐药率为26.3%,头孢曲松和头孢噻肟100.0%敏感,可作为经验性治疗的选择用药。
综上所述,有效的病原学诊断,是指导临床合理用药的重要前提。随着抗菌药物在临床的广泛应用,细菌耐药日益严重,定期对临床分离细菌的耐药性进行监测,对提高感染患者的抗感染治疗效果和延缓耐药性进一步上升具有重要意义。
