2016—2018年清镇市第一人民医院细菌耐药性监测分析
2020-06-15赵德军田兴华
赵德军,田兴华
(清镇市第一人民医院,清镇 551400)
感染性疾病是临床的常见病和多发病。近年来由于抗菌药物在畜牧养殖和临床的广泛使用,细菌耐药性日趋严重,多重耐药细菌感染给临床治疗带来严峻挑战,细菌耐药性问题也因此成为全球关注的焦点[1-2]。细菌感染构成情况和耐药性在不同地域及不同医院之间存在差异[3-4],通过分析本地区或本医院临床分离细菌对常用抗菌药物的耐药情况,可以更好地为临床合理使用抗菌药物提供帮助。为此,本研究对清镇市第一人民医院2016—2018年临床分离细菌耐药性进行监测,报道如下。
1 资料与方法
1.1 菌株来源
选取2016年1月1日—2018年12月31日清镇市第一人民医院临床分离细菌(剔除相同患者同一部位重复菌株)作为研究对象。
1.2 细菌的鉴定和药敏试验
临床采集的合格标本经分离培养后,采用梅里埃VITEK 2-compact分析仪及配套的鉴定卡、药敏卡进行细菌菌种鉴定和药敏试验。药敏试验的结果根据美国临床实验室标准化研究协会(CLSI)当年的标准进行判断。
1.3 特殊耐药细菌的判定
资料中所涉及的耐甲氧西林金黄色葡萄球菌(MRSA)、耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)、产超广谱β-内酰胺酶(ESBLs) 细菌、耐碳青霉烯鲍曼不动杆菌(CRAB)、耐碳青霉烯铜绿假单胞(CRPA)、耐碳青霉烯肠杆菌(CRE)等特殊耐药细菌由VITEK-2 Compact分析仪根据CLSI标准自动进行判定,对于仪器判定有疑问的结果采取再次复核或其他方法学进行确认。
1.4 质控菌株
主要有:金黄色葡萄球菌(ATCC 25923)、金黄色葡萄球菌(ATCC 29213)、铜绿假单胞菌(ATCC 27853)、大肠埃希菌(ATCC 25922)、粪肠球菌(ATCC 29212)、肺炎克雷伯菌(ATCC 700603),所有质控菌株均来自于贵州省临床检验中心。
1.5 统计学方法
采用WHONET 5.6软件进行。
2 结果
2.1 细菌来源及构年成情况
2.1.1 细菌来源
2016—2018共收集到非重复细菌68种4285株,以来源于呼吸道标本(43.7%)最为多见,其次是尿液标本(16.8%)、脓液和分泌物标本(15.2%)、血液标本(10.6%)及阴道分泌物标本(8.4%),结果见表1。
2.1.2 细菌的构成情况
4285株细菌中革兰阴性杆菌3324株,占77.6%,以大肠埃希菌、克雷伯菌属(包括肺炎克雷伯菌、产酸克雷伯菌)、铜绿假单胞菌、鲍曼不动杆菌和阴沟肠杆菌多见;革兰阳性菌961株,占22.4%,以金黄色葡萄球菌、表皮葡萄球菌、粪肠球菌、屎肠球菌和人葡萄球菌多见,结果见表2。
2.2 革兰阴性菌的耐药情况
2.2.1 肠杆菌科细菌的耐药性
大肠埃希菌、克雷伯菌属和奇异变形杆菌中产ESBLs检出率分别为52.5%、29.0%、10.5%,产ESBLs菌株的耐药率高于非产ESBLs菌株。大肠埃希菌对氨苄西林、氨苄西林/舒巴坦、头孢唑啉、头孢曲松和复方磺胺甲噁唑的耐药率>50.0%,对头孢西丁、呋喃妥因、哌拉西林/三唑巴坦、头孢替坦、阿米卡星的耐药率<20.0%,检出少量亚胺培南、厄他培南耐药菌株,对替加环素100.0%敏感。克雷伯菌属对氨苄西林和呋喃妥因的耐药率>50.0%,对环丙沙星、左氧氟沙星、庆大霉素、阿莫西林/克拉维酸、头孢吡肟、头孢他啶、头孢西丁、哌拉西林/三唑巴坦、头孢替坦、阿米卡星和厄他培南的耐药率<20.0%,对替加环素100.0%敏感,对亚胺培南和厄他培南的耐药率分别为1.7%、0.9%。肠杆菌科细菌对抗菌药物的耐药率见表3~7。CRE的检出率为2.7%(68/2519),以大肠埃希菌、肠杆菌属、克雷伯菌属和沙雷菌属多见,CRE对临床常用抗菌药物高度耐药,结果见表8~9。

表1 细菌来源及构成比
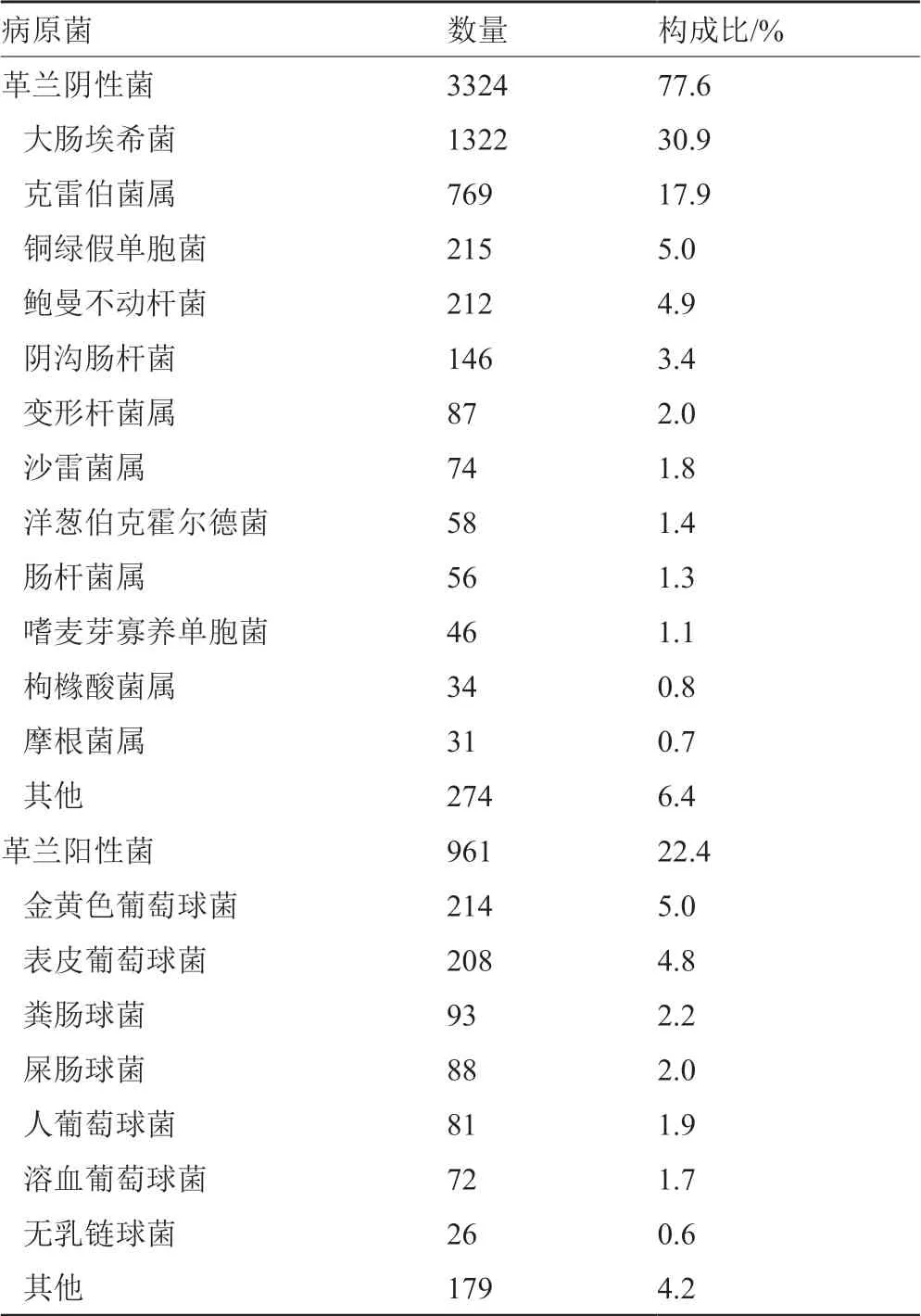
表2 细菌分布及构成比
2.2.2 非发酵菌的耐药性
铜绿假单胞菌对复方磺胺甲噁唑、氨苄西林、头孢唑啉、氨苄西林/舒巴坦和头孢曲松的耐药率>95.0%,对头孢吡肟、环丙沙星、庆大霉素、左氧氟沙星、妥布霉素和阿米卡星的耐药率<25.0%,对亚胺培南的耐药率为28.8%;鲍曼不动杆菌对氨苄西林、头孢唑啉和头孢曲松的耐药率>80.0%,对复方磺胺甲噁唑、左氧氟沙星和妥布霉素的耐药率<25.0%,对亚胺培南的耐药率为22.2%。洋葱伯克霍尔德菌对左氧氟沙星的耐药率最低,为19.0%;嗜麦芽寡养单胞菌对复方磺胺甲噁唑和左氧氟沙星的耐药率<10.0%。非发酵菌对抗菌药物的耐药率见表10~11。

表3 大肠埃希菌对抗菌药物的耐药率(%)
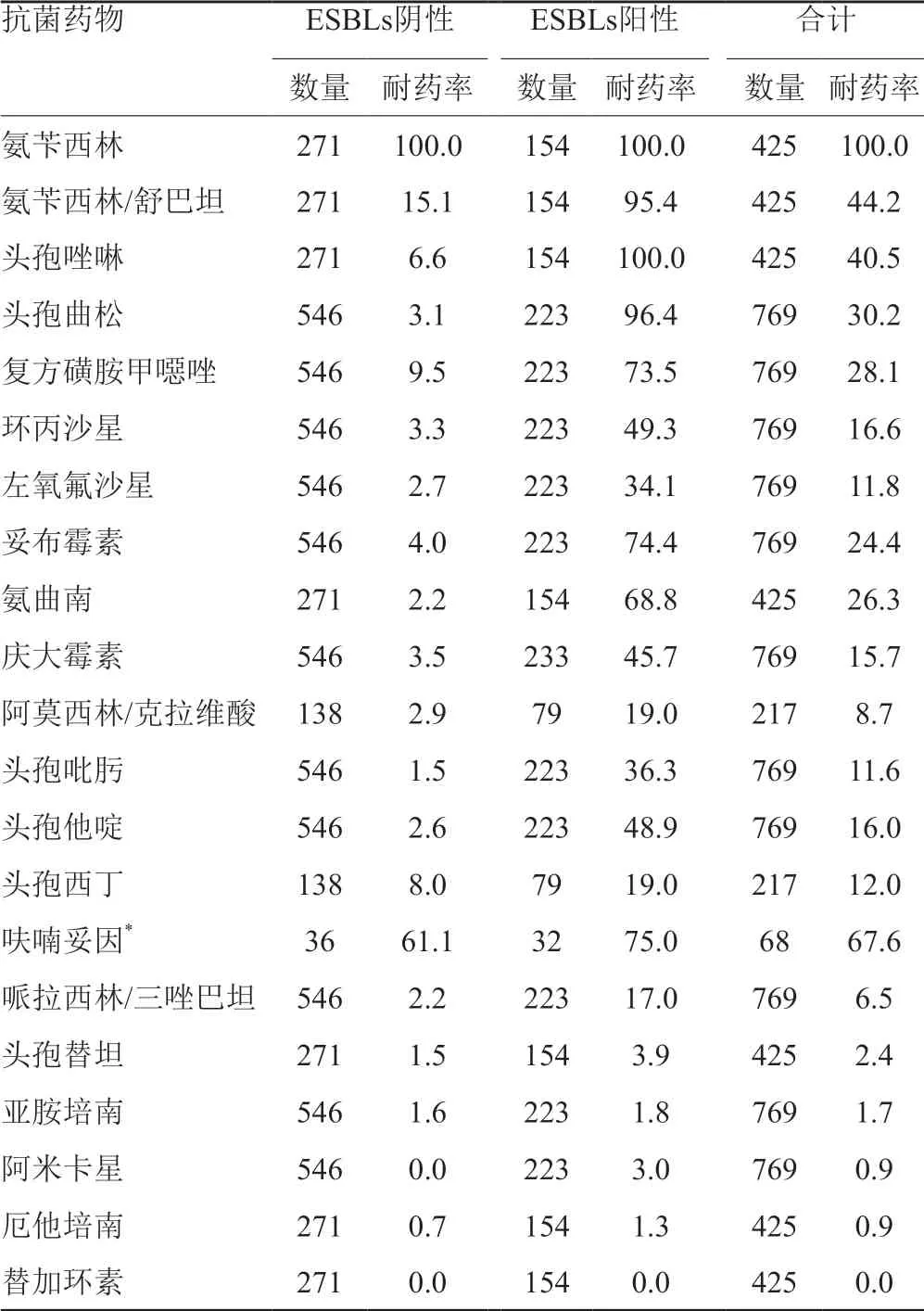
表4 克雷伯菌属对抗菌药物的耐药率(%)

表5 阴沟肠杆菌和变形杆菌属对抗菌药物的耐药率(%)

表6 沙雷菌属和肠杆菌属对抗菌药物的耐药率(%)

表7 枸橼酸菌属和摩根菌属对抗菌药物的耐药率(%)

表8 CRE来源及构成比
2.3 革兰阳性菌的耐药情况
2.3.1 葡萄球菌属的耐药率
MRSA和MRCNS的检出率分别为38.8%、77.9%,MRSA和MRCNS对抗菌药物的耐药率显著高于MSSA、MSCNS,未出现万古霉素、利奈唑胺和替加环素耐药菌株,结果见表12。红霉素耐药、克林霉素敏感的11株金黄色葡萄球菌中有3株D试验(诱导型克林霉素耐药)呈现阳性,检出率为27.3%。
2.3.2 肠球菌属的耐药率
肠球菌属对红霉素、四环素耐药率>80.0%。除四环素外,屎肠球菌对抗菌药物的耐药率显著高于粪肠球菌,出现了万古霉素耐药菌株,耐药率分别为3.4%、1.1%,结果见表13。

表9 CRE对抗菌药物的耐药率(%)
2.3.3 无乳链球菌的耐药率
无乳链球菌对克林霉素和四环素的耐药率>70.0%,对青霉素G、氨苄西林、喹努普汀/达福普汀、利奈唑胺、替加环素和万古霉素100.0%敏感,结果见表14。
3 讨论
调查结果显示,2016—2018年清镇市第一人民医院临床标本共分离出非重复细菌68种4285株,以来源于呼吸道标本(痰及咽拭子)细菌最为多见,占43.7%。呼吸道标本容易受到口腔及咽喉部位的污染,临床意义受限,要鼓励临床提高无菌标本的送检率。4285株细菌中革兰阴性菌和革兰阳性菌分别占77.6%、22.4%,以大肠埃希菌(30.9%)、克雷伯菌属(17.9%)、铜绿假单胞菌(5.0%)、金黄色葡萄球菌(5.0%)、鲍曼不动杆菌(4.9%)、表皮葡萄球菌(4.8%)和阴沟肠杆菌(3.4%)比较常见,与国内研究结果[5-7]基本一致。流感嗜血杆菌、肺炎链球菌等苛养菌的检出率<1.0%,实验室要进一步提高检验水平。此外,抗菌药物的使用、标本采集质量、是否及时送检和培养条件(培养基质量、培养环境)也是影响检出率的重要因素。

表11 洋葱伯克霍尔德菌和嗜麦芽寡养单胞菌对抗菌药物的耐药率(%)

表12 葡萄球菌属对抗菌药物的耐药率(%)
大肠埃希菌和克雷伯菌属产ESBLs菌株分别为52.5%、29.0%,高于夏静等[8]报道重庆50.8%、22.8%的检出率,低于高凯杰等[9]报道河南郑州72.1%、75.6%的检出率。产ESBLs阳性菌株的耐药率高于ESBLs阴性菌株,产ESBLs阳性菌株对青霉素类(氨苄西林、氨苄西林/舒巴坦)、氨基糖甙类(妥布霉素、庆大霉素)、头孢菌素类(头孢唑啉、头孢曲松、头孢他啶、头孢吡肟)、喹诺酮类(环丙沙星、左氧氟沙星)及复方磺胺甲噁唑耐药严重。大肠埃希菌和克雷伯菌属对头孢替坦、哌拉西林/三唑巴坦和阿米卡星耐药率<10.0%,有少量亚胺培南、厄他培南耐药菌株出现(耐药率<2.0%),未发现替加环素耐药菌株。大肠埃希菌对环丙沙星、左氧氟沙星的耐药率明显高于克雷伯菌属,这与氟喹诺酮类药物在养殖业的广泛应用密切相关[10-11]。阴沟肠杆菌对头孢唑啉、头孢替坦耐药率>90.0%,对头孢他啶、复方磺胺甲噁唑、庆大霉素等多种抗菌药物耐药率<20.0%;变形杆菌属对复方磺胺甲噁唑、头孢曲松、环丙沙星的耐药率>35.0%,对其它抗菌药物耐药率较低。
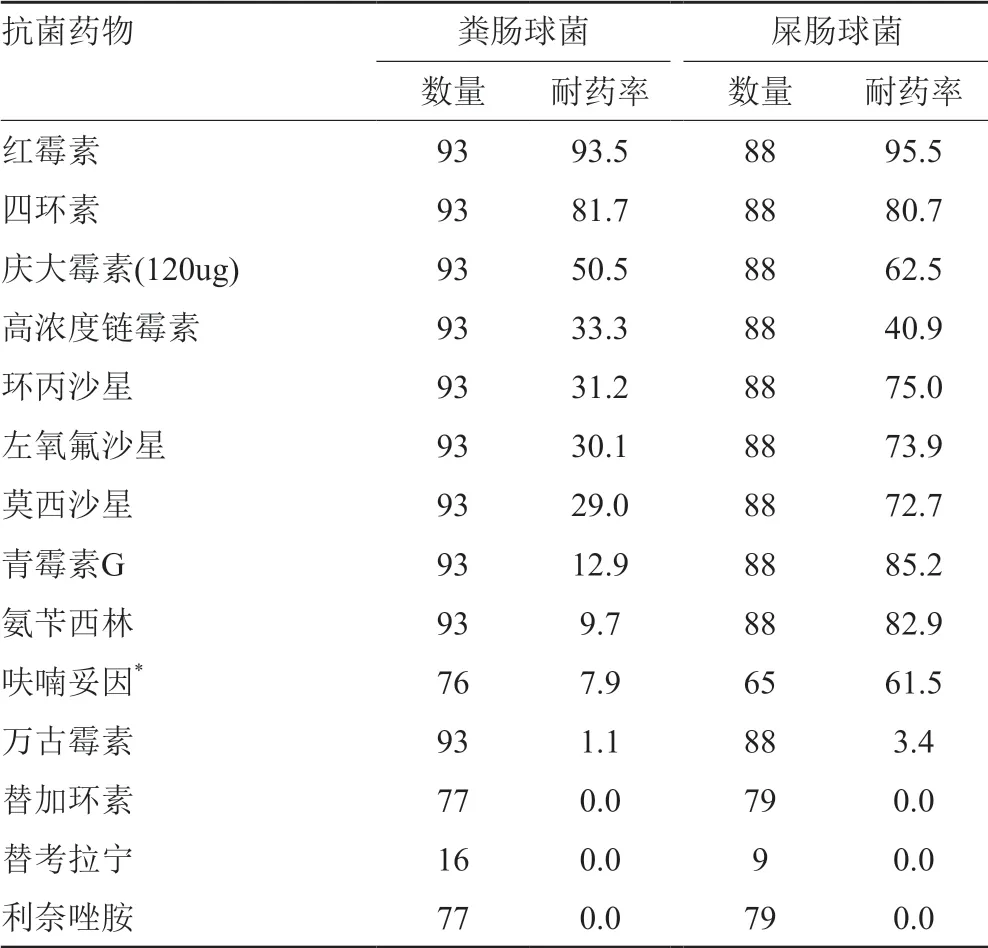
表13 肠球菌属对抗菌药物的耐药率(%)

表14 无乳链球菌对抗菌药物的耐药率(%)
CRE的检出率为2.7%(68/2519),以大肠埃希菌、肠杆菌属、克雷伯菌属和沙雷菌属常见,近年来本院的检出率呈现缓慢增长趋势。有文献[12-13]报道,CRE主要引起下呼吸道感染为主,ICU和神经外科病区患者是感染的高危人群。药敏结果显示,CRE对临床常用抗菌药物普遍耐药,对头孢唑啉、头孢替坦、头孢曲松耐药率为100.0%,对氨曲南、头孢他啶、头孢吡肟、哌拉西林/三唑巴坦、环丙沙星、妥布霉素、庆大霉素的耐药率>70.0%,仅阿米卡星的耐药率<50.0%,严重威胁患者的生命安全。CRE容易以克隆方式在种属细菌间快速传播耐药基因[14],因此临床需要做好CRE感染患者的消毒隔离,防止CRE在医院的流行及感染暴发事件的发生。
铜绿假单胞菌和鲍曼不动杆菌对氨苄西林、头孢唑啉、氨苄西林/舒巴坦、头孢曲松的耐药率均>80.0%,对环丙沙星、庆大霉素、左氧氟沙星、妥布霉素和阿米卡星的耐药率<30.0%,对亚胺培南的耐药率分别为28.8%、22.2%,低于全国[15]平均水平,可能与本院收治的危重症患者有限,亚胺培南使用频率低所带来的抗菌药物选择性压力相对较小有关。研究[16-17]表明,抗菌药物使用频率与耐药率之间呈现显著正相关,控制抗菌药物的使用量可以减少和延缓耐药细菌的产生。鲍曼不动杆菌对多种抗菌药物的耐药率较铜绿假单胞菌更为严重,是临床治疗面临的棘手问题[18-19]。洋葱伯克霍尔德菌和嗜麦芽寡养单胞菌以老年患者和免疫功能低下患者下呼吸道感染多见[20],两种细菌对多数抗菌药物具有天然耐药性,可供选择的抗菌药物非常有限。洋葱伯克霍尔德菌对左氧氟沙星的耐药率最低(19.0%),嗜麦芽寡养单胞菌对复方磺胺甲噁唑和左氧氟沙星比较敏感(耐药率<10.0%)。
MRSA和MRCNS的检出率分别为38.8%、77.9%,略高于2016年中国细菌耐药监测网[21]报道的38.4%、77.6%。MRSA和MRCNS对抗菌药物的耐药率显著高于MSSA、MSCNS,未出现万古霉素、利奈唑胺和替加环素耐药菌株。肠球菌属对红霉素、四环素耐药率>80.0%,屎肠球菌的耐药较粪肠球菌更为严重,对高浓度庆大霉素的耐药率为分别62.5%、50.5%,出现了万古霉素耐药菌株,耐药率分别为3.4%、1.1%,应引起高度重视。无乳链球菌对克林霉素、四环素的耐药率>70.0%;青霉素G和氨苄西林100.0%敏感,仍然是治疗的首选抗菌药物。
综上所述,临床分离细菌复杂多样,定期了解细菌的分布特点和耐药性的变化趋势,对指导临床合理用药和遏制耐药性过快增长具有重要意义。
