动态增强磁共振在乳腺导管内乳头状瘤诊断中的应用价值
2020-06-09汪先锋
汪先锋
(潢川县人民医院 放射科,河南 信阳 465150)
乳腺导管内乳头状瘤属于临床常见的乳腺肿瘤,患者多伴有乳腺肿块、导管溢液等症状,部分无临床症状的患者多于体检时发现[1]。目前,诊断乳腺导管内乳头状瘤的方式包括乳腺钼靶、导管造影、超声等。近年来,磁共振成像(magnetic resonance imaging,MRI)逐渐被用来诊断乳腺导管内乳头状瘤,其对软组织的分辨率较高,尤其是增强扫描的诊断准确度更高[2]。基于此,本研究探讨动态增强磁共振在乳腺导管内乳头状瘤诊断中的应用价值。
1 资料与方法
1.1 一般资料选取2016年10月至2018年9月潢川县人民医院收治的84例疑为乳腺导管内乳头状瘤患者。患者年龄32~78岁,平均(55.32±4.63)岁,病程2个月~3 a,平均(1.52±0.47)a。本研究经医院医学伦理委员会批准。患者及家属签署知情同意书。
1.2 入选标准纳入标准:(1)行MRI检查;(2)无药物过敏史。排除标准:(1)体内有金属异物者;(2)无法长时间保持一个姿势者。
1.3 检查方法
1.3.1超声 选用美国GE公司LOGIQ9彩色多普勒超声诊断仪,探头频率为10~14 MHz。协助患者取仰卧位,充分露出乳房,以乳头为中心由内向外进行放射状扫查,多方位重点检查病变区域,观察病变形态、大小、导管壁是否光整、导管扩张程度、内部及后方回声特征等,采用彩色多普勒观察肿块内部及周边血流情况。
1.3.2MRI 选用美国GE公司Signa Hde 1.5 T超导核磁共振诊断仪。协助患者取俯卧位,选用乳腺专用线圈,保持双侧乳房自然悬垂于线圈内。(1)平扫时采用STIR T2WI横断位扫描,TR=5 000 ms,TE=45 ms,FOV=36 mm×36 mm,层间隔=1.0 mm,层厚=5.0 mm。FSE T1WI横断位扫描:TR=400 ms,TE=9.3 ms,FOV=36 mm×36 mm,层间隔=1.0 mm,层厚=5.0 mm。(2)动态增强扫描时采用GR 3D横断位扫描,TR=4.9 ms,TE=1.2 ms,FOV=36 mm×36 mm,层间隔=1.6 mm,层厚=3.2 mm,激励次数1次。利用高压注射器注射对比剂钆喷酸葡胺(Gd-DTPA),剂量为0.15 mmol·kg-1,注射速率为2.0~2.5 mL·s-1,随后以相同速率注射15 mL生理盐水。将所获取的数据及图像均上传至GE公司工作站处理,由2名专业医生阅片,得出结果。
1.4 观察指标将手术病理作为金标准,计算超声及动态增强磁共振对乳腺导管内乳头状瘤的诊断准确度、灵敏度及特异度。
1.5 统计学方法采用SPSS 22.0统计软件处理数据。定性资料以率(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术病理84例患者经手术病理确诊为乳腺导管内乳头状瘤56例,共包括59个病灶,其余28例分别为纤维腺瘤13例,浸润性导管癌5例,纤维囊性乳腺病6例,导管内原位癌4例。
2.2 超声及动态增强磁共振对乳腺导管内乳头状瘤的诊断价值动态增强磁共振对乳腺导管内乳头状瘤的诊断准确度和灵敏度均较超声高,差异有统计学意义(均P<0.05)。两种检查方式对乳腺导管内乳头状瘤的诊断特异度比较,差异无统计学意义(P>0.05)。见表1。
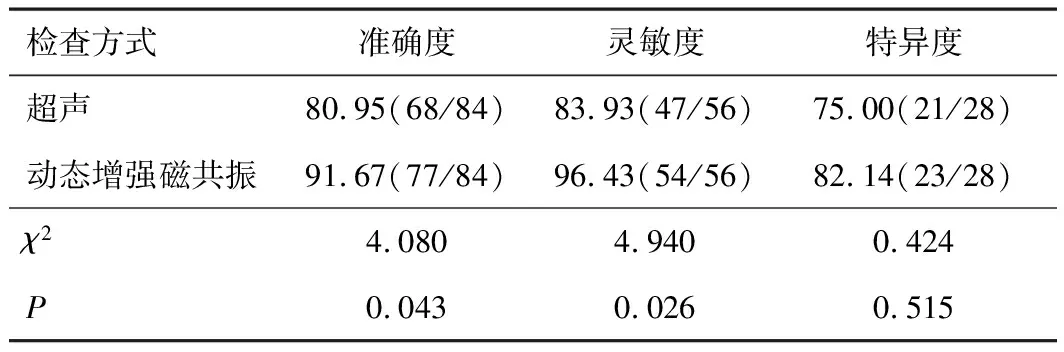
表1 超声与动态增强磁共振对乳腺导管内乳头状瘤的诊断准确度、灵敏度及特异度比较(%)
3 讨论
纤维腺瘤、乳腺癌、导管内乳头状瘤等均为临床常见的乳腺肿瘤,其中导管内乳头状瘤主要起源于乳腺导管系统内壁,可分为孤立型与多发型两种类型。根据病变部位将孤立型分为中央型与外周型。中央型源自乳腺大导管上皮,处于乳腺中央区域,患者多伴有导管溢液;外周型源自终末导管小叶并向大导管延伸。与中央型相比,外周型更容易发生导管内上皮增生、腺病及癌等,病灶与乳头的距离相对较远,多表现为肿块[3]。多发导管内乳头状瘤源自乳腺小导管及末梢小导管上皮乳头增生,而异形增生则是最常见的癌前病变,恶变率较高[4]。
目前,临床诊断乳腺导管内乳头状瘤的方式包括乳腺钼靶、超声、导管造影、乳腺磁共振等。超声检查具有操作简单、无创、可重复等优势,在乳腺疾病诊断中应用广泛,但其诊断灵敏度较低[5]。近年来,随着影像学技术的不断发展,动态增强磁共振在乳腺疾病诊断中的价值得到广泛认可。本研究结果显示,动态增强磁共振对乳腺导管内乳头状瘤的诊断准确度和灵敏度较超声高。动态增强磁共振具有无电离辐射、无创、软组织分辨率高等优势,可清晰显示病变范围、病灶形态及分布等情况。通过动态增强检查可提升诊断准确度,观察病变血流情况,为病变分级提供依据[6]。
综上所述,动态增强磁共振可有效提升乳腺导管内乳头状瘤的诊断准确度及灵敏度。
