血清视黄醇结合蛋白4与2型糖尿病并腔隙性脑梗死的相关性
2020-06-09陈晓雷程海燕任烨马志伟徐南飞吴文君
陈晓雷 程海燕 任烨 马志伟 徐南飞 吴文君
1南京医科大学附属无锡市第二人民医院神经内科(江苏无锡214002);2南京医科大学附属无锡市人民医院内分泌科(江苏无锡214023)
腔隙性脑梗死(lacunar infarction,LI)约占所有缺血性中风的25%,5年内复发风险高达20%,与急性卒中和痴呆发生有关,并可导致各种残疾[1]。糖尿病是LI的独立危险因素[2],其发生LI的临床症状特异性低,必须通过CT 或MRI检查明确,临床上缺乏便于早期发现的特异性检测指标。视黄醇结合蛋白4(retinol-binding protein 4,RBP4)是视黄醇(维生素A)在血液循环中的主要转运蛋白。已有研究[3]显示RBP4 可能在胰岛素抵抗、糖尿病和代谢综合征的发生中起重要作用。近期多项研究[4]显示RBP4与2型糖尿病(type 2 diabetes mellitus,T2DM)患者颈动脉粥样硬化呈正相关,与急性脑梗死的发生和预后相关。本研究旨在通过检测T2DM患者血清RBP4浓度,分析其血清浓度的影响因素以及与T2DM 并LI的关系,以判断其是否可作为T2DM患者发生LI的早期发现指标。
1 对象与方法
1.1 研究对象回顾性选取2016年1月至2018年12月收治神经内科和内分泌科的T2DM患者248例,T2DM 诊断符合1999年世界卫生组织诊断及分型标准。排除1型糖尿病、糖尿病急性并发症,甲状腺功能减退、各种感染性疾病、严重肝肾心脏疾病、脑血管疾病急性期、风湿免疫疾病、恶性肿瘤、近期有手术及创伤史等。根据1995年中华医学会第四届全国脑血管病学术会议制定的腔隙性脑梗死诊断标准,经头颅CT 或MRI检查显示病灶直径<15 mm,将所有入选病例分为T2DM 无LI组(DNLI组)和T2DM 并LI组(DLI组)。其中,DNLI组114例,男54例,女60例,年龄平均(61.69±9.51)岁;DLI组134例,男67例,女67例,年龄平均(70.69±9.61)岁。本研究为回顾性研究,对所有研究对象申请知情豁免,经医院伦理委员会审核通过。
1.2 临床资料所有入院患者均详细记录性别、年龄、糖尿病病程、高血压史、吸烟史、饮酒史、由专人测量身高、体质量,计算体质量指数(body mass index,BMI)。吸烟定义为几乎每日吸烟,平均每日吸烟1 支以上,时间>1年。饮酒定义为几乎每日饮酒,平均每日饮酒50 g 以上,时间>1年。
1.3 实验室检查所有入院患者次晨空腹采肘正中静脉血10 mL。应用BECKMAN DXC-800 全自动生化分析仪测量血糖、肌酐、胱抑素C、尿酸、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)等生化指标。糖化血红蛋白(glycosylated hemoglobin,HbA1C)采用高压液相色谱法测定。RBP4 采用免疫比浊法测定。
1.4 统计学方法应用SPSS 20.0 统计学软件。正态分布的计量资料以均数±标准差表示,两组间比较采用独立样本t检验,多组间比较采用单因素方差分析;计数资料采用率表示,组间比较采用χ2检验;相关性分析采用Pearson 相关;多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 DNLI与DLI 两组临床资料、生化指标及血清RBP4浓度比较DLI组患者的年龄、糖尿病病程以及合并高血压的患者比例高于DNLI组,差异均有统计学意义(P<0.05),而吸烟史、饮酒史、BMI、血糖、血脂、尿酸及血清RBP4浓度在两组间无差异(表1)。
表1 两组临床资料、生化指标及血清RBP4浓度比较Tab.1 Comparison of clinical information,blood biochemical parameters and serum retinol-binding protein 4 level between two groups ±s
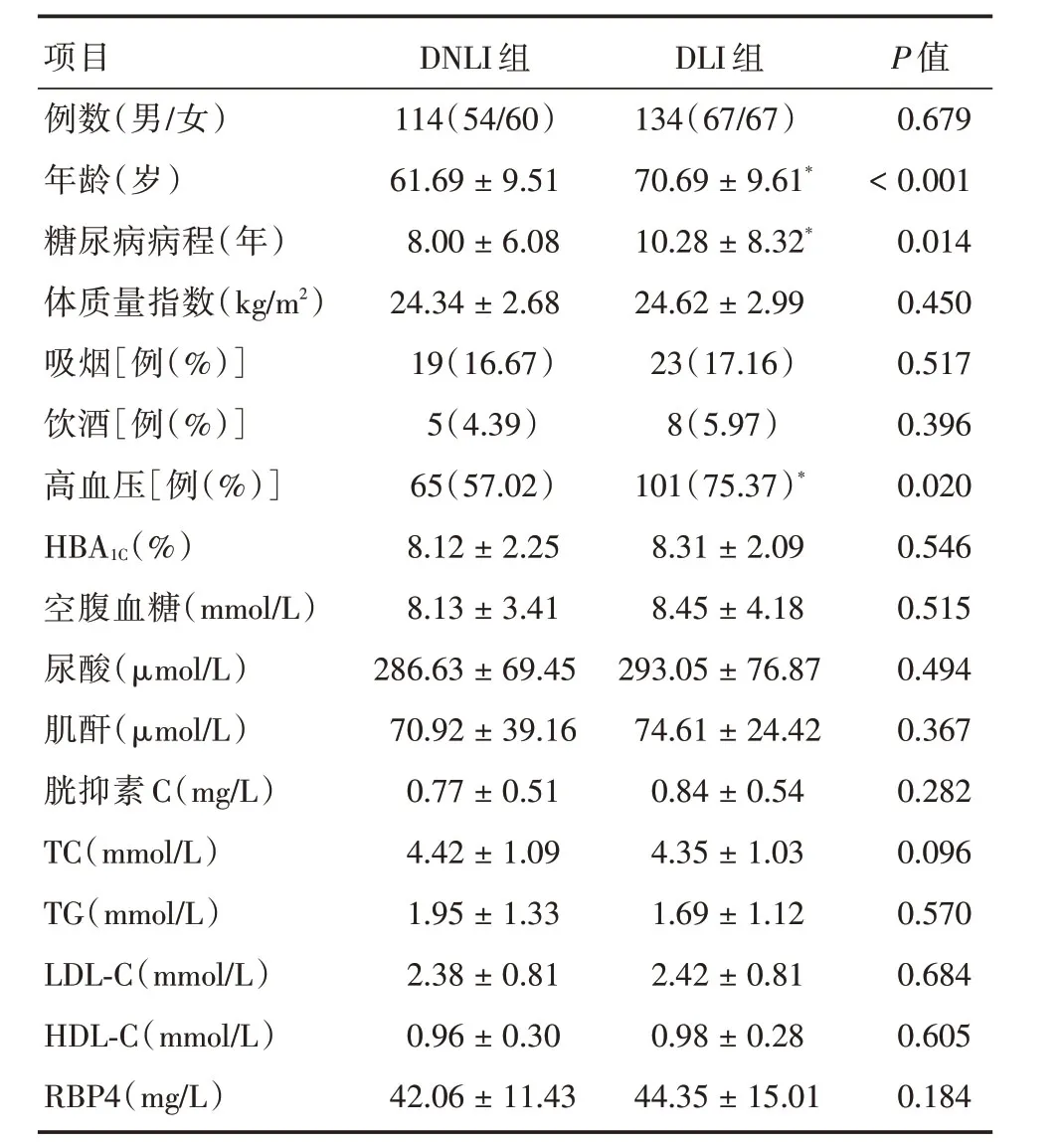
表1 两组临床资料、生化指标及血清RBP4浓度比较Tab.1 Comparison of clinical information,blood biochemical parameters and serum retinol-binding protein 4 level between two groups ±s
注:DLI与DNLI 比较,*P<0.05
项目例数(男/女)年龄(岁)糖尿病病程(年)体质量指数(kg/m2)吸烟[例(%)]饮酒[例(%)]高血压[例(%)]HBA1C(%)空腹血糖(mmol/L)尿酸(μmol/L)肌酐(μmol/L)胱抑素C(mg/L)TC(mmol/L)TG(mmol/L)LDL-C(mmol/L)HDL-C(mmol/L)RBP4(mg/L)DNLI组114(54/60)61.69±9.51 8.00±6.08 24.34±2.68 19(16.67)5(4.39)65(57.02)8.12±2.25 8.13±3.41 286.63±69.45 70.92±39.16 0.77±0.51 4.42±1.09 1.95±1.33 2.38±0.81 0.96±0.30 42.06±11.43 DLI组134(67/67)70.69±9.61*10.28±8.32*24.62±2.99 23(17.16)8(5.97)101(75.37)*8.31±2.09 8.45±4.18 293.05±76.87 74.61±24.42 0.84±0.54 4.35±1.03 1.69±1.12 2.42±0.81 0.98±0.28 44.35±15.01 P 值0.679<0.001 0.014 0.450 0.517 0.396 0.020 0.546 0.515 0.494 0.367 0.282 0.096 0.570 0.684 0.605 0.184
2.2 T2DM患者血清RBP4浓度与其他各指标的相关性相关分析显示血清RBP4浓度与BMI(r= 0.139,P= 0.034)、高血压病史(r= 0.141,P=0.027)、血尿酸(r= 0.406,P= 0.001)、肌酐(r=0.457,P= 0.037)、胱抑素C(r= 0.241,P= 0.001)、TG(r=0.291,P=0.001)、TC(r=0.315,P=0.001)、及LDL-C(r=0.176,P=0.006)呈正相关,与其他指标无相关。
2.3 T2DM患者发生LI的危险因素以T2DM患者是否合并LI为因变量,以年龄、BMI、吸烟史、饮酒史、高血压史、尿酸、HBA1c、TG、TC、LDL-C、HDL-C、RBP4为自变量,行Logistic回归分析,结果显示年龄是T2DM患者合并LI的独立危险因素(表2)。
3 讨论
RBP4是2005年YANG 等[5]发现的一种主要由肝脏和脂肪细胞合成分泌的脂肪因子。在小鼠中通过基因操作或注射增加RBP4水平会导致胰岛素抵抗,降低RBP4水平可改善肥胖小鼠的胰岛素抵抗[5]。流行病学研究显示血清RBP4水平升高与炎症、胰岛素抵抗、T2DM和多种代谢异常有关[6],另有研究显示RBP4 可预测T2DM患者的肾脏损害[7]。本组研究人群同样发现血清RBP4水平与肾功能(肌酐、尿酸和胱抑素C)及多种代谢异常(肥胖、高血压和血脂)相关,与既往研究相一致。

表2 T2DM患者发生LI的危险因素的多元Logistic回归分析Tab.2 Multivariate logistic regression analysis of risk factors for LI in T2DM patients
研究显示血清RBP4水平可促进动脉粥样硬化的发生,与糖尿病大血管并发症密切相关。其机制可能为:(1)RBP4 调节巨噬细胞摄取胆固醇增加,促进泡沫细胞形成[8];(2)RBP4 诱导线粒体功能障碍引起血管氧化损伤[9];(3)RBP4 通过激活MAPK 通路介导胰岛素诱导的血管平滑肌细胞增殖[10]。临床研究[11]显示血清RBP4水平与急性脑梗死的发生及预后有关,与陈旧性脑梗死无关。但近期一项前瞻性研究[12]显示高RBP4水平不增加脑梗死风险。本研究结果显示血清RBP4水平在DLI和DNLI 两组间无差异,Logistic回归分析未显示RBP4是T2DM 合并LI的危险因素,亦提示血清RBP4水平不增加T2DM 发生LI的风险。考虑LI 常为CT 或MRI检查发现,不是脑梗死急性发作期;本组研究人群来自住院患者,已进行脑梗死的二级预防即降糖、降压、调脂及抗血小板治疗,对多种代谢异常指标的治疗有可能影响血清RBP4水平;既往研究[13]显示噻唑烷二酮类药物或运动训练增加胰岛素敏感性可降低血清RBP4水平,本研究中未统计用药史,不能排除药物影响血清RBP4水平而干扰研究结果。
本研究未发现血清RBP4水平与T2DM 合并LI的关联,但由于本研究存在一些缺陷如样本量较小、无正常对照以及已进行药物干预等将影响结果的判断,尚需要设计更严谨的研究方案以进一步明确。
