老年原发性高血压患者血压节律及晨峰与颈动脉粥样硬化关系探讨*
2020-06-03谢芳姜黔峰
谢芳,姜黔峰
(贵州省遵义医科大学第三附属医院心血管内科,遵义 563000)
正常人群血压在24h内可见 “双峰一谷”或“双峰双谷”节律改变;同时原发性高血压患者如存在血压节律异常则可导致靶器官损伤加重和心脑血管事件发生风险提高; 其中血压晨峰异常升高已被证实是导致心脑血管不良事件发生的独立危险因素,且与死亡风险密切相关[1-3]。研究表明[4],昼夜血压下降越大,则晨峰血压越高,晨峰血压异常增高患者血压节律多为杓型,反之则以非杓型为主,其中,反勺型高血压是指夜间血压增高现象;但晨峰血压、血压节律类型与心脑血管不良事件发生间相关性存在不一致[5,6]。本研究通过分析老年原发性高血压患者颈动脉粥样硬化与血压节律及晨峰关系,旨在为后续高血压防治工作提供更多参考。
1 资料与方法
1.1 临床资料 回顾性分析医院 2018 年 6 月-2019 年12 月收治老年原发性高血压患者共310例临床资料。纳入标准:⑴均符合原发性高血压诊断标准[7];⑵年龄≥60 岁;⑶顺利完成随访及相关检查。排除标准:⑴继发性高血压;⑵严重感染;⑶严重肝肾功能不全;⑷NYHA 分级3-4 级;⑸严重内分泌系统疾病;⑹急性心脑血管疾病;⑺恶性肿瘤;⑻临床资料不全。研究方案经本院伦理委员会批准,且患者及家属知情同意。入选患者根据血压昼夜节律分为杓型、非杓型及反杓型3 组,同时根据血压晨峰四分位数分为第1 四分位、第2 四分位、第3 四分位及第4 四分位。
1.2 方法 ⑴基线临床资料,包括性别、年龄、身体质量指数(Body Mass Index,BMI)、吸烟史、高血压家族史、合并2 型糖尿病、病程、空腹血糖、肌酐、尿酸、甘油三酯(triglyceride,TG)、低密度脂蛋白胆固醇 (LDL cholesterol,LDL-C)、高密度脂蛋白胆固醇(HDL cholesterol,LDL-C)及用药情况;其中生化指标检查采用贝克曼AU380 型全自动生化分析仪;⑵动态血压监测仪采用日本A&DTM-2430 动态血压监护仪,检测 24h 平均收缩压(24hSBP)、24h 平均舒张压(24hDBP)、白昼平均收缩压(dSBP)、白昼平均舒张压(dDBP)、夜间平均收缩压(nSBP)、夜间平均舒张压(nDBP)及血压晨峰;其中日间血压指6:00-22:00,夜间血压指 22:00-6:00,日间每 30min测量血压,夜间每60min 测量血压;血压晨峰计算公式为6:00-8:00 收缩压平均值和包括夜间最低收缩压在内60min 收缩压平均值差值[7];⑶颈动脉内膜中层厚度 (Carotid intima-media thickness,CIMT) 检查采用Philips EPIQ4 型彩超诊断仪,探头频率7-10MHz,依次扫描双侧颈总动脉、颈动脉分叉部、颈内动脉及颈外动脉,测量CIMT 和有无颈动脉粥样硬化斑块形成,其中CIMT 在舒张末期测定,共测量3 个心动周期取平均值;颈动脉粥样硬化形成判定标准为CIMT≥0.9mm[6]。⑷根据夜间血压下降率进行血压节律分型,其中杓型下降为11%-20%,非杓型下降为0-10%,反杓型下降<0[6]。
1.3 统计学方法 选择SPSS24.0 软件处理数据;计量资料采用(±s)表示,符合正态分布的资料比较采用t 检验和方差分析; 计数资料比较采用χ2检验,以%表示;多因素分析采用=二元logistic 回归分析,检验水准为α=0.05。
2 结果
2.1 不同血压节律类型和晨峰水平患者基线临床资料比较 血压节律反杓型患者年龄、2 型糖尿病患者比例、TG、肌酐,HDL-C 水平低于杓型、非杓型(P<0.05),见表2。
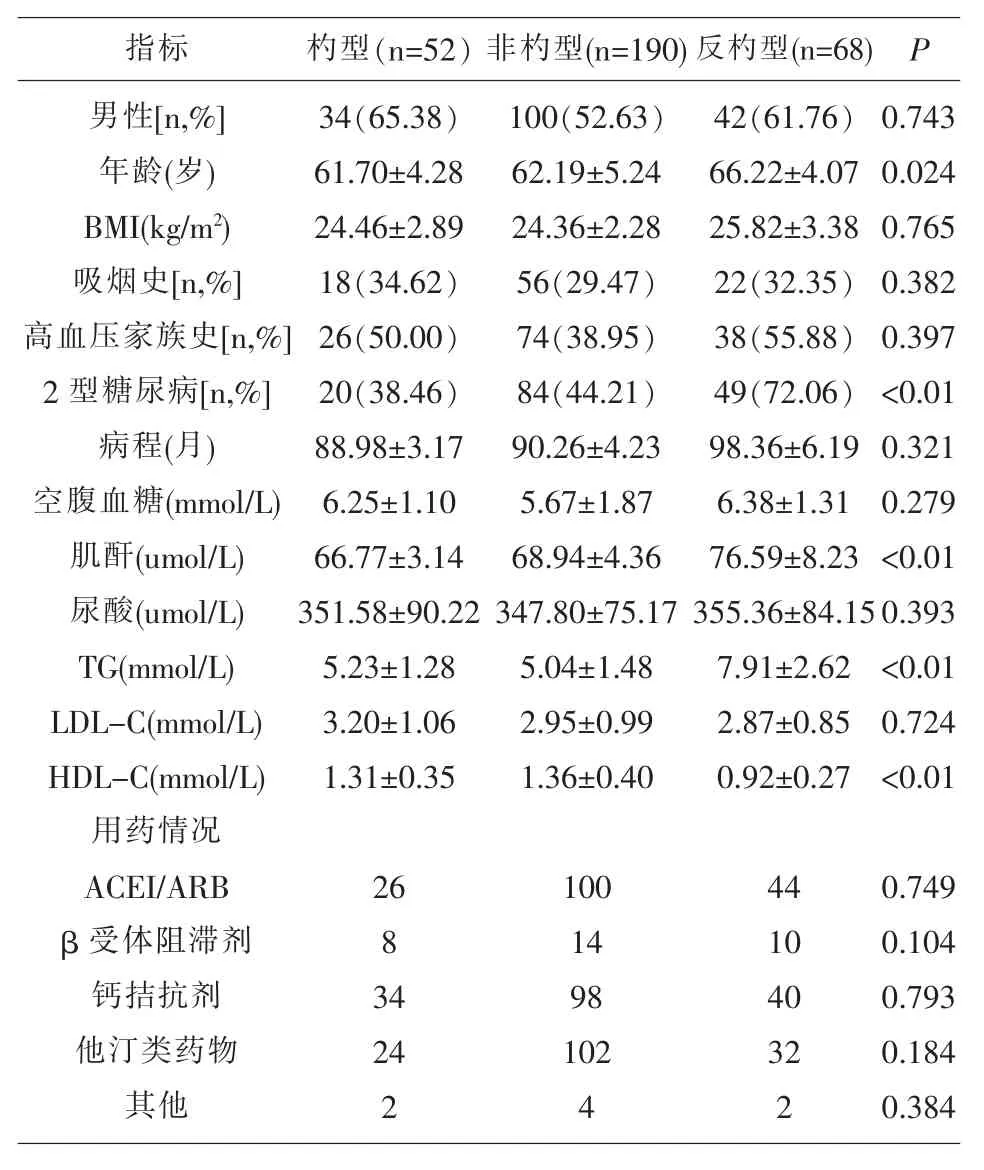
表1 不同血压节律类型患者基线临床资料比较(X)
2.2 不同血压节律类型患者动态血压水平比较血压节律反杓型患者nSBP 和nDBP 水平均高于杓型、非杓型(P<0.05);血压节律反杓型患者血压晨峰水平低于杓型、非杓型(P<0.05);血压节律反杓型和非杓型患者24hSBP 水平高于杓型 (P<0.05); 血压节律反杓型和非杓型患者dDBP 水平均低于杓型(P<0.05),见表3。

表2 不同晨峰水平患者基线临床资料比较(x)

表3 不同血压节律类型患者动态血压水平比较(mmHg)
2.3 不同血压节律类型患者颈动脉粥样硬化检出率和CIMT 水平比较 血压节律反杓型患者颈动脉粥样硬化检出率和CIMT 水平均高于杓型、非杓型(P<0.05);血压节律非杓型患者颈动脉粥样硬化检出率和CIMT 水平均高于杓型(P<0.05),见表4。

表4 不同血压节律类型患者颈动脉粥样硬化检出率和CIMT 水平比较
2.4 不同晨峰水平患者颈动脉粥样硬化检出率和CIMT 水平比较 晨峰水平第1 四分位、第4 四分位患者颈动脉粥样硬化检出率和CIMT 水平均低于第 2 四分位患者(P<0.05),见表5。

表5 不同晨峰水平患者颈动脉粥样硬化检出率和CIMT 水平比较
2.5 颈动脉粥样硬化独立影响因素分析 采用Logistic 回归模型进行多因素分析,年龄、TG、2 型糖尿病及血压节律异常均是颈动脉粥样硬化发生独立危险因素;而HDL-C 则是颈动脉粥样硬化发生独立保护因素;见表6。

表6 颈动脉IMT 影响因素多因素分析
3 讨论
正常人群所具有昼夜节律血压变化中夜间血压下降属于保护性机制之一,相关临床研究证实[8,9],血压节律紊乱者远期靶器官损伤和心血管不良事件发生风险更高。本次研究结果中,血压节律反杓型患者颈动脉粥样硬化检出率和CIMT 水平均高于杓型、非杓型;血压节律非杓型患者颈动脉粥样硬化检出率和CIMT 水平均高于杓型;同时多因素分析结果亦提示,血压节律异常是老年原发性高血压患者颈动脉粥样硬化发生独立危险因素,与国外学者报道结果相符[10]。笔者认为造成这一现象可能机制为:非杓型原发性高血压患者NO 释放量减少,舒张功能下降诱发血管平滑肌痉挛,进而导致血管斑块形成;同时该类患者体内hs-CRP 水平更高,可导致或加重血管壁内皮细胞功能紊乱及局部炎症损伤,最终引起动脉粥样硬化斑块出现[11]。此外非杓型原发性高血压还能够损伤自主神经功能,降低夜间副交感神经活性,刺激交感神经兴奋,上调RAAS 系统敏感性和儿茶酚胺分泌量,细胞间质、成纤维细胞及胶原形成量均增多,这被认为是诱发动脉内膜增厚重要原因[12]。有学者报道提示[13],血压昼夜节律紊乱使得原发性高血压患者夜间血压负荷增加,血管内皮损伤程度提高,最终导致动脉内中膜增厚。
有关血压晨峰正常范围医学界并无明确标准,部分学者研究将超过第90 百分位数值作为血压晨峰升高判定标准[14];而国内指南中则将收缩压晨峰值>35mmHg 定义为晨峰升高[5]。国外一项大样本长随访研究证实[15],血压晨峰>25mmHg 患者远期脑出血风险更高; 另有报道提示,血压晨峰>37mmHg 患者全因死亡率高于≤37mmHg 者;此外老年原发性高血压伴血压晨峰≥35mmHg 患者脑梗死或脑出血、左心室肥厚等不良心脑血管时间发生率明显提高,晨峰血压水平则与心脑血管不良事件发生风险呈正相关[16]。在不同昼夜节律类型患者中,杓型原发性高血压患者已被证实较非杓型和反杓型具有更高心血管不良事件发生风险,但超杓型并未增加这一风险; 睡-谷峰值≤19.5mmHg、睡-醒峰值≤9.5mmHg 均是原发性高血压特别是老年患者心血管不良事件发生独立预测因子; 而血压晨峰和心血管不良事件间并非线性相关,而是存在“天花板”效应[17]。本次研究结果中,晨峰水平第1 四分位、第4 四分位患者颈动脉粥样硬化检出率和CIMT 水平均低于第2 四分位患者;但晨峰水平第1 四分位、第4 四分位患者颈动脉粥样硬化检出率和CIMT 水平比较差异无性,进一步证实以上观点。同时本次研究还发现夜间血压下降程度越大则晨峰血压越高,亦与既往研究结果相似; 其中晨峰血压过低在血压节律方面表现为非杓型和反杓型,故晨峰血压过低亦可导致颈动脉硬化斑块形成,而血压晨峰所存在U 型曲线特点使得这一改变需在一定范围方可达到最小颈动脉损伤程度。
本次研究亦存在一定不足: ⑴纳入样本例数较少,而老年患者多病合并特点可导致混杂因素较多;⑵未纳入超杓型病例;⑶部分患者服用降压药物; ⑷夜间血压和白天血压均根据固定时间计算,而未根据睡眠时间调整。
综上所述,血压节律异常是老年原发性高血压颈动脉粥样硬化发生独立危险因素。
