髂腹股沟入路与改良Stoppa入路治疗骨盆合并髋臼骨折疗效及对患者围术期指标、Harris得分和并发症的影响
2020-06-03张欣蔚
张欣蔚,程 鹏,万 趸
(1.成都长江医院外科,四川 成都 610106;2.四川省骨科医院,四川 成都 610041)
据不完全统计,每年骨盆骨折和髋臼骨折发生率高,分别约为23/100000和3/100000[1]。骨盆骨折和髋臼骨折由高能量损伤所致,具有并发症多、致残率和致死率高等特点,临床治疗多以切开复位内固定术为主[2]。已有学者报道称,由于髋臼解剖结构特殊复杂,切开复位内固定术不同入路的选择关系盆骨、髋臼骨折术后髋关节恢复效果[3]。手术入路选择不当可导致手术暴露不充分,增加术后神经麻痹、血管痉挛、静脉血栓等并发症,降低手术安全性和术后康复质量[4]。目前,临床常用的手术入路方式为髂腹股沟入路和改良Stoppa入路,但两种手术入路方式优缺点和对骨盆合并髋臼骨折疗效、围术期指标、Harris得分及并发症的影响,临床相关报道相对少见。本研究针对以上问题进行探讨,旨在为临床研究提供依据和补充数据资料。
1 资料与方法
1.1 一般资料2014年10月至2018年10月本院骨科收治的盆骨合并髋臼骨折患者108例,纳入标准:①经骨盆X射线、CT三维重建等影像学手段检查明确诊断为盆骨合并髋臼骨折;②骨折至手术时间在2~14 d;③符合切开复位内固定手术指征,待生命体征稳定后择期进行手术;④符合《赫尔辛基基本原则》对于受试对象的伦理要求,经医院伦理会批准,签署知情同意书者。排除标准:①开放性骨折;②合并骨肿瘤;③先天性成骨不全;④合并甲状腺功能亢进;⑤其他因素所致病理性骨折;⑥合并严重心脑血管疾病;⑦精神系统疾病;⑧凝血功能障碍;⑨其他血液系统疾病;⑩肝肾等重要脏器器质性病变;本研究手术禁忌证。按照随机数字表法分为对照组和观察组各54例。两组基线资料比较,差异无统计学意义(P> 0.05),见表1。

表1 两组基线资料比较
1.2 方法
1.2.1术前准备 入院后,所有患者均给予积极进行并发症对症处理,术前根据患者骨折情况进行下肢骨牵引固定和骨盆外固定支架处理,术前1 d给予预防性抗生素治疗,待患者生命体征稳定后择期进行切开复位内固定手术。
1.2.2手术方法 所有患者均采用硬膜外麻醉或全身麻醉,取仰卧位。观察组选择改良Stoppa入路治疗,选择骨折对侧,自耻骨联合上方1.5~2.5 cm处进行横切口处理,切口长度在9~11 cm,将皮肤、皮下组织及肌肉组织依次切开,并将腹壁下动脉给予结扎处理,由上至下纵行切开腹白线,剖开腹直肌,向外牵开腹直肌后于患侧切断,钝性分离Retzius间隙,选择耻骨上下支后表面处,沿着骨膜进行分离,直至将骶髂关节、骨盆前环、髋臼前柱以及四边体内侧壁充分暴露,操作过程中注意切勿损伤膀胱等脏器。待骨折端充分暴露后,使用骨盆重建钢板或配合螺钉进行固定复位,在耻骨梳或真性骨盆髂耻线内侧将重建钢板塑型内置其中。借助C型臂X射线机透视进行钻孔和螺钉固定,待固定满意后,清洗创口,留置引流管进行引流,缝合腹直肌前鞘,并逐层关闭上伤口。对照组选择髂腹股沟入路治疗,选择骨折同侧,确定手术体表标志为肚脐、耻骨联合、伤侧髂前上棘3个点,确定肚脐与伤侧髂前上棘连线外1/4点处(A点)和耻骨联合1.5~2.5 cm与伤侧髂前上棘连线的中内1/3点处(B点),起于A点向B点做微外侧弧形切口,弧长约10 cm,逐步切开皮肤、皮下组织及肌肉组织,并将腹壁下动脉给予结扎处理,小心剥离髂肌和腹外斜肌腱的附着点,切勿损及股外侧皮神经,将腹股沟管外环上方和骶髂关节前方充分暴露,再将精索或圆韧带及腹股沟神经进行钝性分离,联合肌腱与腹直肌鞘作切开处理,选择腹股沟韧带下处将牵引带穿入并经过股神经束和髂腰肌,切开髂耻筋膜,显露髂耻弓内侧、闭孔血管神经束、耻骨上支及四方区全部。骨盆复位与固定同观察组。
1.2.3术后处理 两组术后均行骨盆X射线检查、CT检查及三维重建,定期复查。所有患者常规负压引流2~5 d,待伤口无未见液体流出,或引流量不足50 ml,便可拨出引流管;常规进行抗生素治疗2~3 d,以积极预防伤口感染;常规抗凝2~4周,避免患者出现深静脉血栓;术后第1~3 d,待患者病情稳定后,指导其进行早期下肢康复训练,术后1个月后,指导患者进行拄拐下床活动和患侧负重训练,术后3个月根据患者耐受情况进行完全负重行走。
1.3 观察指标①围手术期指标:观察并统计两组手术显露时间、切口长度、术中出血量、术后引流量、引流管拔除时间及术后住院时间。②骨折复位:根据骨盆骨折复位Matta影像学标准[4]评价两组术后1周骨折复位质量,分为优良可差共4个等级,将术后骨折块分离最大距离不足4 mm记为优,4~10 mm记为良,11~20 mm记为可,在20 mm以上记为差,统计两组骨折复位优良率,优良率=(优+良)/总病例×100%。③髋关节功能:应用Harris评分系统(HHS)[5]评估两组患者术后3个月的髋关节功能状态,共涉及疼痛(44分)、关节活动度(47分)、疼痛(5分)及畸形(4分)四个维度,共100分制,分值在90分及以上记为优,分值在80分及以上记为良,得分在70分及以上记为可,得分不足60分记为差,记录两组患者的Harris得分优良率。④术后并发症:观察并统计两组患者的术后并发症发生情况(腹股沟疝、异位骨化、深静脉血栓、尿路感染、切口感染、股外侧神经麻痹及神经血管损伤等并发症)。⑤生活质量:选用健康调查简表(SF-36)[6]对两组患者的术前及术后3个月的生活质量进行评估,共涉及总体健康、生命活力、社交功能、健康状况、躯体功能、机体疼痛及心理健康7个维度,12个条目,各维度得分依照标准积分公式[(实际得分-该维度可能最低得分)/(该维度可能最高得分-最低得分)×100%]获取标准得分,以百分制进行评估,得分越高,表示患者关于生活质量改善情况越良好。
1.4 统计学方法应用SPSS 19.0软件分析处理数据。计量资料比较采用t检验;计数资料比较采用χ2检验;等级资料比较采用秩和检验。P< 0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标结果比较观察组手术时间、切口长度、引流管拔除时间短于对照组,术中出血量、术后引流量少于对照组(P< 0.05)。见表2。

表2 两组围手术期指标结果比较
2.2 两组骨折复位和髋关节Harris评分优良率比较观察组术后1周的骨折复位优良率和术后3月的Harris评分优良率均高于对照组(P< 0.05)。见表3。
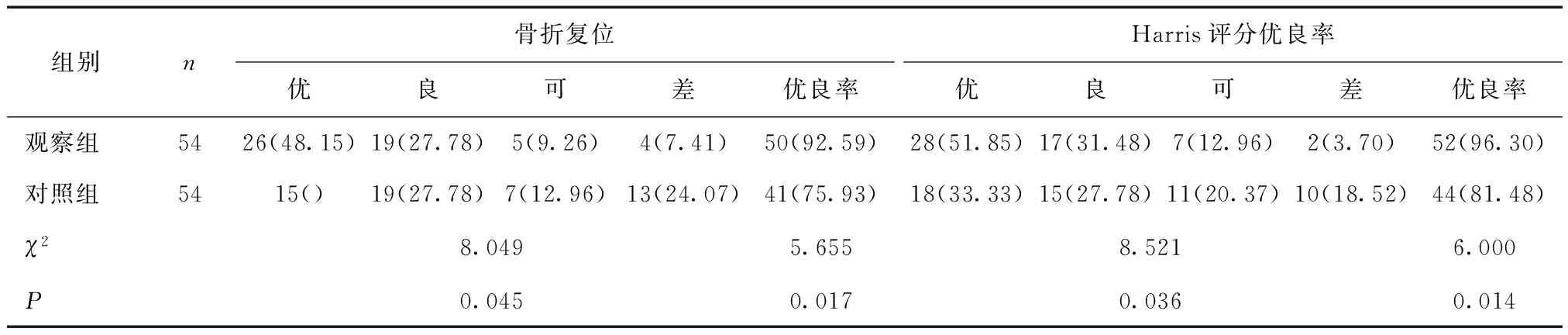
表3 两组骨折复位和髋关节Harris评分的优良率比较 [n(%)]
2.3 两组术后并发症发生率比较观察组术后并发症总发生率低于对照组(χ2=4.285,P< 0.05),见表4。

表4 两组术后并发症发生率比较 [n(%)]
2.4 两组术前及术后3月的SF-36量表评分比较
术后3月后,两组SF-36量表中关于总体健康、生命活力、健康状况、躯体功能及机体疼痛共5个维度评分显著提高(P< 0.05),且观察组显著高于对照组(P< 0.05),见表5。

表5 两组术前及术后3月SF-36量表评分比较 (分)
a与治疗前比较,P< 0.05
3 讨论
本研究中本院采用改良Stoppa入路切开复位内固定手术治疗的54例骨盆合并髋臼骨折病例(观察组),其手术时间、切口长度、引流管拔除时间及术后出院时间有明显缩短,术中出血量、术后引流量有明显减少,改善效果较本院采用髂腹股沟入路同术治疗的另54例同病病例(对照组)更佳,提示选择改良Stoppa入路的切开复位内固定手术具有手术时间短、创口小、术中出血量少及术后康复快的特点,可促进骨盆合并髋臼骨折患者及早康复出院。吴照祥等[7]报道证实,改良Stoppa入路的手术暴露简单、固定可靠,能缩短手术时间,减少组织创伤和术中出血量,手术创口小,效果优于髂腹股沟人路。郭仕强[8]研究认为,Stoppa入路治疗骨盆髋臼骨折在切口长度、术中失血量、手术时间及并发症方面的改善优势优于髂腹股沟入路。
本文研究结果显示,观察组术后1周的骨折复位优良率为92.59%,术后3个月的Harris评分优良率为96.30%,均明显高于对照组的75.93%和81.48%,提示选择改良Stoppa入路切开复位内固定手术治疗骨盆合并髋臼骨折患者能获得良好骨折复位效果,利于患者的髋关节功能改善,效果优于髂腹股沟入路治疗,与凌健等[9]报道结果一致。考虑择改良Stoppa入路治疗优势在于:①改良Stoppa入路的操作相对简单,可经腹中线腹膜外进入骨盆内,可避免对股动静脉、股神经及髂腰肌等部位暴露和精索分离,能减少对组织创伤程度,避免因相应血管、神经及肌肉组织对手术术野的阻挡,可充分暴露骨盆前环及方形区的完整结构;②手术操作视野直观,能直视整个前柱、骶髂关节、坐骨大切迹、部分髋臼后柱以及四边体区,手术显露时间短,操作简便安全,创伤小、更利于骨折复位;③可直接对“死亡冠”血管进行结扎处理,避免其破裂;④重建钢板能直接置于髋关节内侧,固定支撑于方型区,塑性简单、安置便捷[10,11]。但笔者认为,在进行改良Stoppa入路操作时需注意以下几点:①在暴露髋臼内侧壁前需轻柔、小心分离、牵拉腰骶干和支配闭孔肌的神经血管束,以避免造成医源性损伤;②针对髋关节脱位病例,术中需立即进行复位处理,同时对下肢进行持续牵引,并及时进行关节腔内压减压处理,以降低关节炎和股骨头坏死风险;③术中需彻底冲洗切口,充分进行引流处理,以避免异位骨化情况发生;④术中充分暴露耻骨联合和耻骨上支过程中极易发现Coro-na Mortis动脉,需及时进行结扎处理,避免电凝止血[12]。
其次,文中观察组的并发症总发生率较对照组明显减少,提示切开复位内固定手术选择改良Stoppa入路治疗能降低并发症发生风险。郭前进等[13]研究认为,髂腹股沟入路在显露骨折端组织时,极易损伤腹股沟韧带、股外侧皮神经、髂腰肌、股血管神经束、精索或子宫圆韧带,且暴露髋臼内壁不充分,扩大髂腹股沟入路可造成更大损伤,造成并发症多,且髂腹股沟入路手术结束后,需修补腹直肌前鞘,增加医源性腹股沟疝发生风险,而改良Stoppa入路能避开髂腹股沟入路所带来的一些并发症,临床应用具有一定安全性。最后,本文中观察组术后3个月的SF-36量表中总体健康、生命活力、健康状况、躯体功能及机体疼痛共5个维度评分有明显提高,且高于对照组,说明选择改良Stoppa入路的切开复位内固定手术治疗更利于骨盆合并髋臼骨折患者的生活质量提高。王春荣等[14]报道,选择改良Stoppa入路的切开复位内固定手术治疗骨盆、髋臼骨折患者的疗效和安全性,更有助于患者的生活质量提高。然而,改良Stoppa入路应用仍存在一定限制:①针对肥胖、血管弹性不佳的老年患者,在牵拉腹部过程中因脂肪过多过厚造成视野受限,加之血管弹性不足极易造成血管组织牵拉伤;②针对既往腹部手术史患者,由于腹膜不同程度粘连可造成Stoppa入路暴露骨折前端难度大,术中操作需推开腹膜而极易造成腹膜破裂。
