不同水化方案对老年患者冠状动脉造影后急性肾损伤的预防作用
2020-05-08陈阳希朱桂花郭蕾刘瑜黄方钱晓明万文辉
陈阳希 朱桂花 郭蕾 刘瑜 黄方 钱晓明 万文辉
造影后急性肾损伤(post-contrast acute kidney injury,PC-AKI)也称造影剂肾病(contrast induced nephropathy,CIN),是碘造影剂应用的严重并发症,是院内急性肾损伤发生的第三大原因[1],其中1%患者需要进行透析治疗[2]。PC-AKI 延长患者住院时间,增加患者的致残率及长、短期死亡率[3]。目前缺乏针对PC-AKI特定有效的治疗药物及手段,水化疗法是PC-AKI的主要预防措施,水化疗法操作方便、有效、价廉被广泛用于临床。但最佳水化方式、水化疗程、途径及剂量仍然存在疑问。不同指南建议的水化方案有差异,对于住院患者的水化疗程建议在造影术前6~12 h 至造影术后4 ~24 h不等,水化剂量1~1.5 mL/(kg·h)或100 mL/h[4-5]。AMACING 研究的水化剂量为1 mL/(kg·h),水化组患者症状性心力衰竭发生率为4.0%,心律失常发生率为1.2%[6]。近期两项病例对照研究显示了0.5~1 mL/(kg·h)氯化钠液体水化对PC-AKI 的预防效果[7-8]。老年患者水化过程更易诱发心功能不全等心血管事件,针对老年患者的随机对照研究较少,目前尚无半量静脉水化方案与标准静脉水化方案的比较。本研究探讨老年患者冠脉造影术中应用低渗碘造影剂对肾功能的影响及不同静脉水化治疗方案对PC-AKI 的预防效果及安全性。
1 资料与方法
1.1 一般资料研究对象为2018年1月至2019年3月东部战区总医院老年病研究中心择期行冠状动脉造影伴/不伴冠脉介入术的老年患者(年龄≥60 岁)共460例,其中女152例(33.04%),平均年龄(69.29±7.05)岁。排除标准:临床资料不全;急诊手术;碘造影剂过敏者;估算肾小球滤过率(eGFR)<15 mL/(min·1.73 m2)或已行肾脏替代治疗;合并严重心力衰竭(NYHAⅢ、Ⅳ级)、严重瓣膜性心脏病、血流动力学不稳定、行主动脉球囊反搏术、使用血管活性药物、不能平卧24 h 以上;2 周内行应用造影剂(包括碘、钆造影剂及18F-氟代脱氧葡萄糖)检查或行冠脉造影伴/不伴冠脉介入治疗;急性肾损伤或近期使用肾毒性药物;合并恶性肿瘤、发热及感染性疾病。
1.2 研究方法入选研究对象并记录患者的一般临床资料,包括性别、年龄、BMI、疾病史、疾病诊断、吸烟史、饮酒史、围手术期用药(他汀、ACEI/ARB、β受体阻滞剂、钙离子拮抗剂、乙酰半胱氨酸)、空腹血糖(mmol/L)、BNP(pg/mL)、尿酸(μmol/L)等;记录观察指标,包括术前及术后72 h 内的血肌酐(μmol/L)、肾小球滤过率[mL/(min·1.73 m2),eGFR经MDRD公式计算]。手术操作按中国冠状动脉介入治疗指南进行[9],造影剂均选用江苏恒瑞医药股份有限公司的碘佛醇注射液(批号H20067896,非离子型低渗造影剂,每1 mL 含320 mg 碘),记录造影情况,包括造影剂剂量、冠状动脉病变支数、植入支架数。患者随机分为标准静脉水化组、半量静脉水化组、无水化组。所有水化药物均为0.9%氯化钠液体。标准静脉水化组:术前12 h 开始,持续24 h,静脉滴注速度为1 mL/(h·kg);半量静脉水化组:术前12 h 开始,持续24 h,静脉滴注速度为0.5 mL/(h·kg);无水化组:不给予静脉水化。鼓励所有患者术后少量分次饮水,记录24 h饮水总量,每小时床边巡视,病人一旦出现不适立即进行处理,并视情况决定是否终止水化治疗。
1.3 PC-AKI 定义采用2018年欧洲泌尿生殖放射学会PC-AKI 定义:使用碘造影剂后48~72 h 内发生的血肌酐升高超过0.3 mg/dL(26 μmol/L),或大于基线值的1.5 ~1.9 倍[4]。
1.4 统计学方法应用SPSS 24.0 统计软件进行数据分析。计量资料用()表示,多组间比较应用单因素方差分析,2 组间比较采用独立样本t检验,计数资料以例数(构成比)表示,采用χ2检验。统计学显著性水平定为双侧检验,P<0.05 为差异有统计学意义。
2 结果
2.1 基线资料比较3组患者临床资料比较(表1):3 组患者年龄、性别、BMI、血压、吸烟、饮酒、高血压病病史、糖尿病病史、心房颤动病史、慢性肾脏病史等基线资料比较差异无统计学意义(P>0.05)。3 组患者空腹血糖值、术前BNP、SCr、BUN、尿酸、eGFR 及eGFR<60 mL/(min·1.73 m2)例数比较差异无统计学意义(P>0.05)。3 组患者围手术期用药,他汀类药物、ACEI/ARB、β受体阻滞剂、钙离子拮抗剂、乙酰半胱氨酸的使用比例差异无统计学意义(P>0.05)。
2.2 造影情况比较3 组患者术中造影剂用量、造影剂剂量/eGFR 比值差异无统计学意义(P>0.05)。3 组患者冠状动脉病变支数、植入支架数比较差异无统计学意义(P>0.05)。见表2。
2.3 24 h 静脉水化、饮水量比较标准静脉水化组、半量静脉水化组、无静脉水化组患者24 h静脉补液量分别为(1 786.30 ± 520.58)、(683.91 ±192.37)、(25.00 ± 48.01)mL,组间比较差异有统计学意义(P<0.001)。3 组患者24 h 饮水量分别为(816.83 ± 413.32)、(831.56 ± 462.49)、(919.33 ±448.52)mL,3组比较差异无统计学意义(P>0.05)。
2.4 术前术后SCr、eGFR 及PC-AKI 发生率比较3 组患者术后SCr、eGFR 水平差异无统计学意义(P>0.05)。标准静脉水化组PC-AKI发生率较半量静脉水化组及无水化组低(2.63%、8.72%、13.21%,F=11.470,P=0.003)。2 组间比较:标准静脉水化组PC-AKI 发生率低于半量静脉水化组(t= 5.242,P= 0.022);半量静脉水化组与无静脉水化组PCAKI 发生率无显著性差异(t= 1.574,P= 0.210)。见表3。
2.5 不良反应发生情况标准静脉水化组容量超负荷发生率2.63%,较半量静脉水化组0.67%、无静脉水化组0 有增高趋势,但差异无统计学意义(χ2=5.360,P=0.069)。3 组均未发生严重心律失常、急性心肌梗死等不良反应,无肾脏替代治疗和死亡患者。
表1 3 组患者基线资料比较Tab.1 Baseline clinical characteristics in 3 group ±s
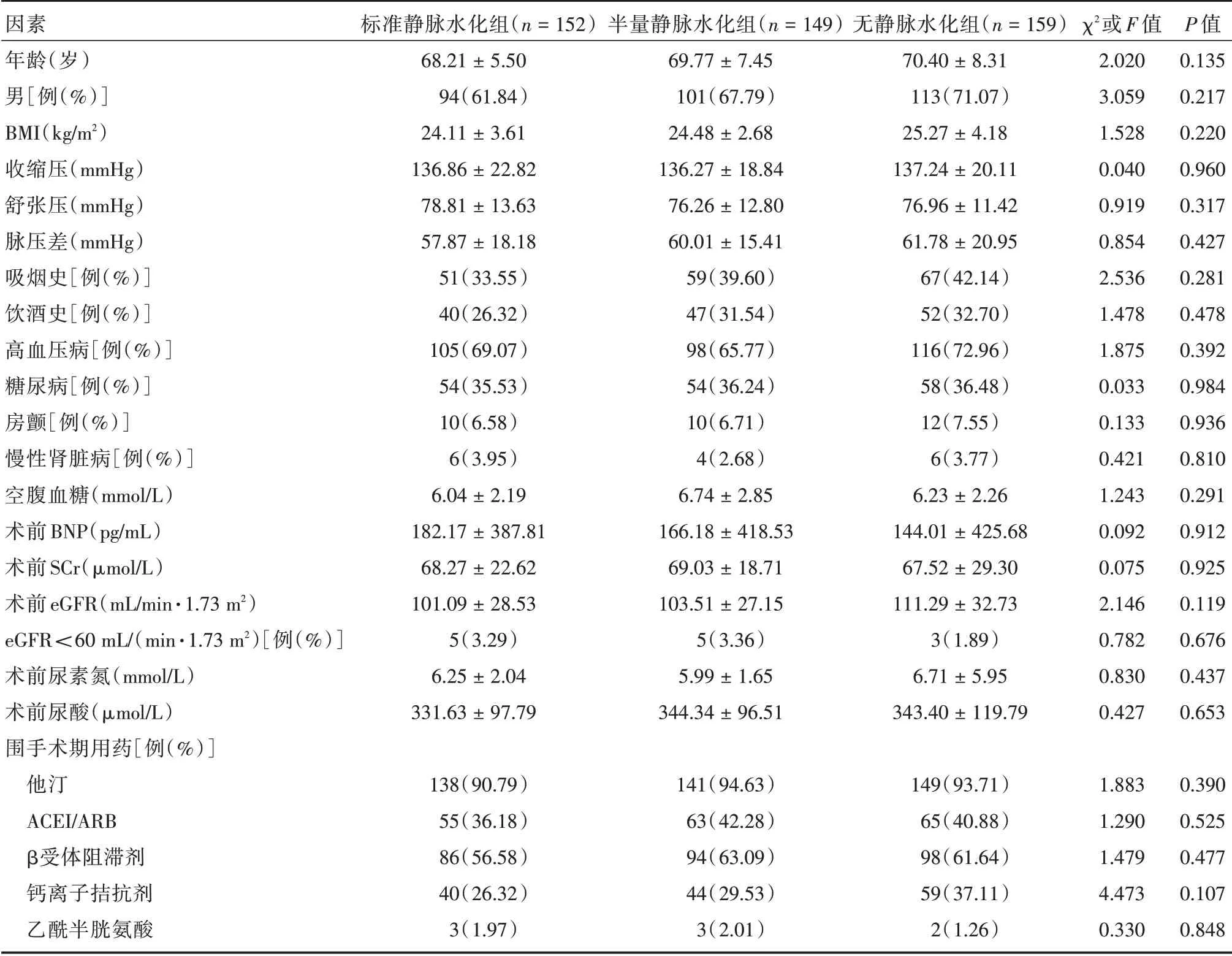
表1 3 组患者基线资料比较Tab.1 Baseline clinical characteristics in 3 group ±s
因素年龄(岁)男[例(%)]BMI(kg/m2)收缩压(mmHg)舒张压(mmHg)脉压差(mmHg)吸烟史[例(%)]饮酒史[例(%)]高血压病[例(%)]糖尿病[例(%)]房颤[例(%)]慢性肾脏病[例(%)]空腹血糖(mmol/L)术前BNP(pg/mL)术前SCr(μmol/L)术前eGFR(mL/min·1.73 m2)eGFR<60 mL/(min·1.73 m2)[例(%)]术前尿素氮(mmol/L)术前尿酸(μmol/L)围手术期用药[例(%)]他汀ACEI/ARB β受体阻滞剂钙离子拮抗剂乙酰半胱氨酸标准静脉水化组(n=152)68.21±5.50 94(61.84)24.11±3.61 136.86±22.82 78.81±13.63 57.87±18.18 51(33.55)40(26.32)105(69.07)54(35.53)10(6.58)6(3.95)6.04±2.19 182.17±387.81 68.27±22.62 101.09±28.53 5(3.29)6.25±2.04 331.63±97.79半量静脉水化组(n=149)69.77±7.45 101(67.79)24.48±2.68 136.27±18.84 76.26±12.80 60.01±15.41 59(39.60)47(31.54)98(65.77)54(36.24)10(6.71)4(2.68)6.74±2.85 166.18±418.53 69.03±18.71 103.51±27.15 5(3.36)5.99±1.65 344.34±96.51 138(90.79)55(36.18)86(56.58)40(26.32)3(1.97)无静脉水化组(n=159)70.40±8.31 113(71.07)25.27±4.18 137.24±20.11 76.96±11.42 61.78±20.95 67(42.14)52(32.70)116(72.96)58(36.48)12(7.55)6(3.77)6.23±2.26 144.01±425.68 67.52±29.30 111.29±32.73 3(1.89)6.71±5.95 343.40±119.79 χ2或F 值2.020 3.059 1.528 0.040 0.919 0.854 2.536 1.478 1.875 0.033 0.133 0.421 1.243 0.092 0.075 2.146 0.782 0.830 0.427 P 值0.135 0.217 0.220 0.960 0.317 0.427 0.281 0.478 0.392 0.984 0.936 0.810 0.291 0.912 0.925 0.119 0.676 0.437 0.653 141(94.63)63(42.28)94(63.09)44(29.53)3(2.01)149(93.71)65(40.88)98(61.64)59(37.11)2(1.26)1.883 1.290 1.479 4.473 0.330 0.390 0.525 0.477 0.107 0.848
表2 3 组患者冠状动脉造影情况比较Tab.2 Angiographic characteristics±s
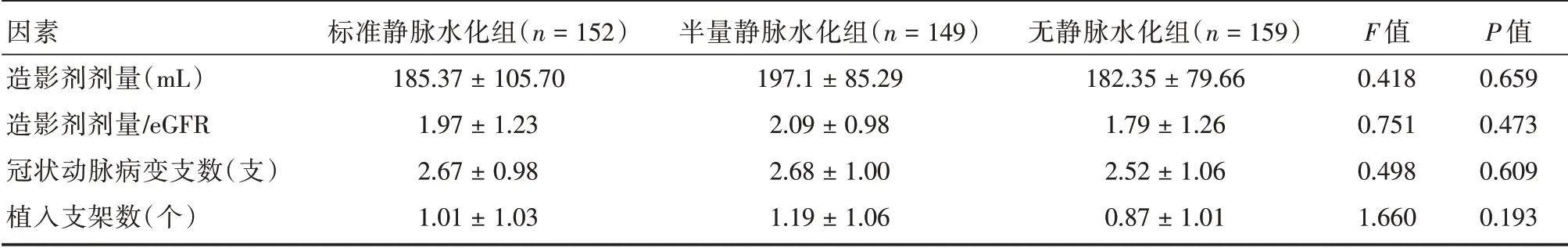
表2 3 组患者冠状动脉造影情况比较Tab.2 Angiographic characteristics±s
因素造影剂剂量(mL)造影剂剂量/eGFR冠状动脉病变支数(支)植入支架数(个)标准静脉水化组(n=152)185.37±105.70 1.97±1.23 2.67±0.98 1.01±1.03半量静脉水化组(n=149)197.1±85.29 2.09±0.98 2.68±1.00 1.19±1.06无静脉水化组(n=159)182.35±79.66 1.79±1.26 2.52±1.06 0.87±1.01 F 值0.418 0.751 0.498 1.660 P 值0.659 0.473 0.609 0.193
表3 3 组患者造影前后肾功能变化及PC-AKI 发生率比较Tab.3 Changes in renal function before and after coronary angiography and the incidence of PC-AKI ±s
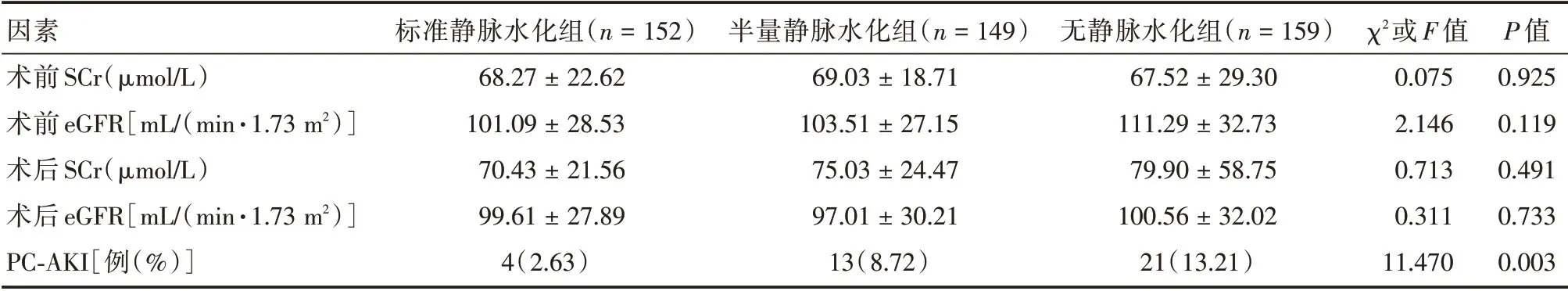
表3 3 组患者造影前后肾功能变化及PC-AKI 发生率比较Tab.3 Changes in renal function before and after coronary angiography and the incidence of PC-AKI ±s
因素术前SCr(μmol/L)术前eGFR[mL/(min·1.73 m2)]术后SCr(μmol/L)术后eGFR[mL/(min·1.73 m2)]PC-AKI[例(%)]标准静脉水化组(n=152)68.27±22.62 101.09±28.53 70.43±21.56 99.61±27.89 4(2.63)半量静脉水化组(n=149)69.03±18.71 103.51±27.15 75.03±24.47 97.01±30.21 13(8.72)无静脉水化组(n=159)67.52±29.30 111.29±32.73 79.90±58.75 100.56±32.02 21(13.21)χ2或F 值0.075 2.146 0.713 0.311 11.470 P 值0.925 0.119 0.491 0.733 0.003
3 讨论
既往研究表明年龄是PC-AKI 发生的高危因素,可能与年龄、共病相关的肾脏残存功能下降有关[10-11]。因此在本研究以老年患者为研究对象,评价不同水化方案对老年患者冠状动脉造影后PC-AKI 的预防作用和不良反应发生情况。本研究采用前瞻性研究,术中造影剂均为同一批号非离子型低渗造影剂,统计结果显示标准静脉水化方案预防老年患者冠脉造影后PC-AKI 效果较好,半量水化方案不能减少老年患者冠脉造影后PC-AKI的发生。
文献报道PC-AKI 发生率在1.3% ~37.7%间,冠脉造影后PC-AKI 发生率10% ~15%[12],本组老年患者冠脉造影后PC-AKI 发生率为8.26%,较文献报道偏低,考虑本研究人群虽为老年患者,但剔除重度心力衰竭、肾功能衰竭等高危患者,降低了基线风险,也与PC-AKI 诊断标准变化、预防处理措施等因素相关。
目前PC-AKI 的病理生理机制仍未完全阐明,造影剂直接、间接作用和血流动力学变化可能参与其中:(1)造影剂对肾小管上皮细胞的直接细胞毒性作用;(2)血管活性物质如内皮素、一氧化氮和前列腺素引起的血管收缩导致缺血性损伤;(3)造影剂高粘度及高渗透性造成髓质氧供需失衡,肾髓质血流减慢、肾小管流速减慢,引起肾髓质缺血[5]。如何预防PC-AKI 的发生成为临床医生关注和研究的热点。现有的指南都推荐高危患者使用造影剂前应接受预防性水化[13]。造影前后充分水化、扩容,抑制RAAS 系统激活,减轻造影后肾脏血流动力学障碍,减轻肾髓质的缺血缺氧。同时,通过充分静脉扩容稀释造影剂浓度,降低造影剂注射后血液的高渗透压,且通过排尿加速造影剂排出,减轻造影剂的直接肾小管毒性,减轻肾脏渗透性利尿剂上皮细胞的坏死、小管扩张等[14]。
临床中对水化治疗的具体实施方案存在较大的差异,水化的液体、时机、速度、剂量更多依据于临床经验进行调整。老年患者普遍具有多病共存、衰弱等特点,持续等渗钠盐液体摄入会增加心脏负担,增加充血性心力衰竭的风险。容量超负荷表现包括呼吸困难、水肿、腹胀、纳差,体征包括肺部啰音、水肿、颈静脉怒张等[15]。本组病例在水化治疗期间予每小时床边巡视,一旦发现容量超负荷症状体征,立即终止水化并采取去除容量超负荷的措施。本研究中标准静脉水化组4例(2.63%)患者出现容量超负荷表现,半量静脉水化组1例(0.67%)患者出现容量超负荷表现,5例患者经积极处理症状均好转。对于这部分潜在心力衰竭患者,选用其他水化液体及药物治疗是否安全有效,有待进一步研究证实。MAIOLI 等[16]认为水化液体量≤960 mL 是PC-AKI 的独立预测因素。尽管现有研究未证实碳酸氢钠注射液较氯化钠注射液有更好的预防效果[17],但该研究设计为两组不同的水化液体,且未依据患者体重个体化治疗,因此仍无法证实最佳水化剂量。根据左心室舒张末期压力测定调节水化速率可以给患者带来更大获益,但放置左心导管的有创操作限制了临床应用[14]。本组患者住院期间均未出现严重心律失常、急性心肌梗死等不良反应,无肾脏替代治疗和死亡患者。PC-AKI 所致的肾损伤多是可逆的,但有极少部分患者进展到需要肾脏替代治疗,对预后产生严重不良影响,笔者将持续随访观察。
本研究的不足之处:因为住院时间要求,部分患者未在术后7 d 再次复查肾功能;本研究采用血压进行造影前后的容量状态评估,无法准确预测容量反应性,可在今后的研究中予中心静脉压或无创措施如超声测量静脉直径及塌陷指数等动态监测方法进行容量评估;本研究为单中心前瞻性观察研究,研究样本局限,且为非盲试验,尽管比较组间造影情况差异无统计学意义,在今后的研究中可进一步增加样本量并开展多中心盲法研究,以获取更可靠的循证医学证据支持。
综上,笔者证实了标准静脉水化方案在预防老年患者冠脉造影后PC-AKI 的有效性及安全性,半量水化方案不能减少老年患者冠脉造影后PCAKI 的发生。对于择期行冠脉造影术的老年患者,应充分做好术前评估,心功能耐受的情况下应增加水化强度,水化过程中密切关注病情,做好处理预案,以降低PC-AKI 发生风险及充血性心力衰竭风险。
