孕妇感染新型冠状病毒肺炎的临床特点及影像学表现
2020-05-07刘芳兰为顺甘泉万亚平杨文忠
刘芳,兰为顺,甘泉,万亚平,杨文忠
自2019年12月在湖北武汉发现新型冠状病毒肺炎(COVID-19)以来,感染人群逐渐增多,2020年2月5日国家卫生健康委员会发布的《新型冠状病毒肺炎诊疗方案(试行第五版)》中[1],将湖北省内具有新型冠状病毒肺炎影像学特征的疑似病例归为临床诊断病例。早期发现新型冠状病毒多感染老年人,尤以有基础疾病的老年人为主。随着疫情的不断蔓延,逐步发现孕妇及儿童亦为新型冠状病毒肺炎的易感人群。关于新型冠状病毒感染孕妇的临床表现及肺内影像学改变鲜有报道,本文对此进行了探讨。
材料与方法
1.临床资料
回顾性分析2020年1月11日-2月13日在本院确诊和临床诊断(现根据《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》称为疑似病例)为新型冠状病毒肺炎的共44例孕妇的临床资料及胸部CT图像。纳入标准如下。1、确诊病例:符合《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》[2]确诊标准的妊娠期妇女。2、疑似病例需同时满足以下两点:(1)符合《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》中疑似病例的诊断标准;(2)胸部CT表现符合新型冠状病毒肺炎的特点。44例孕妇中确诊病例16例,疑似病例28例;年龄22~42岁,平均(30±4)岁;孕周22~40+6周,平均(37±4)周。所有孕妇均在武汉长期居住,其中5例有新型冠状病毒肺炎患者密切接触史。本研究经医院伦理委员会批准,所有孕妇行CT检查前需签署知情同意书。
2.检查方法
使用GE Optima 660 CT扫描仪。检查室符合医院制定的新型冠状病毒肺炎院感防控方案的要求。检查时采用全包裹式铅片防护孕妇腹部。扫描方案和参数:选择低剂量扫描方式,开启智能辐射剂量跟踪和迭代重建技术,管电流10~300 mA,管电压120 kV,噪声指数15,螺距1.375,探测器宽度0.625 mm×64,重建层厚1.25~10.00 mm,肺窗和纵隔窗迭代重建参数分别为40%和50%,薄层图像重建的迭代重建参数为60%。总剂量程度乘积控制在50~150 mGy·cm。
3.图像分析
由两位高年资影像诊断医师进行单独阅片,最后讨论达成一致意见。CT图像评估内容主要包括病变的数量、形态、密度、分布、肺门和纵隔有无肿大淋巴结、有无胸腔积液等改变,以及复查CT检查时分析病灶变化情况等。
结 果
1.临床分型
根据国家卫生健康委员会发布的《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》[2],本组44例孕妇患者中,轻型3例(3/44,6.8%),仅表现为产后一过性低热,肺部CT无明显异常,核酸检测为阳性;普通型41例(41/44,93.2%),其中核酸检测阳性13例,阴性28例。本组44例孕妇未见重型及危重型。
2.临床表现及实验室检查
44例中23例因临产入院,其中4例临产前一周内曾出现短暂低热症状,其中1例伴咳嗽、1例伴鼻塞,遂行CT检查及病毒核酸检测;其余19例临产前无任何不适,因入院血常规检查出现异常指标(3例)或因产后当天/第二天出现短暂发热(16例)而行CT检查及核酸检测。21例为中晚孕期孕妇,因出现不同程度发热、咳嗽、胸闷、乏力、食欲不振、咽部不适和鼻塞等症状而就诊。其中16例确诊病例中有典型发热、咳嗽等临床症状者9例(9/16,56.3%),无典型临床症状者7例(7/16,43.7%);28例疑似病例中有较典型临床症状者16例(16/28,57.1%),无典型临床症状者12例(12/28,42.9%)。
44例中血常规检查显示白细胞计数正常者37例(37/44,84.1%),轻度升高者7例(7/44,15.9%);淋巴细胞计数减少25例(25/44,56.8%),正常范围下限18例(18/44,40.9%),升高1例(1/44,2.3%),C反应蛋白正常范围者27例(27/44,61.4%),升高者17例(17/44,38.6%)。
3.病灶的分布特点
16例确诊新冠肺炎孕妇中,除3例肺内未见异常外,其余13例中3例(3/13,23.1%)肺内为单发病灶(图1),10例(10/13,76.9%)为多发病灶(图2)。4例单侧肺叶累及(4/13,30.8%),其中左肺2例、右肺2例;9例双侧肺叶累及(9/13,69.2%)。11例分布于肺外带(11/13,84.6%),2例分布于肺外带及肺门周围(2/13,15.4%)。
28例疑似病例中6例为单发病灶(6/28,21.4%),22例为多发病灶(22/28,78.6%)。28例中11例单侧肺叶累及(11/28,39.3%),其中2例累及左肺(2/11,18.2%),9例累及右肺(9/11,81.8%);17例双侧肺叶受累(17/28,60.7%)。18例病灶位于肺外带(18/28,64.3%),9例病灶分布于肺外带及肺门周围(9/28,32.1%),仅1例首次胸部CT显示病灶位于肺门周围,但3天后复查肺外带也出现大范围磨玻璃病灶。
4.CT征象分析
16例确诊病例中,主要CT表现为磨玻璃密度影(图1)4例(4/13,30.8%),磨玻璃密度影伴实变(图2)7例(7/13,53.8%),完全实变(图3)2例(2/13,15.4%),伴空气支气管征(图4) 7 例,小叶间隔增厚(图4)7例,铺路石征(图4)4例,胸腔积液4例。
28例疑似病例中,CT显示磨玻璃密度影3例(3/28,10.7%),磨玻璃密度影伴实变 20例(20/28,71.4%),完全实变5例(5/28,17.9%),伴空气支气管征13例,小叶间隔增厚14例,铺路石征5例,胸腔积液 8例。
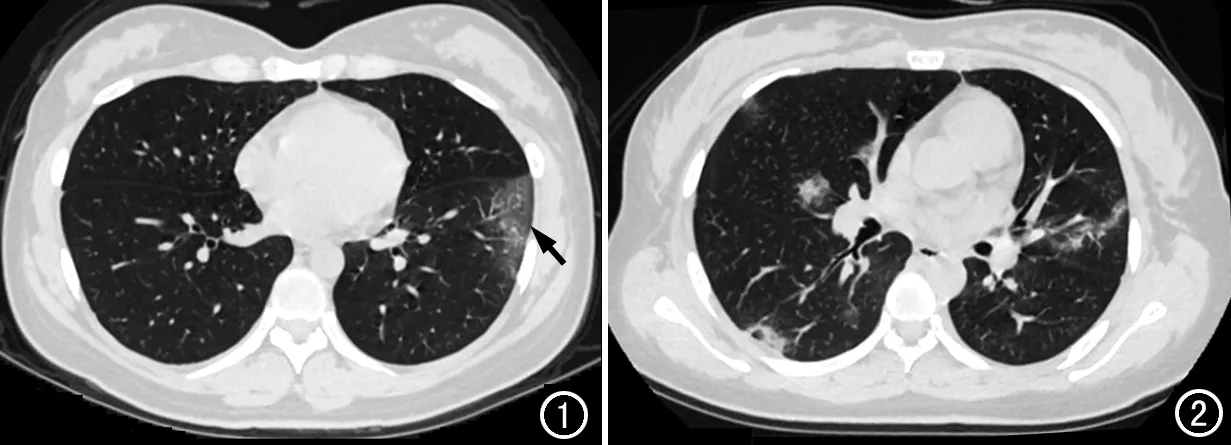
图1 32岁,孕36周,入院体温正常,无明显不适,待产中,C反应蛋白升高。胸部CT示左肺下叶外带单发磨玻璃密度影(箭)。 图2 31岁,孕31周,咳嗽5天、发热1天,伴有乏力和食欲不佳,患者母亲确诊为新型冠状病毒肺炎。胸部CT显示双肺多发病灶,分布于肺外带及肺门周围,呈磨玻璃密度影伴实变。
5.预后及转归
本研究中44例孕妇经短期随访(3~17d),除7例仍待产中,其余37例均已分娩。其中13例已分娩的确诊新冠肺炎孕妇,其新生儿有8例行病毒核酸检测,均为阴性。44例中41例孕产妇(41/44,93.2%)已出院继续隔离观察。
临床症状上除2例孕妇仍伴轻咳、有痰,1例孕妇偶感胸闷,1例孕妇仍有乏力之外,其余40例孕妇无明显临床症状。
影像学表现上,有19例孕妇(6例确诊,13例疑似)行CT复查,其中15例在3~5天内行CT复查,7例(7/15,46.7%)有明显好转(图5),表现为病灶范围缩小或密度减低;5例(5/15,33.3%)病灶进展,表现为数量增多、范围增大或密度增高;3例(3/15,20%)无明显变化。有8例于9~14d后再次复查,所有病例可见肺内病灶不同程度吸收好转(图6),表现为密度减低、范围缩小,其中6例合并纤维条索。
讨 论
新型冠状病毒传染能力极强,且人群普遍易感[2]。国家卫健委于2020年1月22日宣布将新型冠状病毒肺炎纳入法定传染病乙类,采取甲类传染病的预防控制措施,同时纳入国境卫生检疫传染病管理。孕妇作为一类特殊人群,免疫力较健康成年人低,因此,孕妇也是新型冠状病毒的易感人群[3-4]。
本研究中44例临床诊断为COVID-19的孕妇中,仅5例有COVID-19患者的密切接触史,为家族聚集性发病,其余39例感染途径均不明确,考虑可能与孕妇患者需要定期去医院产检,疫情发生初期民众防护意识不佳,孕妇暴露风险增大所导致。
本组病例中产妇产后当天或第二天短暂体温升高较为常见,本研究中有19例孕妇产前均无不适,因产后出现短暂发热而行CT筛查,发现16例符合新型冠状病毒肺炎影像学特征,其中7例核酸检测阳性。分析可能无症状感染者在孕妇这一特殊群体中占比较高,因此仅根据其临床表现早期检出较困难。实验室检查中新型冠状病毒患者发病早期外周血白细胞总数正常或减少,淋巴细胞计数减少,多数患者CRP升高[2,5]。我们对比分析其中3项较特征性的指标:白细胞计数、淋巴细胞数及C反应蛋白后发现,本研究中有7例孕妇外周血白细胞总数出现了升高(15.9%),18例淋巴细胞计数正常(40.9%),1例淋巴细胞计数增加(2.3%),C反应蛋白升高17例(38.6%)。均与文献报道的新冠肺炎患者(非孕妇)外周血实验室检查结果有一定差异[6-7],文献报道白细胞总数升高仅见于重症及危重症患者中,而本研究中无重症及危重症患者。由于妊娠期间孕妇的激素水平、新陈代谢及血管系统均会发生不同程度的适应性改变,从而导致血液构成发生变化,研究显示正常妊娠期妇女的白细胞、中性粒细胞数均较非妊娠期高,而淋巴细胞数下降[8],因此,仅靠孕妇临床症状及常规外周血实验室指标判断孕妇是否疑似感染新型冠状病毒不准确。
本组44例新冠肺炎孕妇中以普通型为主,未见重症及危重症;随访观察发现所有患者的不适症状消失很快,约1~8d,CT显示肺内病灶也基本在两周内有不同程度好转,且5天内即出现好转者约占46.7%,随访中亦未发现与孕妇密切接触的家属被再次传染。分析孕妇感染新型冠状病毒的毒性较低。因为X染色体和雌激素的保护作用,使得女性的病毒易感性较男性略低[9]。而孕妇的雌激素水平比非妊娠期妇女高得多,推测其为孕妇感染新型冠状病毒的毒性较低的原因之一。同时孕妇多为二代或三代感染,因此症状较轻微。孕妇感染病毒性肺炎的严重程度与机体的生理和免疫变化密切相关。这些变化导致机体的免疫功能由细胞介导向体液介导转变。妊娠期孕妇出现如膈肌抬高、耗氧量增加及呼吸道黏膜水肿等生理性改变,使得孕妇对低氧缺乏相对耐受,但一旦出现重症或危重症表现,则预后较差[10]。在SARS及MERS疾病流行期,就有孕妇感染冠状病毒后易导致重症的报道[11]。但本研究中未发现重症和危重症病例,可能也与本文样本量较低有关。
胸部CT上病灶数量的增多、密度的增加,均表示疾病的不断进展,恢复期则相反。本研究中孕妇胸部CT的特征为多发磨玻璃病灶、双肺累及、肺外带分布。该特征虽与成人新型冠状病毒肺炎胸部CT特征基本一致[12-14],但疑似与确诊病例组的疾病进展程度有所差异。疑似病例组中出现实变的比例更大,影像学表现更重,但双肺大片实变、白肺等征象未有发现。本研究中孕妇胸部CT发现胸腔积液这一征象的出现概率相对较高,考虑可能与孕晚期胶体渗透压降低有关,并非孕妇感染新型冠状病毒肺炎的特异性征象。
总之,孕妇新型冠状病毒肺炎的临床征象不太典型、实验室指标亦不可靠,胸部CT检查有助于该疾病的及时诊断及预后评估,弥补核酸检测有假阴性的不足。
