UICC第8版肺癌淋巴结分期方案及淋巴结分期建议方案的验证
2020-04-28王嘉吴楠吕超杨跃
王嘉,吴楠,吕超,杨跃
北京大学肿瘤医院暨北京市肿瘤防治研究所胸外二科,恶性肿瘤发病机制及转化研究教育部重点实验室,北京100412
国际癌症控制联盟(UICC)及美国癌症联合委员会(AJCC)于2018年1月发布了最新版的肿瘤、淋巴结、转移(TNM)肺癌分期(第8版)[1-4]。制定第8版分期所依据的数据库来源于1999-2010年诊断为肺癌的94 708例患者的信息。其中,分别有38 910例及31 426例非小细胞肺癌患者的信息可用于分析临床及病理淋巴结分期状况。在这一版分期中,尽管我国是世界上肺癌患者最多的国家,但只有790例患者的信息来自我国,甚至不到总病例数量的1/100[5-7]。
第8版分期未对第7版的N分期进行改动,但提出了对N分期的建议修改方案,并希望各国学者对该方案进行验证,以为下一版分期的修改提供依据。该建议修改方案改变了第7版方案中仅根据转移淋巴结的位置确定分期的模式,提出了根据转移淋巴结的位置和数量、单站转移或多站转移以及是否存在跳跃转移分为:N0、N1a(单个N1站淋巴结转移)、N1b(多个N1站淋巴结转移)、N2a1(没有N1站淋巴结转移的单个N2站淋巴结转移)、N2a2(有N1站淋巴结转移的单个N2站淋巴结转移)及N2b(多个N2站淋巴结转移)[7]。本研究通过单中心大样本量的数据资料来验证目前的N分期和UICC提出的N分期的建议修改方案是否能够准确地反映中国肺癌患者的预后。
1 资料与方法
1.1 研究对象 收集2003年11月-2017年10月在北京肿瘤医院胸二外科接受肺癌手术患者的资料。所有入组患者均接受了系统性淋巴结清扫术或系统性淋巴结活检术。系统性淋巴结清扫是指包括至少6组淋巴结区域的整块切除,其中至少3组来自肺内(叶、叶间或段)及肺门淋巴结,同时至少3组来自包括隆突下淋巴结在内的纵隔淋巴结。系统性淋巴结活检是指包括至少6组淋巴结区域的采样切除,其中至少3组来自肺内(叶、叶间或段)及肺门淋巴结,同时至少3组来自包括隆突下淋巴结在内的纵隔淋巴结。排除手术方式未达到本研究要求及资料不全的病例资料后,共纳入3281例非小细胞肺癌患者的资料。
1.2 分析方法 患者术前常规行脑磁共振成像(MRI)、全身骨扫描以及腹部和锁骨上超声,仍需要行肺功能检查及心脏评估,由于费用方面的考虑,常规不进行正电子发射断层扫描-CT(PET-CT)检查。患者术后2年内,每3个月复查1次;术后2~5年,每6个月复查1次;手术5年后,每1年复查1次。复查项目包括胸部CT、腹部和锁骨上超声,以及肺部肿瘤标记物。
1.3 统计学处理 采用SPSS 20.0软件进行统计分析。采用Kaplan-Meier法绘制生存曲线,对数秩检验用于评估亚组之间的差异。P<0.05为差异有统计学意义。
2 结 果
2.1 非小细胞肺癌患者的临床特征 本组共包括1821例(55.5%)男性及1460例(44.5%)女性患者,年龄24~84(63.0±6.4)岁。肺癌类型:腺癌2653例(80.9%),鳞状细胞癌430例(13.1%),腺鳞癌82例(2.5%),大细胞癌61例(1.9%),其他类型55例(1.7%)。手术方式:2417例(73.7%)行肺叶切除术,433例(13.2%)行肺段切除术,132例(4.0%)行联合肺叶切除术,121(3.7%)例行全肺切除术,112例(3.4%)行楔形切除术,66例(2.0%)行开胸探查术。以上178例(5.4%)行楔形切除术及开胸探查术的患者均同期进行了系统淋巴结清扫术或系统淋巴结采样术,满足本研究的入组标准。1033例(31.5%)患者进行了围术期治疗,其中312例(9.5%)接受新辅助化疗,322例(9.8%)接受新辅助靶向治疗。术后病理为Ⅰb期及以上的患者中,814例(24.8%)及368例(11.2%)分别接受辅助化疗或辅助靶向治疗,另有467例(14.2%)患者接受了术后放疗(表1)。
2.2 根据淋巴结转移情况进行分组 根据第8版TNM分期中N分期的定义,本研究中有1855例(56.5%)患者无淋巴结受累(N0);560例(17.1%)患者有同侧支气管和(或)同侧肺门淋巴结及肺内淋巴结(N1)转移;842例(25.7%)患者有患侧纵隔和(或)锁骨下淋巴结转移(N2);对侧纵隔,对侧肺门,同侧或对侧斜角肌或锁骨上淋巴结转移(N3)患者24例(0.7%,表2)。
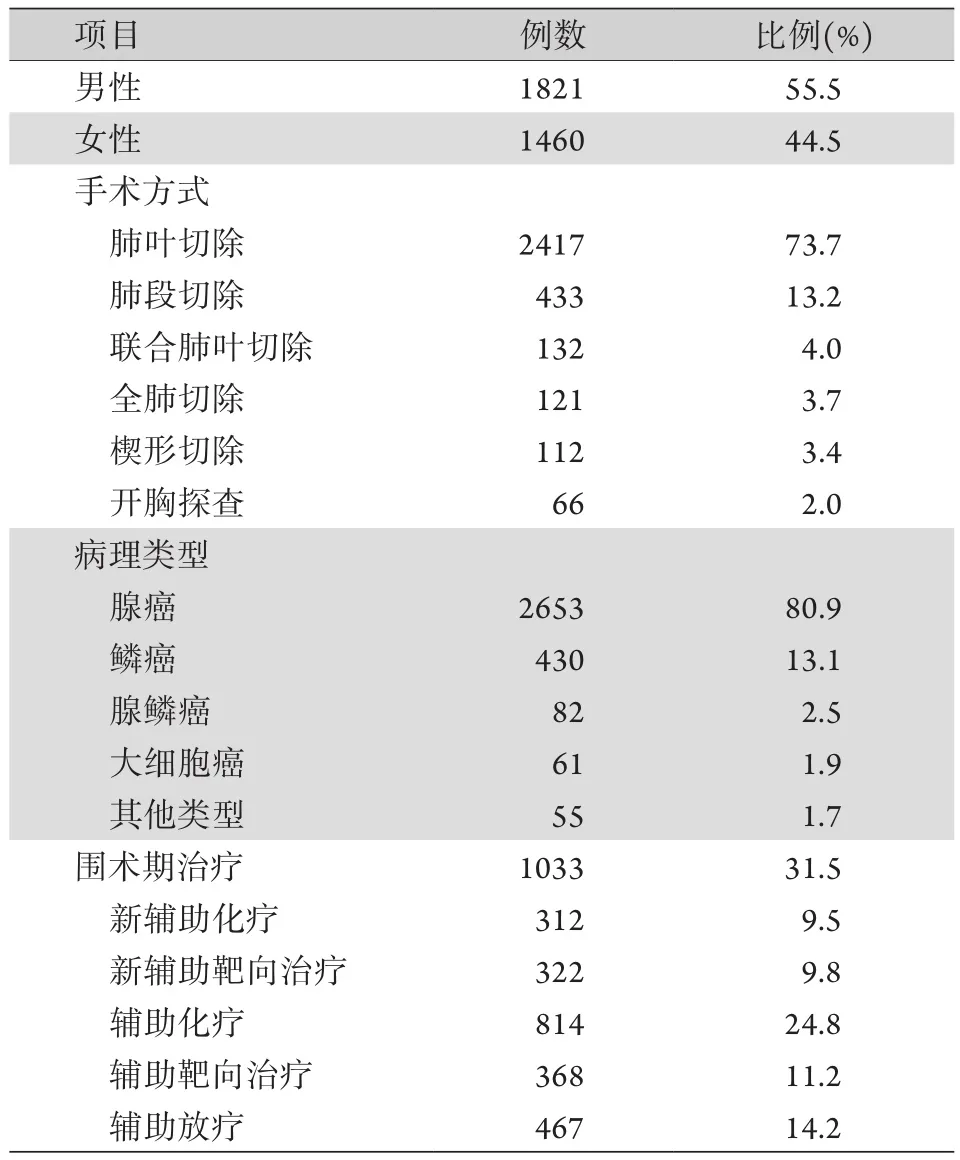
表1 3281例患者的临床资料(n=3281)Tab.1 Patients' demographics and characteristics (n=3281)
根据UICC建议修改方案进一步分析,有1855例(56.5%)患者无淋巴结受累(N0);313例(9.5%)患者仅支气管周围或肺门单站淋巴结受累(N1a);247例(7.5%)患者有多个N1站淋巴结受累(N1b);245例患者(7.5%)为单站纵隔淋巴结受累而无N1组淋巴结转移(N2a1);296例(9.0%)患者为单站纵隔淋巴结受累同时伴有N1组淋巴结转移(N2a2);301例(9.2%)发生多站纵隔淋巴结受累(N2b);24例患者(0.7%)发生了对侧纵隔或锁骨上淋巴结转移(N3,表3)。
2.3 生存分析 按照第8版TNM分期中N分期定义,非小细胞肺癌患者的5年生存率分别为:N0期75.8%、N1期60.5%、N2期33.3%、N3期4.2%,各期生存曲线均随着N分期的升高而降低(图1),相邻的N分期之间差异均有统计学意义(表2)。

表2 根据第8版N分期进行分组的生存分析结果Tab.2 Survival analysis of patients classified by UICC 8th edition TNM classification
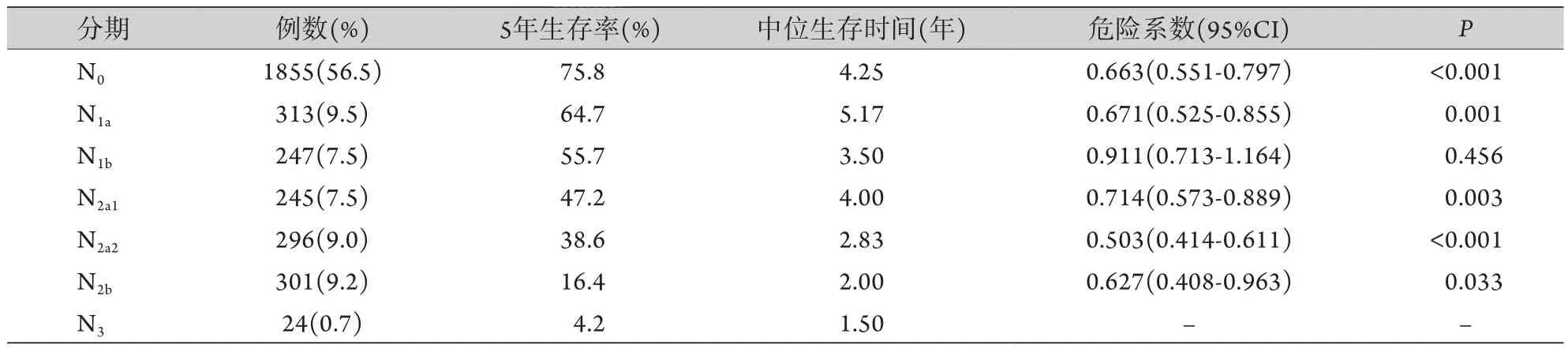
表3 根据N分期建议修改方案进行分组的生存分析结果Tab.3 Survival analysis of patients classified by the proposed revision lymph node stage
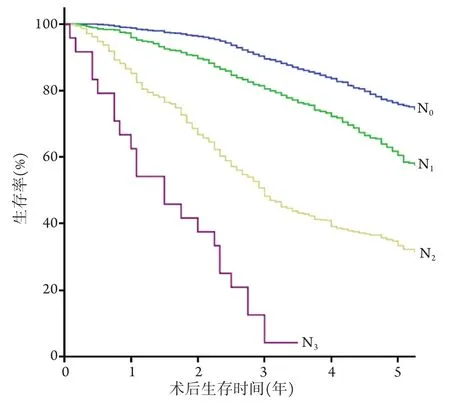
图1 根据UICC第8版肺癌TNM分期方案N分期分组后的患者生存曲线Fig.1 Survival curves of patients classified by the lymph node stage of UICC 8th edition TNM classification
根据UICC建议修改方案中N分期的定义进一步分析显示,各亚组患者的5年生存率分别为:N0期75.8%、N1a期64.7%、N1b期55.7%、N2a1期47.2%、N2a2期38.6%、N2b期16.4%,N3期4.2%,除N1b及N2a1这两个亚组以外,各组生存曲线均随着N分期的升高而降低(图2);除N1b及N2a1这两个亚组间以外,相邻的两个N分期亚组间差异均有统计学意义(表3)。
3 讨 论
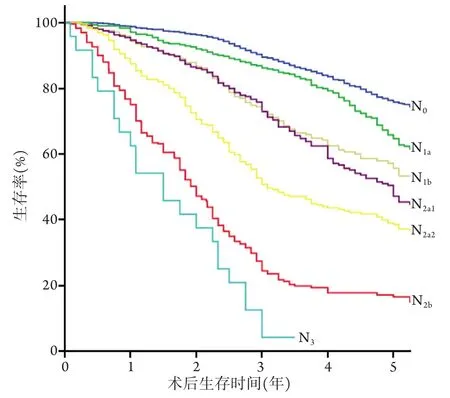
图2 根据UICC第8版肺癌TNM分期N分期建议修改方案分期后的患者生存曲线Fig.2 Survival curves of patients classified by the proposed revision lymph node stage of UICC 8th edition TNM classification
肺癌是目前世界上发病率及死亡率最高的恶性肿瘤[8-9],而一套准确的分期系统对于评估肺癌的预后及确定治疗策略至关重要[10]。肺癌的分期系统大约每10年更新一次,目前最新版的肺癌分期是UICC及AJCC于2018年1月颁布的第8版分期系统[1-4],而制定该版分期系统所采用的数据库中仅有不到1%的临床资料来自中国,因此,需要采用中国患者的资料去验证该版分期是否适用于我国肺癌患者。第8版肺癌分期存在的另一个问题是其所采用的数据标准不统一。在制定N分期时所采用的38 910例有临床分期数据的患者资料中,有23 012例患者资料来源于日本(占59.1%);而在31 426例有病理分期数据的患者资料中,23 463例患者的资料来源于日本,其比例高达74.7%。但日本采用的是“Naruke-Japanese”淋巴结图谱,而世界其他地区则使用的是美国胸科协会(MDATS)的“Mountain-Dresler”淋巴结图谱,这两种图谱对隆突下淋巴结归属的分站是不同的:“Naruke-Japanese”淋巴结图谱将隆突下淋巴结定义为第10站淋巴结,属于N1组淋巴结;而“Mountain-Dresler”图谱则把隆突下淋巴结定义为第7站,属于N2组。这种淋巴结分站上的差异将影响整体的统计结果,但是在收集数据的时候却未修正这个差异[7],因此第8版分期系统需要更多外部数据的验证,而本研究的数据均不包含在第8版分期所使用的数据库里,可起到外部验证的作用。
第8版UICC的TNM分期对第7版分期中的原发肿瘤(T)及转移(M)这两个因素都进行了较大幅度的修改,却唯独对淋巴结(N)这个因素没有改动[5],使肺癌成为唯一一种无论累及淋巴结的数量如何,淋巴结转移均根据累及淋巴结的位置进行分期的肿瘤。而在其他器官肿瘤中,淋巴结分期或是根据累及淋巴结的位置或数量来确定(如胃肠道肿瘤、乳癌及肾癌),或是根据受累淋巴结的数量及位置结合起来确定(如头颈部肿瘤);此外,虽然同属于胸腔内恶性肿瘤,但食管癌的淋巴结分期仅基于受累的淋巴结数目确定的(N0,无淋巴结转移;N1,1或2个淋巴结转移;N2,3至6个淋巴结转移;N3,7个或更多区域淋巴结转移)。由于很难在手术前确定转移淋巴结的具体个数,例如,应用无创检查手段,即使不考虑费用因素,采用PET-CT进行检查也很难对转移淋巴结个数进行精确计数;而有创检查中也只有用纵隔镜对各组淋巴结进行彻底清扫才能达到淋巴结精确计数的目的[11-12]。因此对于临床分期来讲,现行的肺癌淋巴结分期比基于受累淋巴结数量的分期方法更简单实用。然而,仅仅基于淋巴结转移位置的分期方式的最大弊端在于无法反映出区域淋巴结的肿瘤负荷,举例来说,只有一个第7组淋巴结中某一个淋巴结受累的病例,和第2、3、4、7、9、10、11、12多组淋巴结广泛受累的病例都属于N2期。有研究者比较了淋巴结转移位置及淋巴结转移数目这两种分类方法,得出的结论是淋巴结转移数目是比淋巴结转移位置更重要的预后决定因素[13-16]。从笔者的临床经验看,这两者的治疗方法及预后的确相差很远。因此,笔者认为,对于术后病理分期可以根据累及淋巴结的位置及数量来联合确定,但对于临床分期,仍然沿用单纯依靠淋巴结转移位置的方法可以在保证基本准确的基础上大大提高临床工作效率。
大量研究表明,第7版TNM分期中的N分期标准能够很好地将不同分期患者的预后做出明显区分,可以很好地指导临床实践,故UICC第8版TNM分期依然沿用了第7版TNM分期中的N分期标准。本研究结果也表明,根据当前的N分期,各组患者的5年生存率之间差异有统计学意义。N0、N1、N2和N3期患者的5年生存率分别为75.8%、60.5%、33.3%、4.2%,每相邻的两分期间的生存率差异有统计学意义(P<0.05)。如前所述,现行的N分期仅仅是根据累及淋巴结的位置进行分期,无法精确地反映出区域淋巴结的肿瘤负荷。而UICC建议修改方案则是一种根据累及淋巴结的位置及数量来联合确定分期的方法,如果按照该建议修改方案对本研究中的数据进一步分期,本组患者的5年生存率及生存曲线除N1b和N2a1这两个亚组以外,均随着N分期的升高而降低;除N1b和N2a1这两个亚组间以外,每相邻的两个N分期亚组间的差异均有统计学意义(P<0.05)。有研究表明,单个淋巴结站有N2转移的患者(N2a)的生存率与在多站有N1转移的患者(N1b)相似,而存在跳跃性转移的N2期患者(N2+,N1-)的预后较无跳跃性转移的N2期患者(N2+,N1+)要好[17-21],本研究结果也证实了这一观点。因此,笔者建议将N1b和N2a1两个亚组合并,新的术后N分期分为以下6个亚组:N0、N1a、N1b+N2a1、N2a2、N2b及N3。
有研究证实,手术中淋巴结清扫不完全会严重影响淋巴结分期的准确性[22],因此,为了下一版淋巴结分期所依据的临床资料能够更加准确,笔者建议各个医学中心所提交的淋巴结病理数据应严格按照TNM分期提出的淋巴结采集标准,即手术中至少需要去除6个淋巴结,其中至少包括3个N1站淋巴结及3个N2站淋巴结[23]。
本研究结果表明,UICC第8版肺癌TNM分期系统中的N分期及N分期的建议修改方案对中国肺癌患者均有良好的预测作用,而N分期的建议修改方案能够更准确地反映出各亚组淋巴结的肿瘤负荷,因此,可将建议修改方案中N1b及N2a1两个亚组合并,分为以下6个亚组:N0、N1a、N1b+N2a1、N2a2、N2b及N3,以此作为下一版TNM分期中的N分期方案。
