2012—2017 年山西省围生儿出生缺陷监测结果和流行病学分析
2020-04-14张志力胡先明范惠霞章娟李玉凤宋志娇李汝德
张志力,胡先明,范惠霞,章娟,李玉凤,宋志娇,李汝德
出生缺陷(birth defects,BD)即先天异常(congenital anomalies,CA),指婴儿出生前发生的身体结构、功能或代谢异常,是导致婴幼儿死亡或致残的主要原因,严重影响出生人口的质量,给家庭和社会带来沉重的负担。目前,出生缺陷已成为影响人口素质和群体健康水平的主要公共卫生问题之一[1]。我国是出生缺陷的高发国家,全国监测数据显示,我国每年新增出生缺陷儿约90 万例,围生儿出生缺陷发生率呈明显上升态势,由2000 年的109.79/万上升至2017 年的165.80/万[2-3]。山西省作为出生缺陷的高发地区,1988—1992 年国家“七五”攻关课题“中国出生缺陷监测”数据显示,山西省出生缺陷发生率为189.96/万[4],严重影响山西省出生人口质量。因此,本研究对山西省2012—2017 年围生儿出生缺陷监测资料进行分析,了解近6 年山西省围生儿的出生缺陷发生情况、变化趋势及分布特征,寻找可能的相关因素,为制定针对性的干预措施提供依据。
1 资料与方法
1.1 数据来源 根据《中国出生缺陷防治报告》,采用以医院为基础的监测方案收集资料[5]。按照山西省出生人口数、地理位置及经济发展状况采取分层随机抽样方法,在全省11个地市分别抽取省级医院、地市级医院、非贫困县(区)级医院及贫困县(区)级医院,共37 所医院作为监测点,以2011 年10 月—2017 年9 月在所有监测医院住院分娩的妊娠满28 周至产后7 d 的围生儿(包括活产儿、死胎、死产儿及7 d 内死亡的新生儿)作为监测对象。
1.2 监测方法 采用全国统一的“出生缺陷儿登记卡”和“围生儿数季报表”收集数据[6],由经过培训的专业技术人员确认后,对每例出生缺陷儿按要求填报统一的“出生缺陷儿登记卡”。“围生儿数季报表”由经过专业培训的监测人员负责统计并填写,监测内容主要包括母亲的社会人口学特征、缺陷儿出生情况、缺陷的诊断与转归情况等。出生缺陷的诊断及分类按照全国统一标准,所有表卡均按要求上报。监测年度按“3+1”模式(为保证数据的实效性,将当年前3 季度的数据加上前一年第4 季度的数据作为该年的年度数据)进行统计。
1.3 质量控制 为保证监测数据的真实准确,采取三级质量控制制度。各监测医院的表卡填写者要进行反复检查核对,发生漏报进行补报;每季度由县(区)、市级妇幼保健机构审核各监测医院的报表和卡片,及时发现问题并更正;确认无误后上报省妇幼保健院。省妇幼保健院每年抽取1/4~1/3 的监测医院进行省级质量检查。对各监测医院的监测流程、数据漏报、表卡填写等内容进行抽样控制。对个别漏报偏高的医院进行现场培训。出生数漏报率低于1%,监测报表的主要监测项目错误率低于1%,畸形漏报率低于1%。
1.4 统计学方法 利用Excel 2016 建立数据库,采用SPSS 22.0统计软件进行统计分析。以每万名围生儿中的出生缺陷发生例数来计算出生缺陷发生率,率的比较采用χ2检验,同时进行趋势χ2检验。以P<0.05 为差异有统计学意义,5 组计数资料组间两两比较调整检验水准为0.005。采用定基比和环比对出生缺陷发生趋势进行分析,定基比=报告期出生缺陷发生率/2012 年出生缺陷发生率×100.0%,环比=(报告期出生缺陷发生率-前一年出生缺陷发生率)/前一年出生缺陷发生率×100.0%[7]。
2 结果
2.1 2012—2017年山西省出生缺陷发生情况 2011年10月—2017 年9 月,共监测围生儿455 374 例,发现出生缺陷儿6 316 例。围生儿出生缺陷平均发生率为138.70/万,6 年出生缺陷发生率波动在114.38/万~168.49/万。不同年份间围生儿出生缺陷发生率比较,差异有统计学意义(χ2=138.52,P<0.001 )。经趋势性检验,各年份间的发生率呈上升趋势(χ2
趋势=97.68,P<0.001)。从定基比和环比的变化中也可看出,出生缺陷发生率呈波动上升,其中2015 年出生缺陷发生率最高,较2014 年增长33.08%,较2012 年增长43.81%(见表1)。
2.2 出生缺陷发生率人群分布特征
2.2.1 性别分布 监测的455 374 例围生儿中,男237 824例,出生缺陷3 557 例,出生缺陷平均发生率为149.56/万;女217 496 例,出生缺陷2 711 例,出生缺陷平均发生率为124.65/万。从总体出生缺陷发生情况看,男性的出生缺陷发生率明显高于女性,差异有统计学意义(χ2=51.96,P<0.001)。男性(=49.40,P<0.001)与女性(=52.63,P<0.001)出生缺陷发生率均呈上升趋势。男女性别比为1.09(见表1)。
2.2.2 城乡分布 455 374 例围生儿母亲中,城镇户籍227 028 例,发生出生缺陷3 237 例,出生缺陷平均发生率142.58/万;农村户籍228 346 例,发生出生缺陷3 079 例,出生缺陷平均发生率134.84/万。城镇的出生缺陷发生率高于农村,差异有统计学意义(χ2=51.96,P<0.001)。城镇(=21.77,P<0.001)与农村(χ2趋势=82.39,P<0.001)出生缺陷发生率均呈上升趋势(见表2)。
2.2.3 产妇年龄分布 不同年龄组出生缺陷发生率比较,差 异 有 统 计 学 意 义(χ2=41.12,P<0.001)。35~岁为172.65/万,高于20~、25~、30~岁产妇(χ2值分别为24.32、39.14、28.02,P<0.001,见表3)。
2.3 主要出生缺陷的发生率及顺位 2012—2017 年山西省出生缺陷发生率前5 位病种依次为先天性心脏病(37.31/万)、多指(趾)(19.39/万)、总唇裂(14.05/万)、神经管畸形(7.71/万)及外耳其他畸形(7.01/万),占全部缺陷构成的56.98%(3 892/6 831)。其中,先天性心脏病占24.87%(1 699/6 831), 多 指( 趾) 占12.93%(883/6 831),总 唇 裂 占9.37%(640/6 831), 神 经 管 畸 形 占5.14%(351/6 831),外耳其他畸形占4.67%(319/6 831,见表4)。
2012 年出生缺陷发生率前5 位病种分别为总唇裂、多指(趾)、先天性心脏病、神经管畸形、先天性脑积水。此后前5 位出生缺陷的类型及顺位发生了变化。先天性心脏病的发生率由2012 年的13.23/万上升至2017 年的58.27/万,差异有统计学意义(χ2=404.54,P<0.001)。总唇裂(χ2=30.14,P<0.001)、神经管畸形(χ2=27.24,P<0.001)、先天性脑积水(χ2=20.17,P=0.001)的发生率分别由2012 年的19.24/ 万、10.02/ 万、8.82/ 万 下 降 至2017 年 的10.22/ 万、4.62/万、4.62/万,差异有统计学意义。多指(趾)(χ2=9.55,P=0.089)和外耳其他畸形(χ2=5.25,P=0.386)的发生率在此6 年内无明显改变。2013—2017 年,山西省前5 位出生缺陷类型保持一致。2012—2013 年,先天性心脏病为第3 位,从2014 年开始,其发生率一直高居首位。先天性脑积水从2013 年起退出前5 位,外耳其他畸形2012 年为第6 位,从2013 年起进入前5 位,2017 年位居第4 位(见表4)。
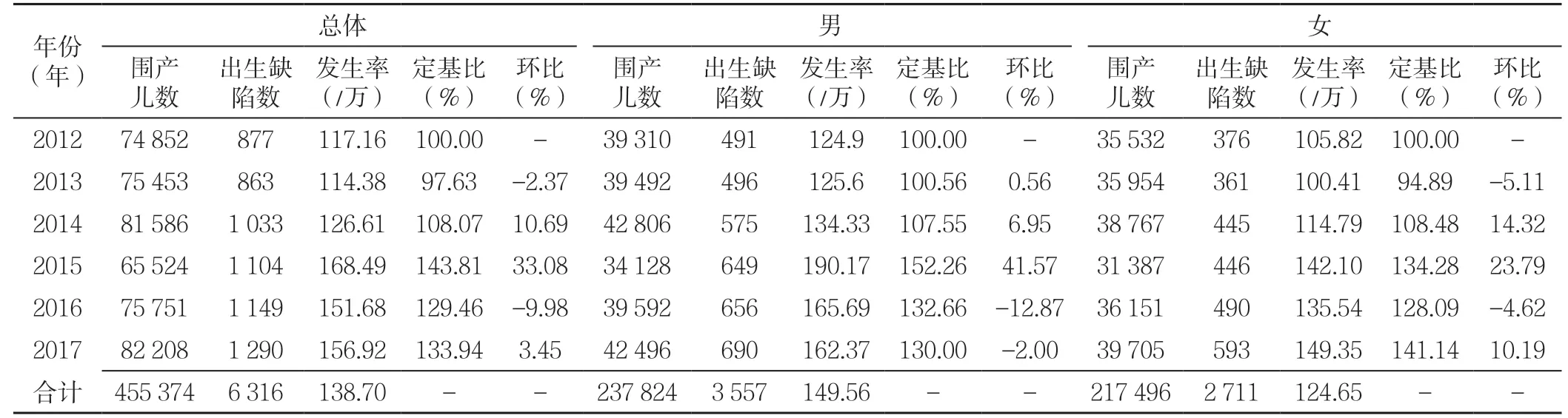
表1 2012—2017 年山西省围生儿出生缺陷发生情况Table 1 Birth defects in perinatal infants in Shanxi Province,2012—2017
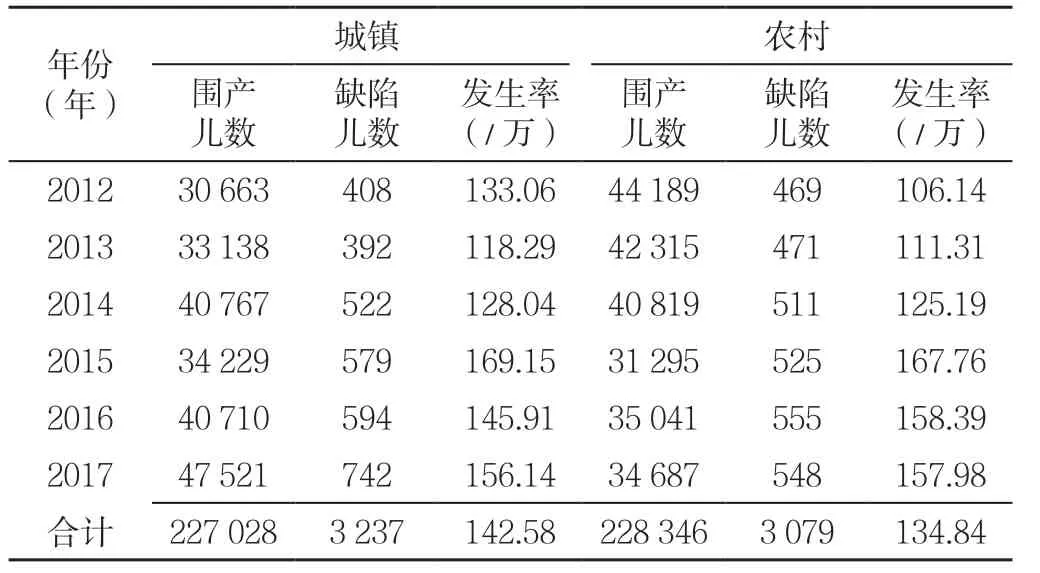
表2 2012—2017 年山西省出生缺陷儿城乡分布特征Table 2 Urban-rural distribution of birth defects in Shanxi Province,2012—2017
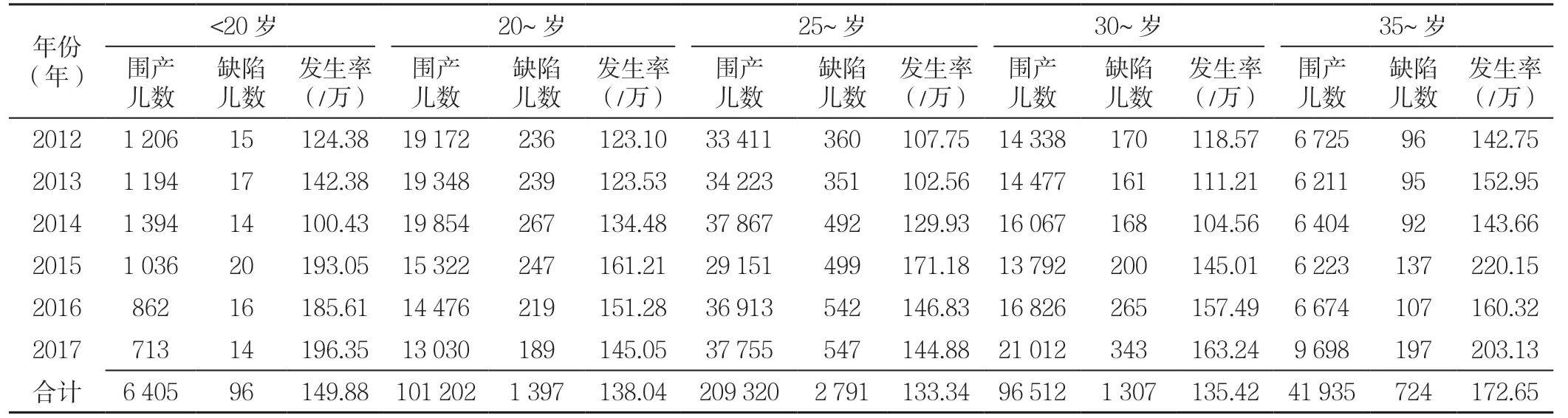
表3 2012—2017 年山西省出生缺陷儿孕母年龄分布特征Table 3 Maternal age distribution of perinatal infants with birth detects in Shanxi Province,2012—2017
先天性心脏病(χ2=7.87,P=0.005)、多指(趾)(χ2=21.32,P<0.001)、总唇裂(χ2=17.43,P<0.001)、并指(趾)(χ2=8.15,P=0.004)、小耳(包括无耳)(χ2=7.43,P=0.006)、尿道下裂(χ2=127.16,P<0.001)、直肠肛门闭锁或狭窄(χ2=19.22,P<0.001)的发生率均为男性高于女性,差异有统计学意义。腭裂的发生率为女性高于男性,差异有统计学意义(χ2=4.52,P=0.033,见表5)。
总唇裂(χ2=24.12,P<0.001)、神经管畸形(χ2=76.67,P<0.001)、先天性脑积水(χ2=14.42,P<0.001)、腹裂(χ2=12.61,P<0.001)的发生率均为城市低于农村,外耳其他畸形(χ2=16.23,P<0.001)、小耳(包括无耳)(χ2=4.51,P=0.034)、尿道下裂(χ2=4.98,P=0.026)的发生率均为城市高于农村(见表5)。
2.4 出生缺陷儿的诊断和转归情况 山西省6 316 例出生缺陷儿中,产前诊断1 884 例(29.83%),产后诊断4 432 例(70.17%)。诊断依据中,临床诊断2 981 例(47.20%),超声诊断2 114 例(33.47%)。超声诊断有逐年增加的趋势(χ2趋势=92.91,P<0.001)。活产率为82.79%(5 229 例),死胎率为13.41%(847 例),死产率为1.66%(105 例),7 d 内死亡率为2.14%(135 例,见表6)。
3 讨论
3.1 出生缺陷发生水平及顺位情况 山西省2012—2017 年围生儿出生缺陷平均发生率为138.70/万,低于1996—2002 年山西省出生缺陷的发生率[8],且低于全国平均水平[9]。高于同期甘肃省[10]的发生率。2012—2017 年围生儿出生缺陷发生率呈上升趋势。究其原因可能有:(1)1997 年起山西省“削峰工程”的实施,出生缺陷监测工作越来越规范,监测手段逐步提高,使出生缺陷的检出率有所提高,漏报明显减少,统计发生率逐渐接近本省真实水平。(2)日益严重的环境污染[11],如大气污染、水污染,对胎儿的生长发育产生不利影响。(3)年轻人不规律的生活方式和饮食结构,以及电脑、手机等电子产品的普及也是近年来出生缺陷发生率增高的原因之一。
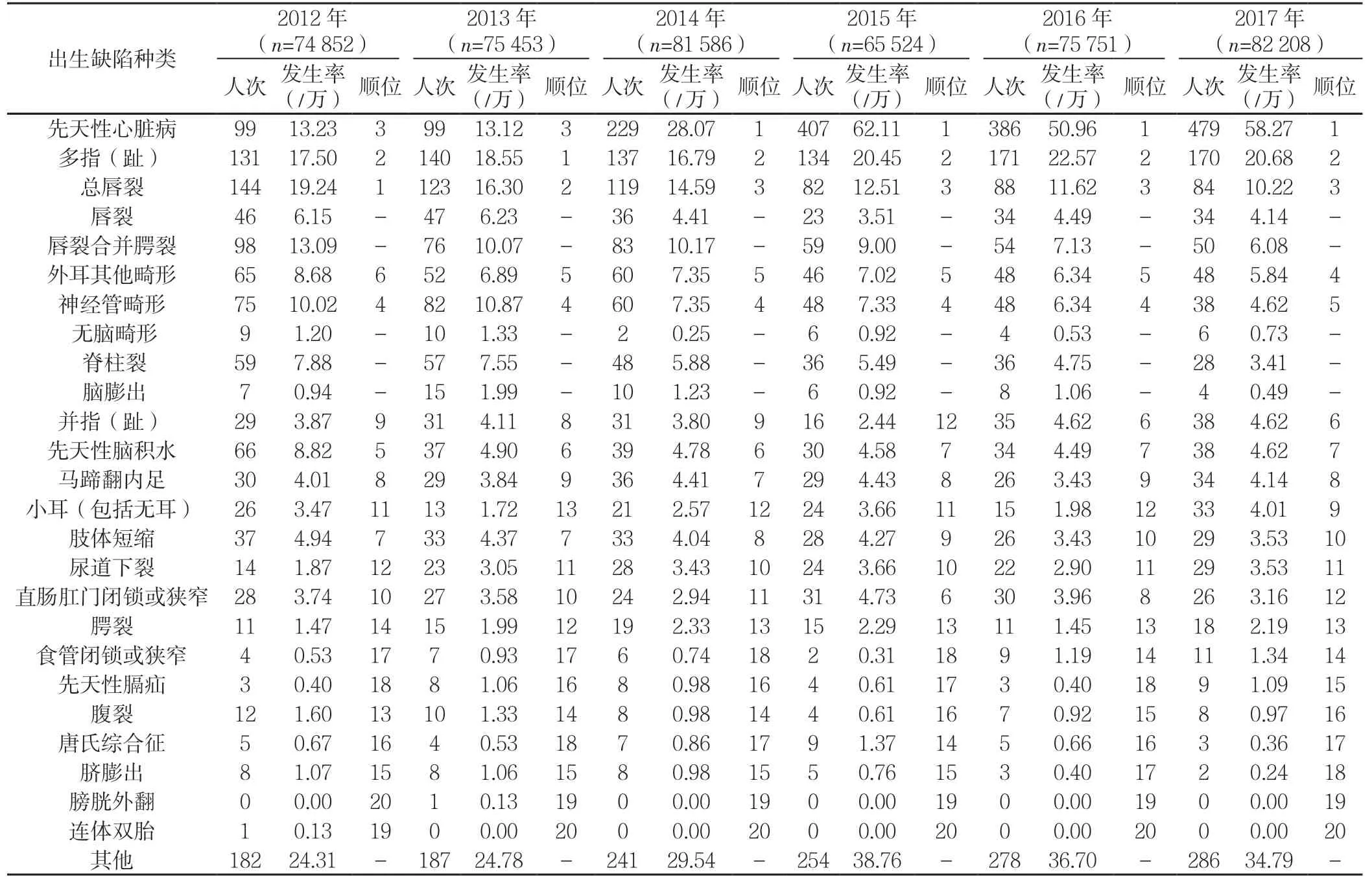
表4 2012—2017 年山西省围生儿出生缺陷种类及顺位Table 4 Types and incidence rank in descending order of perinatal birth defects in Shanxi Province,2012—2017
自2013 年起,山西省出生缺陷中,先天性心脏病、多指(趾)、总唇裂、外耳其他畸形、神经管畸形一直占据前5 位。前3位与全国监测结果一致[12],均为先天性心脏病、多指(趾)、总唇裂。
先天性心脏病一直居山西省围生儿出生缺陷类型顺位的首位,且发生率逐年上升,这与全国乃至全球的情况一致。目前研究显示,先天性心脏病是多基因易患疾病,病因不明,可能与遗传因素、社会因素、环境因素等有关。随着产前诊断和产后超声筛查的普及,大大增加了先天性心脏病的检出率,以前难以发现的先天性心脏病得以诊断[13],这是近年来先天性心脏病发生率逐年升高的原因之一。
从数值上看,2014 年之后先天性心脏病的发生率明显增高。可能是由于从2014 年起,按照医院监测要求,在先天性心脏病的监测中加入了对卵圆孔未闭合先天性心脏病的监测。卵圆孔未闭合是目前最为常见的先天性心脏病。本研究显示,围生期内卵圆孔未闭合先天性心脏病例数占先天性心脏病的74.23%。除去卵圆孔未闭合先天性心脏病后,先天性心脏病的发生率明显降低,2014 年起发生率分别为17.28/万、18.16/万、23.89/万、25.91/万。另外,受数据监测期限的限制,会有部分卵圆孔在监测期内未闭合而在产后7 d 后闭合的情况。有研究显示,在孕前和孕早期减少病毒、放射性等有害物质的接触,孕期在医生指导下合理用药,妊娠期补充叶酸和多种维生素等可减少该病发生[14]。同时,做好产前筛查与诊断,提高医务人员对先天性心脏病产前筛查的认识,加强技术培训,提高产前诊断水平,有助于减少严重先天性心脏病患儿出生[15]。
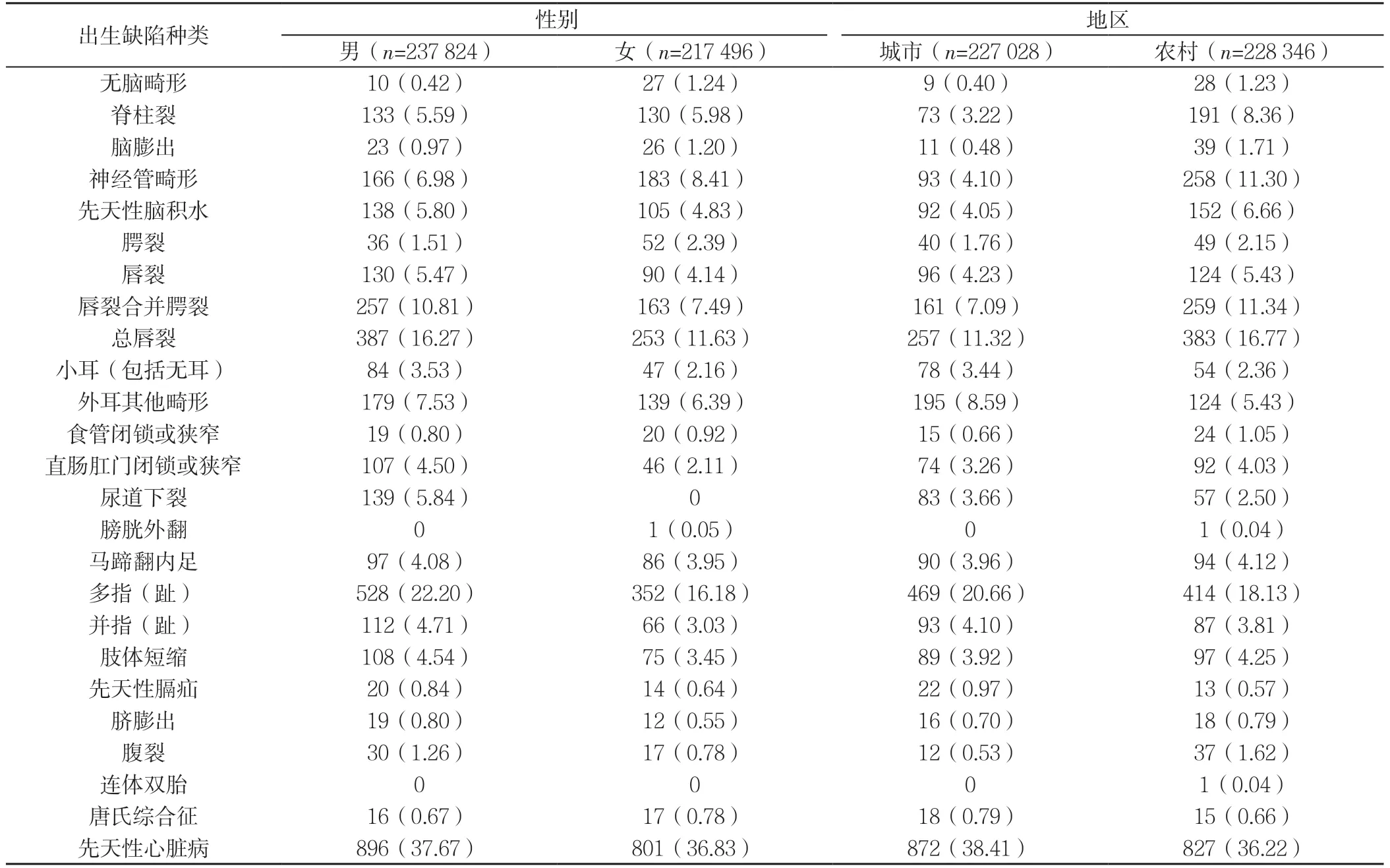
表5 不同性别、地区围生儿出生缺陷发生率〔人次(/万)〕Table 5 Incidence of perinatal birth defects by sex and region
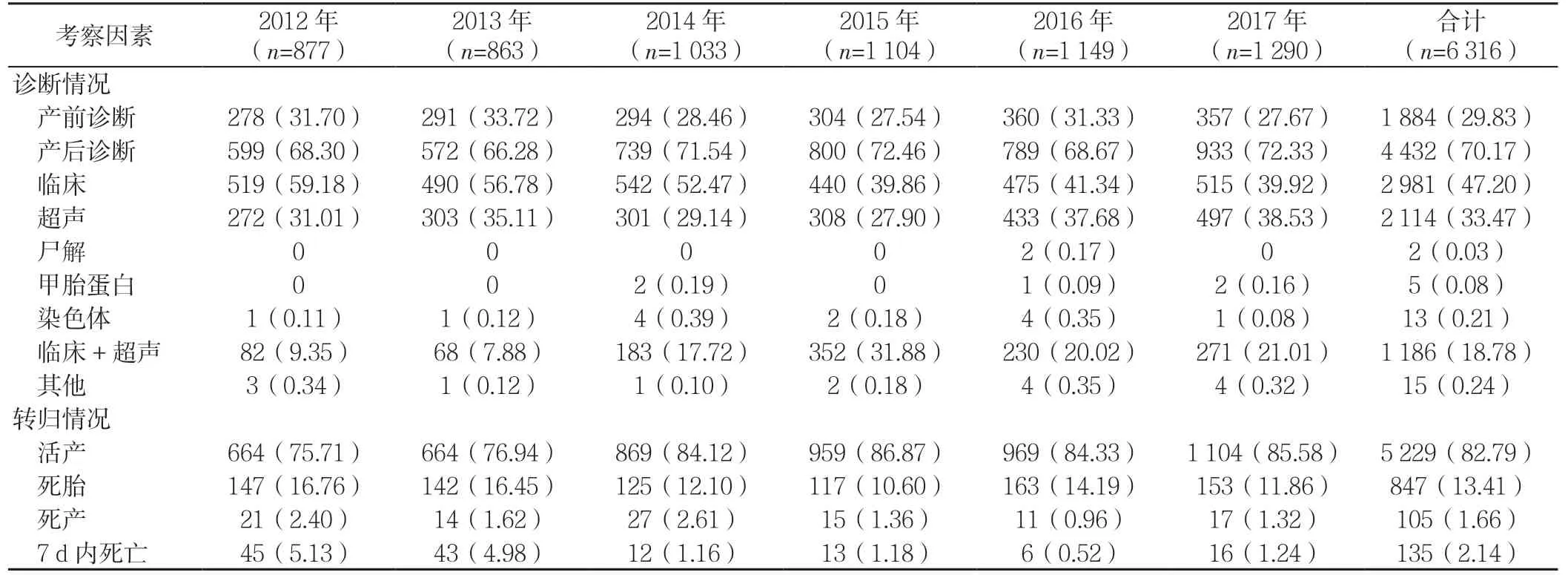
表6 2012—2017 年山西省围产缺陷儿的诊断与转归情况〔n(%)〕Table 6 Diagnosis and outcome of perinatal birth defects in Shanxi Province,2012—2017
山西省原属神经管畸形的高发地区[16],2017 年度山西省围生儿神经管畸形发生率为4.62/万,较前几年下降明显,这与我国出生缺陷监测中心的监测结果一致[17]。研究证实,增补叶酸可减少神经管畸形的发生[18]。“削峰工程”实施初期即推荐备孕妇女服用叶酸,通过一系列活动提高了山西省叶酸服用率和服用依从性。同时,山西省超声筛查水平的提高,也可减少神经管畸形儿的出生[19]。
3.2 出生缺陷发生率人群分布 有研究报道,出生缺陷的发生受多种因素的影响。2012—2017 年山西省男性围生儿出生缺陷发生率明显高于女性,与国内很多地区的监测结果一致[14,20-21]。可能是由于男女性别胚胎遗传学基础不同,男性染色体不具有女性染色体先天的同位基因互补优势,对致畸因素的敏感性大[22]。且部分出生缺陷的发生仅与男性的泌尿生殖系统畸形有关。此外,据珠海市2011—2013 年围生儿出生缺陷调查显示,部分地区存在“重男轻女”思想,部分28 周前确诊轻微畸形的男性胎儿,一些父母会抱着侥幸心理选择继续妊娠,女性胎儿被选择引产,也造成男性的出生缺陷发生率高于女性[11]。山西省是否存在此情况还有待进一步研究。影响出生缺陷的因素是多方面的,需多学科研究和长期观察随访。
城镇围生儿的出生缺陷发生率高于农村,与全国近几年趋势相同[9]。一方面,城镇孕产妇接触环境污染和职业危害因素较多;另一方面,孕妇的精神、心理状态,城镇出生缺陷检测水平及医疗诊断层面的差异一定程度上使城镇围生儿的出生缺陷发生率高于农村。
本研究显示,35~岁年龄组产妇生育的胎儿出生缺陷发生率高于20~、25~、30~岁产妇,<20 岁年龄组产妇生育的胎儿出生缺陷发生率达149.88/万。多项研究发现,孕妇的极端年龄是出生缺陷的危险因素[23-24]。年龄<20 岁的产妇,由于生殖系统未发育成熟,加之刚走上工作岗位,压力较大,生活规律差,缺乏性生殖健康和避孕防护意识,从而导致出生缺陷发生率的增加。年龄>35 岁的产妇,随着年龄增大,卵巢功能衰退导致卵子质量下降。近年来,国家“全面二孩”政策的实施,高龄产妇的比例上升,产妇的平均年龄升高也是造成医院出生缺陷发生率没有明显下降的重要原因之一[25]。这将对围生儿出生缺陷防治工作带来严峻挑战。因此,迫切需要强化助产机构技术和妇幼保健机构服务能力的提升,强化妇幼健康服务,控制出生缺陷,提高出生人口素质。
3.3 围生儿出生缺陷的诊断和转归 本研究显示,山西省出生缺陷儿活产率高,诊断依据一直以临床诊断和B 超诊断为主。从确诊时间看,产前诊断率较低。近几年,山西省为提高产前诊断率已投入大量工作和财力,但产前诊断率依然较低。因此应继续加大研究无创、简单、准确、自动化的诊断方法,提高产前筛查和诊断水平,降低重症缺陷儿的活产率,减轻家庭及社会负担。
综上所述,山西省2012—2017 年围生儿出生缺陷发生率低于全国平均水平,神经管畸形发生率近年有明显下降趋势,先天性心脏病已成为首位高发出生缺陷。因此,应继续推广增补叶酸项目预防神经管缺陷,加强先天性心脏病发病机制和预防策略的研究,降低出生缺陷发生率,提高出生人口素质。同时,应多渠道开展孕期保健宣传,加强孕产妇健康管理,提高产前管理质量,大力推广和实施出生缺陷三级预防措施,注重婚前检查和孕前保健,联合推广产前筛查与诊断,对新生儿进行筛查诊断与治疗,做到早发现、早报告、早治疗,降低出生缺陷发生率。尤其在“全面二孩”政策放开的情况下,做好孕前检查、孕中期筛查、产前筛查与诊断,降低高龄产妇生育胎儿的出生缺陷发生率,为制定山西省出生缺陷预防策略提供科学依据。
作者贡献:张志力负责数据的处理分析、论文撰写;胡先明、范惠霞负责数据的质量控制与审校;章娟负责数据的整理;李玉凤、宋志娇负责数据资料的收集;李汝德负责文章的构思与设计,并对文章整体负责。
本文无利益冲突。
