托烷司琼联合右美托咪啶预防腹腔镜全子宫切除术后恶心呕吐的临床效果
2020-03-27曾伟平胡志强
曾伟平,胡志强
(上海东方医院吉安医院麻醉科,吉安343000)
腹腔镜因其切口小、术后恢复快等多种优势,已经成为现代女性患者行全子宫切除术的首选,然而术后恶心呕吐(PONV) 常常对病人的饮水和进食产生严重影响, 且可导致病人发生反流和误吸, 严重者可导致切口开裂, 还会导致病人发生水、电解质及酸碱平衡紊乱,延长住院时间,加重病人的经济负担, 显著降低病人住院的满意度[1]。王珊娟、Apfel 等[2,3]研究发现全身麻醉后PONV 总发生率20%-30%,Choi DH 等[4]发现腹腔镜全麻手术由于术中牵拉空腔脏器以及机械性刺激腹、盆腔内脏器官,麻醉药物、人工气腹及镇痛药物等因素导致PONV 发生率增加到45%-83%。 为了病人的术后安全和舒适度的提高,在现代医疗条件下,临床麻醉医生积极探索安全有效的防治PONV 的方案势在必行。 本研究旨在观察托烷司琼联合右美托咪啶对腹腔镜全子宫切除PONV 发生率的影响,为PONV 的防治提供临床依据。
1 资料与方法
1.1 一般资料 选取2017 年1 月-2019 年1 月的120 例择期行全麻下腹腔镜全子宫切除术患者,ASA I 或Ⅱ级,年龄35-65 岁,体重35-70kg。 排除标准:对全麻药过敏者;术前口服镇痛、镇静药、止吐药及抗心律失常药者,精神疾病者;严重高血压、肾上腺疾病、二度及其以上房室传导阻滞、不名原因的低血压、肝肾功能明显异常者。 采用随机数字表法分M 组、T 组和M+T 组3 组,每组40 例。术中维持心率、血压等生命体征平稳,在术后观察期内呕吐超过3 次才用其他抗呕吐药。
1.2 麻醉方法 患者入室后常规监护ECG、SPO2和无创血压,开通外周静脉,静脉滴注乳酸钠林格液10ml/kg/h。 由同一麻醉医生实施麻醉: 麻醉方式选择全身麻醉,麻醉诱导方法:舒芬太尼0.4μg/kg,丙泊酚 (得普利麻)2-2.5mg/kg, 苯磺顺阿曲库胺0.2mg/kg, 依次静注。 M 组: 诱导前10mins 泵注0.75μg/kg 右美后,常规麻醉诱导,术中以七氟烷、瑞芬太尼、0.25μg/kg/h 右美维持,按需间断推注肌松药,术毕后接好静脉镇痛泵(100ml 配方:舒芬太尼2μg/kg+右美200μg+生理盐水)持续泵注;T 组:常规麻醉诱导,气管插管后静注托烷2.5mg,术中以七氟烷、瑞芬太尼麻醉维持,按需间断推注肌松药,术毕后接好静脉镇痛泵 (100ml 配方: 舒芬太尼2μg/kg+托烷10mg+生理盐水) 持续泵注;M+T 组:诱导前10mins 泵注0.75μg/kg 右美后,常规麻醉诱导,气管插管后静注托烷司琼2.5mg,术中以七氟烷、瑞芬太尼、0.25μg/kg/h 右美维持,按需间断推注肌松药,术毕后接好静脉镇痛泵(100ml 配方:舒芬太尼2μg/kg+右美100μg+托烷5mg+生理盐水)持续泵注。静脉镇痛泵设置:泵注速度2ml/h,PIA0.5ml/次, 锁定时间15min。 术中常规监测HR、BP、SpO2和PETC02。术毕都不使用肌松拮抗剂,待病人自然苏醒和基本生理反射恢复后拔除气管内导管。
1.3 观察指标 分别记录3 组患者术后4h、8h、12h及24h 的各组PONV 发生情况(见表2)。 PONV 评定按照世界卫生组织(WHO)的拟定术后恶心呕吐指标:I 级,无恶心,干呕;Ⅱ级,轻微恶心或腹部不适,但无呕吐;Ⅲ级,恶心呕吐明显,但无内容物;Ⅳ级,严重呕吐,有胃液等内容物呕出且非药物难以控制。 术后恶心(PN)发生率=II 级率+III 级率;术后呕吐(PV)发生率=Ⅳ级发生率;PV 发生率与PONV 的严重程度成正相关。 术后VAS 评分平均值、术后痛觉过敏、不适感、不满意度、心律失常、心肌缺血等情况, 通过术后24h 询问患者主观感受和其主管医生护师观察心电监护而得来。
1.4 统计分析 采用SPSS23.0 统计软件进行数据分析,计量资料采用(x±s)来表示,组间比较采用方差χ2分析, 组间率的比较采用t 检验, 以P<0.05为差异有统计学意义。
2 结果
3 组患者的性别、年龄、体重及腹腔镜维持时长差异无统计学意义, 而T 组舒芬太尼使用量较M、M+T 组大(P<0.05),见表1。 3 组各时间段PONV发生率相比情况:M+T 组各时间段PONV 发生率明显低于M、T 组(P<0.05);其严重程度较M、T 组轻;其并发症发生率较M、T 组少;M 组与T 组相对比,PONV 各时间段发生率无统计学差异 (P>0.05)。 3 组患者疼痛视觉模拟评分(VAS)比较情况:M+T 组与M 组均低于T 组(P<0.01),M+T 组与M组相比无统计学差异(P>0.05),见表2、3。
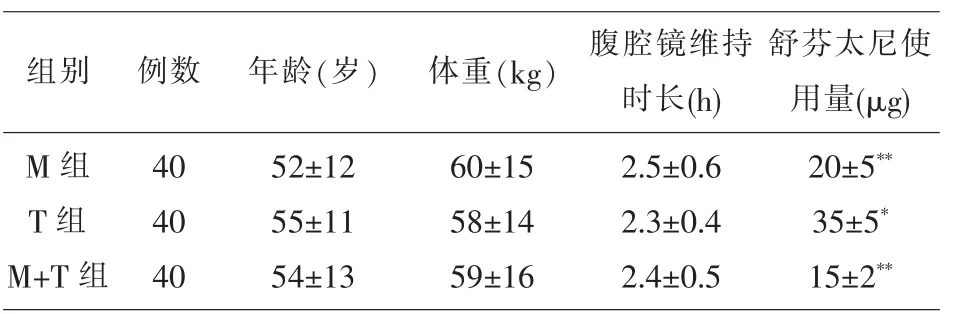
表1 3 组腹腔镜全子宫切除手术患者一般情况比较(x±s)

表2 3 组术后各时间段PONV 发生率比较[例(%)]
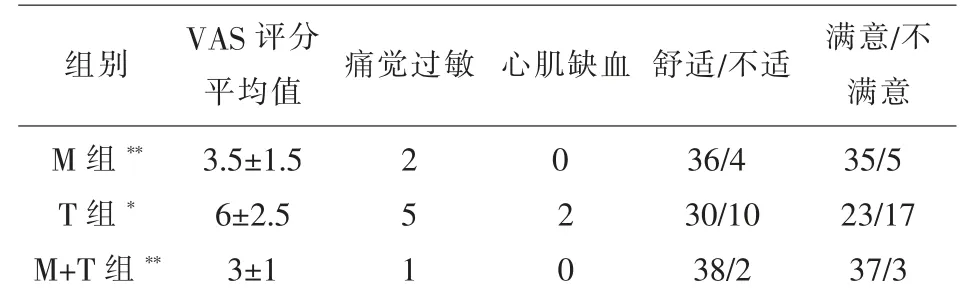
表3 3 组腹腔镜全子宫切除术后并发症发生情况
3 讨论
PONV 是行腹腔镜子宫切除术的病人术后最为常见的并发症之一, 已逐渐受到临床麻醉医生的重视。 PONV 的具体发生机制尚未完全明确,多认为是多种神经递质和受体及神经传导通路共同参与其中, 各种呕吐相关信息经化学感受器触发带、皮层中枢、前庭迷路系统、胃肠迷走神经系统等通路传递到达延髓外侧网状结构的背侧部及迷走神经背侧,其诱发因素来自于病人本身、麻醉和手术整个过程[5,6]。人工二氧化碳气腹是导致腹腔镜手术后PONV 高发的主要因素, 二氧化碳主要通过5-HT3 递质刺激外周感受器和呕吐中枢引起恶心呕吐[7]。 郑俊奕等[8]通过对未预防性给予止吐药的妇科腹腔镜手术病人进行调查发现, 其PONV的发生率为39.3%。 朱玛等[9]发现虽然在术中预防性使用止吐药,腹腔镜子宫切除老年病人的PONV的发生率仍高达31.45%。 托烷司琼是新型的5-HT3 受体拮抗剂, 其能够显著降低PONV 的发生率,其与受体的亲和力强,能高效地竞争结合中枢和外周的5-HT3 受体, 阻断了呕吐反射过程中的神经介质的化学传递, 从而产生双重的抗恶心呕吐作用, 除了大剂量快速静脉注射会至头痛和QT间期延长致心律失常外,副作用少[10]。 右美托咪定是一种优于可乐定的新型高选择性的G 蛋白藕联α2肾上腺素能受体激动剂,具有剂量依赖性镇静、止痛、遗忘、抗焦虑、抑制交感神经、器官保护、抗炎等作用,已经广泛应用于临床,关于右美减少术后恶心呕吐作用近来也有报道, 右美通过与大脑蓝斑和脊髓的α2肾上腺素能受体介导的, 减少去甲肾上腺素释放从而减少恶心呕吐作用; 围手术期右美还可以减少阿片类药物的用量, 从而减少了大量用阿片类药物带来的痛觉过敏、 呼吸抑制等,从而避免引起心率快、缺氧而导致的恶心、呕吐加重,间接减少了患者的不舒适感,提高了患者满意度;右美也可抑制唾液分泌,有止吐作用,并可减弱胃肠蠕动,在一定程度上减小了恶心、呕吐发生[11]。 张鸿、王会文等[12,13]研究发现术后疼痛是PONV 的独立危险因素,术后中重度疼痛较轻度疼痛患者发生PONV 高3.6 倍,原因可能是疼痛诱导呕吐中枢敏感, 使患者受其他刺激引发恶心呕吐易感。 交感神经兴奋可使儿茶酚胺、皮质醇和醛固酮释放增加,导致胃泌素分泌增加,从而使恶心呕吐发生增加, 右美抗交感作用可减少恶心呕吐的发生。 基于腹腔镜子宫切除术对于术后恶心呕吐的影响因素复杂,侯晓丽、饶杰等[14,15]通过临床观察联合运用各类型止吐药于腹腔镜手术中, 结果可在一定程度降低术后恶心呕吐发生率, 与本研究相似。 本研究通过托烷司琼联合右美托咪定,通过托烷司琼强效的术中止吐, 联合右美术前镇静减少围手术期应激、 术中术后镇痛减少围手术期阿片类药物的用量和术后止吐减少术中术后托烷司琼的用量减少因托烷司琼大量快速使用所带来的不良反应。 本研究通过观察整个围术期运用右美托咪定和术中给少量托烷司琼对于防治PONV 的临床效果,从而来寻找一种更为理想的用药方案。结果也证实托烷司琼联合右美托咪定能显著降低PONV 的发生率且并发症少,患者舒适度、满意度高。
综上所述, 托烷司琼联合右美托咪啶能安全有效地降低腹腔镜全子宫切除PONV 的发生率,减轻PONV 严重程度,同时也可减少并发症发生,患者舒适度、满意度高,且避免了传统抗恶心呕吐药不良反应,在临床中值得推广应用。
