多模式镇痛对食管癌术后肺部并发症的影响
2020-03-27魏鹤群
魏鹤群
(南昌大学第二附属医院胸外科,南昌330006)
我国食管癌死亡率已高居恶性肿瘤的第4位。 尽早接受根治性手术切除,仍是食管癌治疗的主要手段。 肺部并发症是食管癌术后最常见的严重并发症,即使在有经验的治疗中心,食管癌术后肺部并发症也达30.0%以上,大部分报道在20.0%左右[1]。 肺部并发症影响患者术后恢复,增加不适感,延长住院时间,增加住院费用,且是导致术后死亡极为重要的因素[2],还会带给患者的心理、精神的严重负面影响。 约50%食管癌患者围手术期死亡与严重肺部并发症有关[3]。 因食管癌根治术创伤较大,患者常因伤口剧烈疼痛而惧怕咳嗽排痰,呼吸运动减少,导致低氧血症,增加肺不张及肺部感染等并发症的发生率[4]。 因此充分有效的镇痛意义重大。 但传统的镇痛方法或使用一种药物不能满足患者镇痛需求,反而增加不良反应[5],因此多模式镇痛对成功处理围术期疼痛至关重要。 本研究旨在观察多模式镇痛在食管癌术后恢复中的作用与影响,现报道如下。
1 资料与方法
1.1 一般资料 选取南昌大学二附院胸外科2018年1 月-2019 年5 月择期手术的食管癌患者116例。 随机分为两组,每组各58 例。 对照组:男36例,女22 例;平均年龄(61.8+1.2)岁;观察组:男37例,女21 例;平均年龄(62.4+1.4)岁两组性别、年龄、病情、手术时间、手术范围比较,差异无统计学意义(P>0.05)。 纳入标准:⑴胃镜检查明确病理诊断,并排除远处转移;⑵年龄18-76 岁;⑶意识清楚,无智力障碍及精神疾患,能进行正常的沟通和交流。排除标准:⑴术前有镇静镇痛药物依赖史;⑵有思维障碍和认知障碍。⑶不配合或者无法理解视觉疼痛评分的患者。 经我院伦理委员会批准,自愿参与并签署知情同意书。
1.2 方法 对照组术前谈话时由麻醉师讲解镇痛的重要性,患者和家属签署同意书,在手术结束时安装经静脉患者自控镇痛(PCIA)泵镇痛对于术后常规留置镇痛泵的患者需加强沟通教育,使其理解镇痛泵的原理,熟悉镇痛泵的操作方法、留置部位、镇痛效果及药量维持时间等信息;在使用过程中需密切监测患者状况,及时观察患者生命体征、意识状态以及有无恶心、呕吐发生;需保持管道通畅,以确保泵的正常运转, 从而保证用药的疗效和安全性。术前行疼痛知识宣教,术后3d 应用视觉模拟评分法[6](VAS)评估患者静息状态和活动状态疼痛各1 次,并在三测单描记疼痛评分。 该评分区间0-10分,0 分为一点都不痛;1 分为安静平卧时不痛,翻身咳嗽时疼痛;2 分为深呼吸时不痛,咳嗽时疼痛;3 分为安静平卧时不痛,咳嗽深呼吸疼痛;4 分为安静平卧有时痛;5 分为安静平卧持续痛;6 分为安静平卧疼痛较重;7 分为疼痛严重, 翻转不安;8 分为持续疼痛难忍, 全身大汗;9 分为疼痛剧烈无法忍受;10 分为生不如死。 1-3 分轻度疼痛,不影响睡眠;4-6 分中度疼痛, 轻度影响睡眠;7-10 分重度疼痛,不能入睡或痛醒。若患者在使用镇痛泵期间,出现重度疼痛,予追加单次给药剂量1 次,效果不佳者给予地佐辛5mg 肌肉注射, 在非使用镇痛泵期间,直接地佐辛5mg 肌肉注射。 医生根据疼痛强度处理疼痛, 护士实施疼痛护理及观察病情,30min 后反馈镇痛效果。
观察组除上述处理外,增加下列措施:⑴健康教育:护理人员对患者及家属进行健康教育,进行有关疼痛知识的培训, 介绍疼痛的危害以及相关镇痛药物, 使其了解疼痛的基本常识及常见镇痛药物的使用, 消除或减轻患者对镇痛药物不良反应的过度担忧以及对阿片类镇痛药物成瘾性的误解, 使其掌握疼痛评估尺对自身疼痛进行正确评分。 ⑵镇痛护理:评估时机是关键。 告知患者在可诱发切口剧痛的活动之前是疼痛评估最佳时机,让患者理解并能主动告知护士其活动计划。 如患者计划输液完毕下床活动,在输液时,能主动告知护士其计划, 由护士对可预见性疼痛行预见性评分,医生根据评分结果予患者预防性给药,实施镇痛。 在药物衔接方面:术前1d 给予丁丙诺啡透皮贴5mg 外贴上臂外侧,使用7d,注意贴敷时局部皮肤清洁干燥,按压30s 以确保完全接触,特别是边缘部位;术后3d 静脉推注帕瑞昔布40mgq12h。
1.3 观察指标 观察两组患者术后24 h、48 h、72 h疼痛评分和肺部并发症发生率。 疼痛评分为患者实际疼痛体验评分, 于患者静止状态和活动状态各测评1 次,每天每例患者取最高分进行统计;肺部并发症发生率以病程记录, 术后CT 结果为准,包括肺不张、肺部感染等。
1.4 统计方法 所有资料均采用SPSS17.0 统计包进行统计分析,计量资料组间比较采用独立样本t检验,计数资料比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组术后VAS 疼痛评分的比较 观察两组患者术后24 h、48 h、72 h 疼痛评分均要明显低于对照组,差异有统计学意义(P<0.05)。 见表1。
2.2 两组术后肺部并发症发生率的比较 见表2。
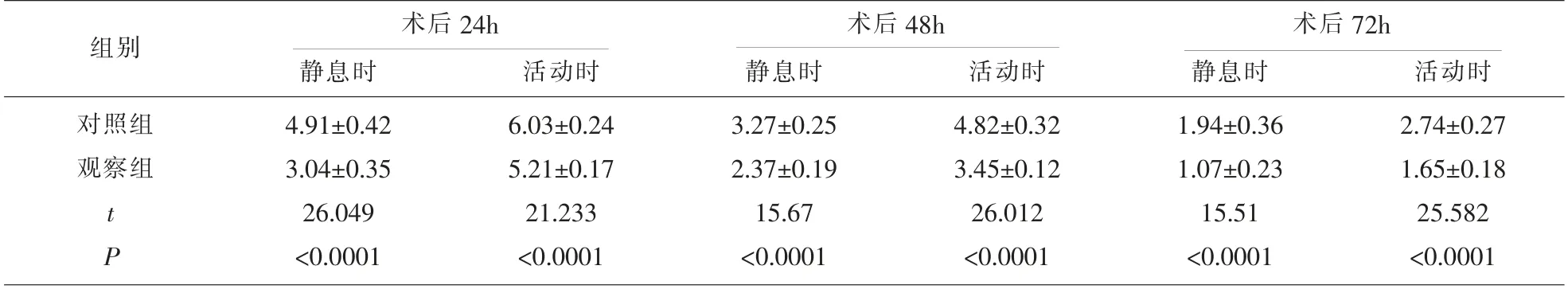
表1 两组术后VAS 疼痛评分的比较
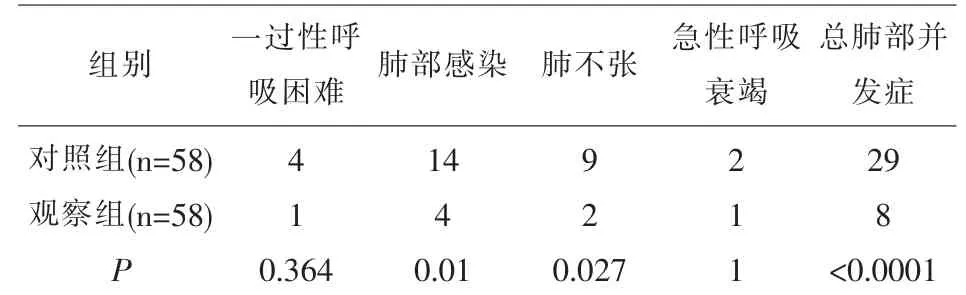
表2 两组术后肺部并发症发生率的比较(n)
3 讨论
开胸手术后的疼痛一般为重度疼痛, 患者难以忍受,并可能导致严重的术后并发症。 手术后充分镇痛可以改善呼吸功能, 使患者能够遵循手术后的物理治疗,预防一些相关并发症,从而有利于患者的康复。 但单一的镇痛药物或方法往往不能达到最佳的疼痛缓解,或增加相关的不良反应。 因此多模式镇痛对成功处理围术期疼痛至关重要,其基本原理是联合不同作用机制的镇痛药物和多种镇痛方法, 阻断疼痛病理生理机制的不同时相和靶位, 减少外周和中枢敏感性充分镇痛并减少单一药物和方法的不足及不良反应从而达到最大的效应/不良反应比值[7]。 丁丙诺啡是半合成的阿片类镇痛药, 其当量剂量镇痛强度是吗啡的75-110 倍。 丁丙诺啡透皮贴剂作为经皮给药的新剂型,具有使用方便、患者依从性高的特点,老年及肾功能不全患者无须调整剂量, 且具有呼吸抑制副反应极低、 成瘾性低等优于其他阿片类药物的特性。 非甾体类消炎药可以减少阿片类药物用量,并减少阿片类药物相关不良反应的发生率如恶心呕吐、镇静和呼吸抑制。 所以采用多模式镇痛可提高镇痛/副作用价值比。
随着疼痛研究的深入, 疼痛的管理团队组成人员已经从以麻醉医师为主体的模式向以护士为主体的模式转变。 护士在评估疼痛、观察疼痛引起病情变化、 镇痛效果及心理护理等方面都起着重要作用。 多模式镇痛是让工作在一线的护士全程主动参与,对患者疼痛进行全面、连续、准确评估,将超前镇痛理念贯穿其中,做好镇痛药物无缝衔接,对患者呼吸功能锻炼进行量化,并全程监督和效果评价。
食管癌术后肺部并发症是指术后发生的有临床表现并对疾病进程产生负面影响的肺部异常病症主要包括一过性呼吸困难、肺部感染、肺不张和急性呼吸衰竭等[7]。 术后早期协助和鼓励患者改变体位,加强咳嗽咳痰,由于咳嗽时会对胸廓、气管等产生一个震颤的作用, 且能排出肺内痰液及陈旧性血块,促使肺复张,而肺复张有利于胸腔积气积液的引流,特别对长期吸烟,肺部有基础疾病的患者,咳嗽咳痰更为重要。 帕瑞昔布钠40mg 静脉注射后,7min 可快速起效,把握咳嗽时机,将诱发疼痛操作集束化, 可增加患者咳嗽的依从性和舒适度,促进康复。
总之, 采用多模式镇痛可明显减轻食管癌患者术后疼痛程度,增强术后活动的积极性,保证有效的咳嗽排痰, 良好的镇痛有利于病人术后恢复,有一定的临床意义。
