探究颅内压监测在高血压脑出血治疗中的临床价值
2020-03-27李成宇
李成宇
(江西省铅山县人民医院外三科,铅山334500)
高血压脑出血是一种常见的脑出血疾病,约占自发性脑出血20%-50%,起病急,进展迅速,致残率和致死率都较高[1-3]。 在高血压脑出血诊疗中,颅内压(intracranial pressure,ICP)增高是导致患者病情加重、恶化甚至死亡的主要原因。 开颅去骨瓣减压术是目前临床上治疗高血压脑出血的常用手段,能有效降低患者颅内压,提高脑组织的顺应性,改善局部血液循环,减轻脑组织及神经损伤,避免病情进一步恶化,减少病死率[4-6]。 文献报道,颅内压持续监测可及时判断病情变化, 利于指导降低颅内压的治疗[7]。 本次研究旨在归纳分析持续颅内压监测对高血压脑出血开颅手术患者治疗及预后的影响。
1 资料与方法
1.1 一般资料 按照纳入标准选取2016 年1 月至2018 年12 月我院收治高血压脑出血64 例患者进行回顾性分析。 纳入标准:⑴有明确高血压病史;⑵经头颅CT 确诊,均有手术指征[8];⑶均在发病后24 h 内手术。 排除标准:⑴合并颅脑外伤;⑵合并颅内动脉瘤;⑶合并脑血管畸形;⑷合并凝血功能障碍;⑸合并肿瘤卒中。将病例分为监测组(32 例)和对照组(32 例)。监测组:女17 例,男15 例;平均年龄59.0 岁; 格拉斯哥昏迷量表(Glasgow coma scale,GCS) 评分14-15 分0 例,13 分2 例,10-12分9 例,6-9 分20 例,3-5 分1 例, 平均GCS 评分8.43±2.24 分;出血量按多田氏公式计算,平均血肿量(50.43±12.62)ml;出血位于基底节区23 例、丘脑6 例、脑叶3 例,破入脑室系统9 例。 对照组:女20 例,男12 例;平均年龄58.34 岁;GCS 评分14-15 分0 例,13 分0 例,10-12 分10 例,6-9 分21例,3-5 分1 例,平均GCS 评分(8.37±1.91)分;平均血肿量(50.10±11.5)ml; 出血位于基底节区20例、丘脑7 例、脑叶5 例,破入脑室系统6 例。 两组患者的一般资料比较无统计学意义(P>0.05),具有可比性。
1.2 方法 两组病例均行开颅血肿清除术+去骨瓣减压术,患者取仰卧位,头偏向健侧,于额顶颞部行大“反问号”形切口,开颅过程中尽量保留神经的分支,保留颞浅动脉,剪开硬脑膜,切开颞中回皮层,清除血肿,见深处活动性出血点电凝止血,确认彻底出血,于硬膜外放置引流管,去除骨瓣后常规关颅。监测组术中将强生Codman 颅内压监测管置入硬脑膜下,持续颅内压监测7-10d。 根据ICP 监测数值将颅内压增高的程度分为4 类:⑴正常,ICP 值为0-14mmHg; ⑵轻度,ICP 值为15-20mmHg; ⑶中度,ICP 值为21-40mmHg;⑷重度,ICP 值>40mmHg,当ICP 值超过20mmHg,并持续5min,及时使用药物降低ICP。 对照组术中没有放置ICP 监测管,术后予以常规血压监测, 若收缩压>160 mmHg 或舒张压>100 mmHg 时进行降压治疗。
1.3 观察指标 比较两组术后ICU 住院时间、甘露醇使用天数及剂量, 术后并发症发生率。 使用Glasgow Outcome Scale (GOS) 进行预后的评价:5分(痊愈良好,患者正常能够正常生活,但有些小的残疾情况);4 分(中度残疾,患者可在他人保护下正常独立生活);3 分(严重残疾,无法正常生活,需要他人从旁照顾);2 分(长时间持续植物状态,伴有睡眠周期与眼部活动);1 分(死亡)。
1.4 统计学方法 计量资料使用t 检验, 计数资料使用卡方检验χ2检验,两种检验均以P<0.05 判定为差异具有统计学意义。 数据分析采用软件SPSS 19.0 进行。
2 结果
2.1 两组患者甘露醇使用比较 见表1。
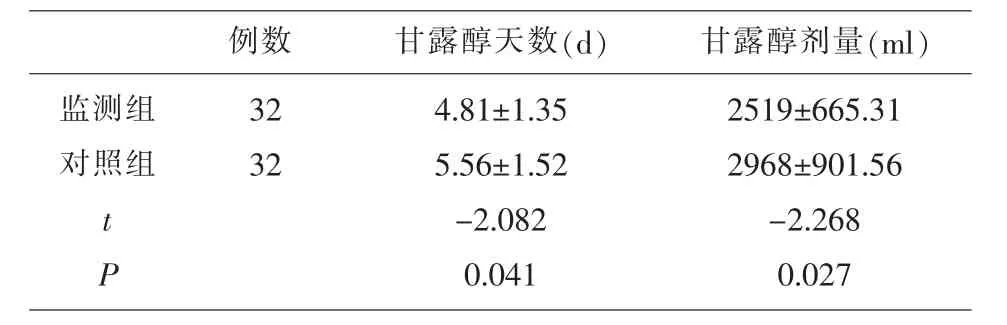
表1 两组患者甘露醇使用天数和剂量比较
2.2 两组患者的并发症比较 两组患者并发症如电解质紊乱、肺部感染、肾功能损害、应激性溃疡发生率之间的差异均无统计学意义(P>0.05),见表2。
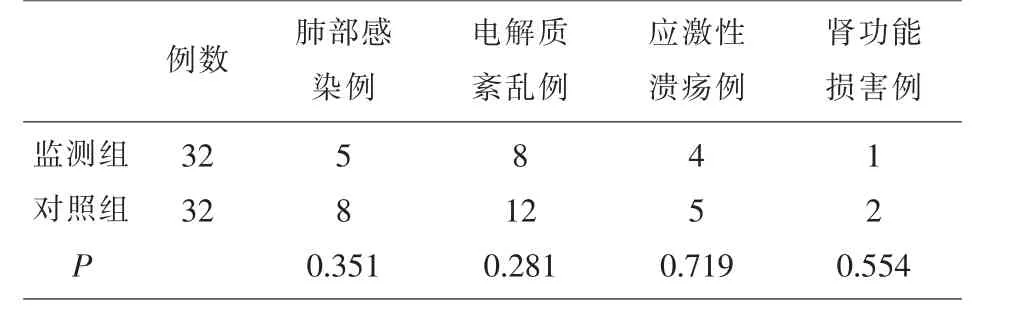
表2 两组患者治疗并发症发生情况比较
2.3 两组患者ICU 住院时间及预后GOS 比较 对照组患者ICU 住院时间明显长于监测组 (P=0.002), 比较随访3 个月后两组患者的预后GOS 分值,监测组患者的总体预后要明显优于对照组(P=0.038),见表3。
3 讨论
在高血压脑出血发生后,血肿迅速对周围正常脑组织挤压,损伤脑组织,产生大量的炎性因子对脑细胞具有毒性作用,导致脑细胞水肿,迅速增加颅内的压力,从而导致最终脑疝的出现。 因而,发病后急诊行开颅血肿清除手术主要目的是清除脑内的血肿,尽早降低颅内压,减少进一步损伤周围的脑细胞,避免患者的病情继续加重甚至出现恶性循环[9,10]。 然而,有研究发现,即使手术完全清除高血压脑出血所致的血肿,术后仍然具有发生颅高压的风险, 据术后风险评价提示大于60%的患者术后出现了二次损害,由此可见,术后ICP 监测对高血压脑出血患者的治疗具有重要的指导意义[11]。
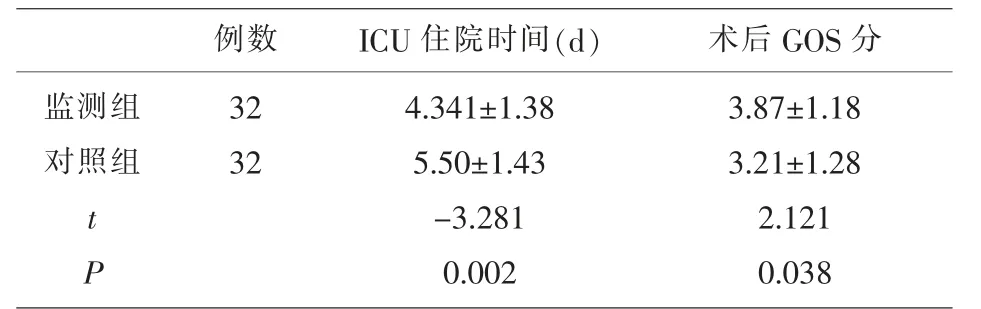
表3 两组患者ICU 住院天数和预后情况比较
虽然ICP 监测已被纳入了颅脑创伤的治疗指南中, 但是目前在高血压脑出血治疗中仍未得到临床医生的广泛使用[12]。临床上颅脑外伤术中常在脑室内或硬膜下放置ICP 监测管来监测患者的ICP,通过持续监测患者术后的ICP 数值动态变化,可及时发现ICP 超过正常范围,便于调整脱水药物和完善头颅CT 检查,从而为再出血、脑水肿等情况的早期诊断和治疗提供可靠依据[13]。当前国内外专家一致认可的脱水药物干预的ICP 阈值为20m mHg[14]。 本研究监测组患者ICP 在超过20mmHg时,及时调整甘露醇。 此外,在ICP 监测下,对于部分患者再出血,可以行保守观察治疗,减少了再次手术带来的损伤。 临床工作中,笔者将ICP 监测用于高血压脑出血的部分患者。 在此研究中,通过随访3 个月,发现ICP 监测组患者的总体预后要明显优于对照组,进一步表明ICP 持续监测能及时发现开颅术后患者ICP 的异常增高, 以便及时调整脱水药物的使用,甚至及时行二次手术,从而改善患者的治疗效果。 然而, 目前ICP 监测管为进口产品,价格比较昂贵,在一定程度上增加了经济负担;而另一方面, 有文献报道ICP 监测可有效减少患者住院时间[15,16]。 这研究发现与对照组比较,ICP 监测可以有效的减少ICU 的住院时间(P<0.05),与文献报道结果一致。
临床上最常使用的脱水药物为甘露醇, 但若其使用不恰当,可能带来多种副作用。 例如在高血压脑出血发病早期使用甘露醇可能引起再出血,另外,甘露醇使用时间过长或过量还可能出现电解质紊乱、肾功能损害等并发症[17,18]。 在这项研究中,监测组使用持续ICP 监测, 可提供实时性ICP 数值,可根据ICP 值调整使用甘露醇,结果显示,监测组甘露醇使用时间和剂量均明显少于对照组(P<0.05),这表明,颅内压的持续监测可以有效调整使用脱水药物。 有研究报道,持续颅内压监护可明显减少肺部感染及应激性溃疡等并发症的发生,利于预后[19,20]。然而,在这研究中,虽然监测组的并发症如肺部感染、应激性溃疡、肾功能不全及电解质紊乱的发生率稍低于对照组, 但两组间的差异无统计学意义(P>0.05),这与文献结果不一致,可能是由于这项研究中病例数相对较少, 今后还需要大样本量的研究。
ICP 监测应用于高血压性脑出血患者术后,可减少脱水药物使用,改善患者的总体预后,但不能明显的减少并发症。
