低温等离子鼓膜造孔治疗慢性分泌性中耳炎的临床观察*
2020-03-27顾凌澜纪洋洋陈晓彩许伟民
顾凌澜 纪洋洋 陈晓彩 许伟民
分泌性中耳炎是临床常见的耳部疾病,其病因复杂,易复发,发病机制尚未完全阐明。多数学者认为鼓室积液是由中耳分泌吸收、排液障碍所导致,自身免疫失调或中耳低毒性感染、咽鼓管阻塞可能影响其发生、发展。现有研究表明分泌性中耳炎的发病与咽鼓管形态、发育功能不良、变态反应、免疫及感染等因素有关[1]。临床上将病程超过8 周者称为慢性分泌性中耳炎,治疗方法以清除中耳积液、改善中耳通气和引流为主,同时应积极针对病因治疗。该研究自2017 年1 月~2018 年6 月期间收治了50 例无鼻部疾病的患者行耳内镜下低温等离子鼓膜打孔术,分单孔组、双孔组,术后随访6 个月,比较两组间的疗效,总体效果满意,具体报告如下。
资料与方法
1 临床资料
手术患者均为成年慢性分泌性中耳炎患者,术前已接受药物保守治疗2 月以上且经过反复鼓膜穿刺(≥2 次)无效。所有患者术前均行鼻内镜检查、鼻窦(水平+冠状位)CT 检查,排除慢性鼻窦炎鼻息肉及鼻咽部疾病的患者;纯音测听排除伴随有感音神经性听力下降的患者。术前耳内镜检查可见鼓膜内陷,呈淡黄色或琥珀色,部分可见液平面;声导抗:鼓室压力图均为B 型;纯音听阈提示传导性聋。所有患者均签署知情同意书和手术志愿书。
50 例分泌性中耳炎患者,随机分为两组,各25例。除去失访的4 例,我们把46 例列入统计及研究范畴,包含单孔组25 例,双孔组21 例。46 例分泌性中耳炎中为43 例、46 耳。其中男23 例、25 耳;女20人、21 耳。年龄35~71 岁,平均55 岁。
2 手术方法
患者均在0°耳内镜行局麻下鼓膜打孔,选用美国ArthroCare 公司的Reflex 45 号等离子刀头,能量级别为4 档。患者取仰卧位,患耳朝上,在消毒后,行患侧外耳道、鼓膜地卡因表面麻醉,用1%利多卡因于外耳道软骨部与骨部交界处6、12 点方向行耳道局部浸润麻醉。麻醉起效后,等离子刀头蘸取生理盐水,以作为电解液获得动能,在耳内镜下行鼓膜等离子打孔治疗。单孔者打孔位置选择在鼓膜后下象限,用等离子刀头在耳内镜下行鼓膜造孔,直径大小在2mm 左右,用直径为2mm 的吸引器头作为孔大小的标准,打孔完成后,吸除鼓室内积液,并予以地塞米松液1ml 注射鼓室。双孔者打孔位置其一同单孔,为鼓膜后象限,另一孔选择在鼓膜前下象限及前上象限交界处,直径大小各为2mm。耳内镜下等离子鼓膜打孔操作方法同单孔。所有患者术后常规口服抗生素治疗3~5 天,术后一周内隔天复诊,之后每周复诊一次,直至穿孔愈合。所有患者随访6 个月。
3 疗效评定标准[2]
治愈:临床症状消失,鼓膜形态恢复正常,声导抗检查示鼓室导抗图A 型,听力恢复正常或语频区气导平均听力提高>15dB HL。好转:临床症状改善,鼓膜稍混浊,活动尚好,声导抗检查示鼓室导抗图恢复至As 型或C 型,听力有所提高或语频区气导纯音听力提高10~15dB HL。无效:临床症状无好转,声导抗检查示鼓室导抗图B 型,1 个月后复查无改善。治愈评定标准为鼓膜打孔愈合后为准,并在术后6 月重新评定。
4 统计学处理
使用SPSS 20.0 软件进行统计学分析,采用卡方检验、秩和检验比较组间差异的统计学意义。
结果
两组研究对象的性别、年龄及鼓室积液的性质无统计学差异(表1)。因两者在鼓膜愈合之前无法检测声导抗,故在每周复诊中检查见鼓膜愈合时予以进行疗效评定。两组的治疗有效率(治愈+好转率)均大于90%,经统计学分析,两组患者治愈率经比较,卡方检验,P<0.05,差异有统计学意义,显示双孔组的治愈率要明显高于单孔组,但有效率无差异(表2)。同时在术后6 月再次评定,对比两者的复发率,经卡方检验,无明显统计学意义(表2)。患者在打孔后一周内隔天复诊,以观察积液清除的天数。检查时患者取坐位,耳内镜检查鼓室内无液平、气泡,并使患耳朝下维持10 分钟,以观察不到积液流出、打孔处干燥为积液清除标准。两组患者均在术后每周复诊,以观察鼓膜愈合的时间。比较两组间的鼓膜造孔留存时间、积液清除时间,进行秩和检验,结果显示两组的鼓膜愈合时间有明显统计学差异,P值<0.001(图1),而积液清除时间差异并不显著,P=0.074(表3)。双孔组及单孔组均只有一例出现中耳感染、流脓,均为外耳道狭窄,操作时擦伤外耳道继发外耳道感染,并导致中耳感染流脓,经积极抗感染治疗后流脓消失,最终鼓膜均愈合,也纳入统计范畴。两组的所有患者均未遗留明显鼓膜瘢痕及永久性穿孔,未出现耳鸣、听力下降等情况,未诱发鼓室粘连。
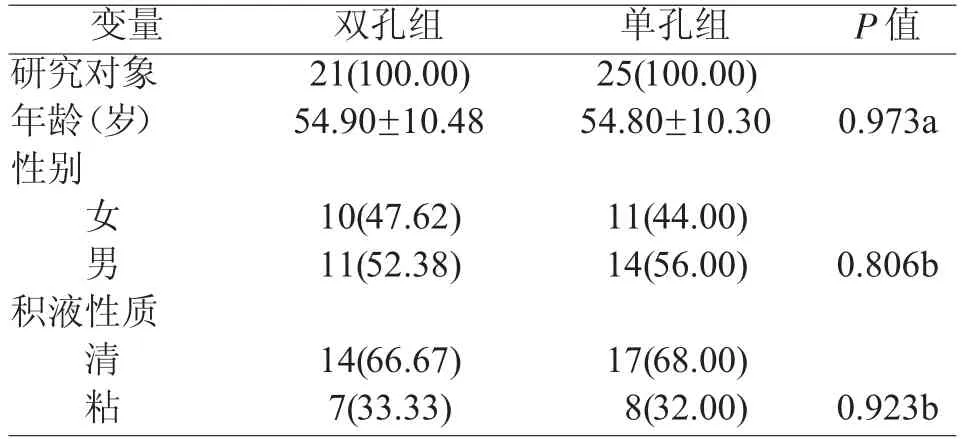
表1 患者基本情况(例,%)

表2 两组鼓膜造孔术后疗效对比:χ2 检验)

表3 两组患者疗效相关性对比:秩和检验
讨论
对慢性分泌性中耳炎既往多采用药物保守治疗、反复鼓膜穿刺、鼓膜切开或置管等方法。鼓膜穿刺抽液方法简单,但容易复发,因为鼓膜穿刺后穿刺点短时间内即血痂愈合,不能有效引流,中耳积液难以尽快消除,症状消失慢,往往要几个疗程治疗方可治愈[3]。而鼓膜切开置管术虽能较长时间引流鼓室积液、改善通气,但也有一些弊端和并发症。如鼓膜明显内陷鼓室变浅者,置管常不成功;异物易引起继发感染;因为管道有一定长度,所以相对孔隙来说管道被堵塞概率更大;置管有脱出或落入鼓室内的可能;置管使鼓膜上皮从穿孔边缘向内生长形成胆脂瘤之危险;置管有导致永久性鼓膜穿孔、鼓膜萎缩、鼓膜硬化等风险[4,5]。MidgIey 等[6]认为鼓室开放3 周已经足够。因此,临床上也常有报道运用激光或微波等高温热效应或低温等离子行鼓膜打孔治疗。而传统的激光、微波手术是利用热效应原理来消融、切割组织,其表面组织的温度高达300℃,过高的温度引起组织烧伤甚至炭化。对于结构精细的中耳,其造成副损伤的危险性较高,易导致鼓膜永久性穿孔的并发症[7,8]。
近年来,有部分医生开始应用低温等离子应用于鼓膜打孔治疗。低温等离子体手术技术是一种新颖的软组织去除方法,在进行精确、快速组织切割的同时对周围组织热损伤小,高效、安全、微创。等离子手术是在较低的温度下(40~70℃)将组织裂解汽化,从而实现对软组织的切割、消融与止血,术中几乎不出血,手术并发症少,而且等离子具有强大的杀菌作用,对组织消融的同时可起到杀菌抗炎作用[9]。其基本工作原理是以生理盐水为介质,在刀头和组织间的电解质形成等离子薄层,使电解液变成低温等离子态,在电极前形成的自由带电粒子获得足够动能,打断分子键,使组织细胞以分子为单位解体成单元素分子和低分子气体(O:、H:、CO:),在低温下使组织凝固、坏死、脱落或直接精确切除[10]。等离子鼓膜打孔术中无出血,打孔处鼓膜经等离子裂解汽化使得穿孔缘平整圆滑,无出血性创面,短时间内不易愈合。鼓室积液直接经鼓膜打孔处流出,解决了中耳腔的阻塞,从而有利于中耳的通气引流和炎症的恢复,而且无异物刺激。由于少量的生理盐水即可起到介质作用获得动能,因此我们在治疗中采取打孔前刀头蘸取生理盐水。经过本研究的经验,总结低温等离子行鼓膜打孔有以下优势:①能准确定位鼓膜打孔位置,并有效控制打孔大小。造孔后利于鼓室内引流,慢性分泌性中耳炎治愈后,鼓膜愈合,不遗留肉眼可见的瘢痕组织。②刀头采用双极结构,电场不会进人体内,提高了手术的安全性,对组织和黏膜的损伤降至最小。同时还可以保持细胞活力,损伤深度<0.1mm,创面无血、水肿、烫伤,疼痛轻。鼓膜及中耳反应轻微,有效防止中耳结构损伤。③避免反复鼓膜穿刺引起的损伤,也避免置管滑落埋入鼓室、脱管、异物反应肉芽增生等鼓膜置管的弊端。④术后不出现感音神经性听力下降、耳鸣、耳痛、继发感染、局部烧灼感等情况。⑤不需住院,减轻患者经济负担,且操作简单、方便、准确、无血、瞬间完成。痛苦小,易于掌握和推广。
该研究发现由于液体表面张力的作用,外加部分患者鼓室内积液粘稠,穿孔易被分泌物及痂皮堵塞,需要每周予以清理保持打孔处通畅。多数报道认为造孔直径2~3mm 左右较为理想,造孔愈合时间可大于2 周,又不易造成永久性穿孔或继发感染[11,12]。该研究以低温等离子行鼓膜造孔治疗慢性分泌性中耳炎,为预防痂皮形成,避免反复的鼓膜穿孔处清理而损伤鼓膜,我们尝试行鼓膜打双孔,两孔直径各为2mm 左右。打孔位置分别于鼓膜紧张部前中部及后下方。两孔距离过近,会过多损伤鼓膜或相连形成一大穿孔,故其一孔选择在鼓膜后下方;另一孔既需使下方造孔处减少表面张力,又需避免损伤鼓室内结构,因此选择在鼓膜前中部。双孔组和单孔组相比较,鼓膜造孔留存时间明显延长,平均为5 周,而单孔组平均为3 周,在两者的治愈率上,双孔组也有明显的优势,双孔的引流效果比单孔好。因为当咽鼓管通道堵塞后,鼓室类似密闭容器。鼓膜单孔状态下,鼓室的分泌物排出过程中会导致鼓室内气压下降,鼓膜外侧大气压阻碍液体外流,液体长时间不流动时,容易结痂并封闭孔道。而双孔状态下,上方的孔道能及时平衡鼓膜内外两侧的气压,因此液体在自身重力作用下能较顺利排出,不易形成结痂,鼓室内相对干燥,所以鼓膜造孔存留时间也较单孔组明显延长,治愈率也有所增加。在感染率、复发率及疼痛量表评分上,两组并无明显差异,打双孔并未增加患者的感染率及复发率,亦不会明显增加患者在打孔时的疼痛感。然而在鼓室积液清除时间上,二者差异不明显。我们考虑可能与患者复诊时间有关,无法精确到天,且由于样本量相对较小的关系,在计算上有一定偏差。在该研究中,共出现2 例中耳感染及流脓者,考虑和患者外耳道狭窄,术中外耳道擦伤导致外耳道感染经打孔迁延至中耳腔,但经过抗感染治疗后鼓膜穿孔均愈合。
通过低温等离子行鼓膜打双孔,既解决了鼓室积液,改善中耳通气引流,减少了打孔后反复对鼓膜的穿孔处清理,同时又避免了反复鼓膜穿刺及鼓膜置管的弊端。慢性分泌性中耳炎是耳鼻咽喉科常见疾病,用低温等离子行鼓膜打孔治疗慢性分泌性中耳炎有明显优势,操作者容易施行,患者也乐于接受,在临床上易于推广。
