视神经管骨折患者术后糖皮质激素治疗效果及安全性分析
2020-03-20何华周峰
何华,周峰
榆林市第一医院眼科1、神经外科2,陕西 榆林 718000
人体视神经管是连接颅-眶的重要通道,主要由蝶骨以及部分筛骨组成,距眶内眦较近,很容易因交通事故、高空坠落及暴力击打等遭受损伤出现视神经管骨折[1]。视神经管骨折是临床上比较常见的一种眼科疾病,可导致患者在短期内出现部分或全部视力丧失,严重情况下甚至可能造成患者终身失明,对患者生命健康及生活造成严重大威胁[2]。视神经管骨折患者出现视力丧失的原因主要与患者受高能量撞击而导致的颅脑外伤有关[3]。目前临床上多采用视神经管减压术对视神经管骨折进行治疗,主要包括鼻内窥镜下视神经管减压术和经颅视神经管减压术,但由于手术操作本身的机械性损伤等原因会引起术后眼部产生一定程度的炎性反应。糖皮质激素是眼部手术后、非感染性眼部炎症及其他眼部疾病的常用治疗药物,具有较好的抗炎、抗过敏和免疫抑制作用,可有效消退术后的眼部炎性反应,促进患者术后的视神经恢复[4-5]。本研究旨在探讨视神经管骨折患者术后应用糖皮质激素治疗的疗效及安全性,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2014年6月至2019年4月收治于榆林市第一医院眼科的68例视神经管骨折患者作为研究对象。纳入标准:①所有患者符合视神经管骨折的诊断标准[6],并经电子计算机断层扫描 (computed tomography,CT) 或磁共振动态成像 (Magnetic Resonance Imaging,MRI) 检查确诊为视神经管骨折;②均为单眼损伤患者;③均行视神经管减压术治疗者;④术中未出现并发症且无眼部手术史者。排除标准:①年龄<18岁者;②合并严重肝肾功能障碍、恶性肿瘤者;③严重角膜失代偿者;④妊娠期及哺乳期妇女;⑤对糖皮质激素药物过敏者。本研究经本院医学伦理委员会批准,所有患者知晓且同意参与本研究。采用随机数表法将患者分为观察组和对照组,每组34例,两组患者的性别、年龄、创伤原因和手术方式等一般资料比较差异均无统计学意义 (P>0.05) ,具有可比性,见表1。
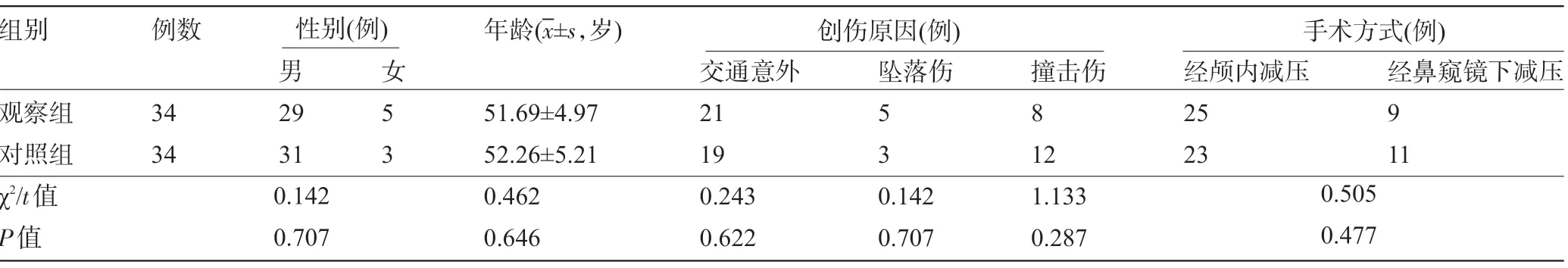
表1 两组患者的基线资料比较
1.2 方法 两组患者均进行视神经管减压手术治疗。 (1) 对照组:术后进行常规的全身抗生素注射、神经营养药剂、能量合剂、高渗剂以及血管扩张剂治疗处理。 (2) 观察组:在对照组基础上联合糖皮质激素药物进行消炎治疗,具体方法为:在术后第一天起使用地塞米松注射液,每次10 mg,加入250 mL 0.9%氯化钠注射液中,静脉滴注,1次/d,治疗3 d;氢化可的松注射液,每次100 mg,加入250 mL 0.9%氯化钠注射液中,静脉滴注,1次/d,治疗3 d;3 d后口服泼尼松片,每次60 mg,1 次/d,清晨顿服,连续治疗4 周。两组患者术后均通过电话和门诊检查进行随访,每周1次,随访至术后4周。所有检查由同一名眼科医师进行。
1.3 观察指标
1.3.1 前房炎症消退情况 分别在术后1 d、3 d、2 周、4 周测量两组患者前房闪辉值,以及观察用药期间的前房浮游细胞阴性时间。其中前房闪辉值使用激光闪辉测量仪进行测量,保证患者在自然瞳孔状态下,并固定在上午8:00 进行术眼房水蛋白浓度测量。前房浮游细胞采用同一裂隙灯生物显微镜观察,保持参数一致,并同一名眼科医师眼科医师在同一时间点进行观察评估。
1.3.2 眼部症状评分 分别于术后1 d、3 d、2 周、4 周时对两组患者的眼部症状 (畏光、眼痒、眼痛、流泪、有异物感等) 及体征 (结膜充血性水肿、虹膜黏连、睫状充血、纤维素样瞳孔膜等) 进行评分。各项症状和体征的评分标准[7]:依据症状或体征的严重程度进行记分,其中未出现无记为0 分;轻度记为1 分;中度记为2分;严重记为3分,极重度记为4分,症状和体征两者得分相加即为综合评分。
1.3.3 眼压 分别在术后1 d、3 d、2 周、4 周采用哥德曼压平式眼压计对两组患者的眼压进行测量,结果取3次测量的平均值。
1.3.4 药物不良反应 观察并统计两组患者治疗期间出现的眼睑刺痒、水肿、结膜充血、青光眼、后囊下白内障以及角膜真菌感染等不良反应情况。
1.4 统计学方法 应用SPSS18.0 软件对数据进行统计分析,计数指标比较采用χ2检验,计量资料符合正态分布,以均数±标准差表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后前房炎症消退情况比较 术后观察组患者的前房浮游细胞阴性时间明显长于对照组,差异有统计学意义 (P<0.05) ;同时两组患者术后3 d、术后2 周和术后4 周的前房闪辉值明显低于术后1 d 的前房闪辉值,差异均有统计学意义 (P<0.05) ,且观察组患者术后3 d、术后2 周和术后4 周的前房闪辉值均明显低于对照组,差异均有统计学意义 (P<0.05) ,见表2。
表2 两组患者术后前房炎症消退情况比较
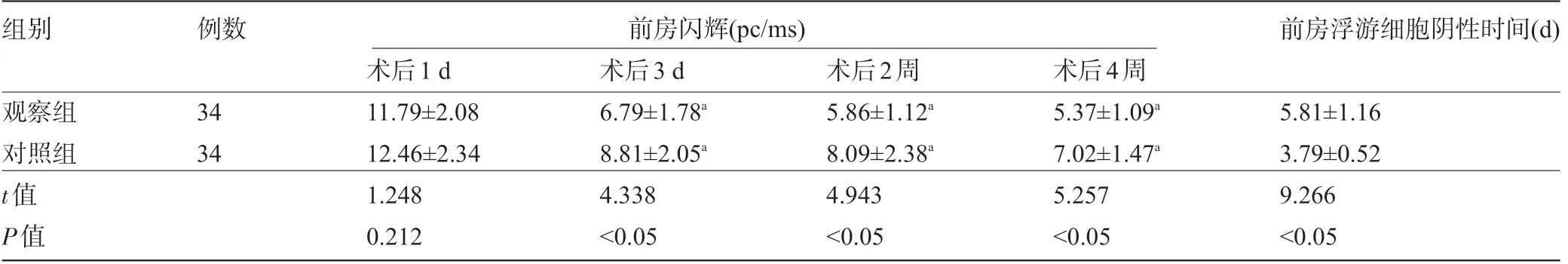
表2 两组患者术后前房炎症消退情况比较
注:与本组术后1 d比较,aP<0.05。
组别例数前房闪辉 (pc/ms) 前房浮游细胞阴性时间 (d) 观察组对照组t值P值34 34术后1 d 11.79±2.08 12.46±2.34 1.248 0.212术后3 d 6.79±1.78a 8.81±2.05a 4.338<0.05术后2周5.86±1.12a 8.09±2.38a 4.943<0.05术后4周5.37±1.09a 7.02±1.47a 5.257<0.05 5.81±1.16 3.79±0.52 9.266<0.05
2.2 两组患者用药后的眼部症状评分比较 两组患者术后3 d、术后2 周和术后4 周的眼部症状综合评分明显低于术后1 d 的综合评分,差异均有统计学意义 (P<0.05) ,且观察组患者术后3 d、术后2周和术后4 周的眼部症状综合评分明显低于对照组,差异均有统计学意义 (P<0.05) ,见表3。
表3 两组患者用药后的眼部症状评分比较 (,分)
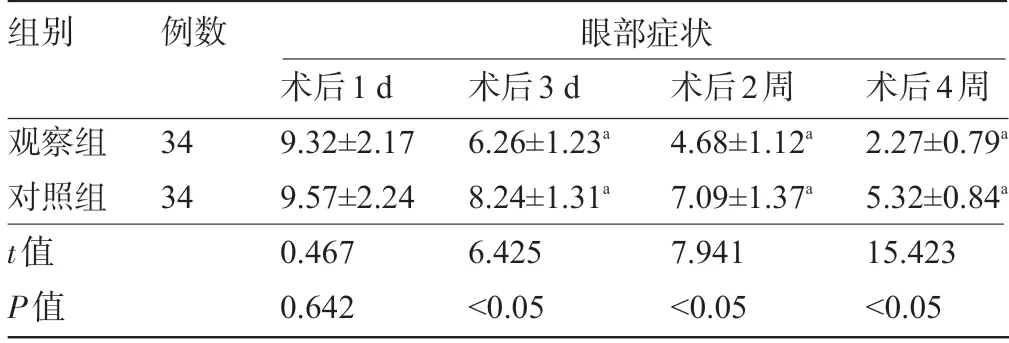
表3 两组患者用药后的眼部症状评分比较 (,分)
注:与本组术后1 d比较,aP<0.05。
组别例数眼部症状术后2周4.68±1.12a 7.09±1.37a 7.941<0.05观察组对照组t值P值34 34术后1 d 9.32±2.17 9.57±2.24 0.467 0.642术后3 d 6.26±1.23a 8.24±1.31a 6.425<0.05术后4周2.27±0.79a 5.32±0.84a 15.423<0.05
2.3 两组患者术后各时间点的眼压比较 两组患者术后3 d、术后2 周和术后4 周的眼压值明显低于术后1 d 的眼压值,差异有统计学意义 (P<0.05) ,且观察组术后4 周的眼压值明显高于对照组,差异有统计学意义 (P<0.05) ,见表4。
表4 两组患者术后各时间点的眼压比较 (,mmHg)
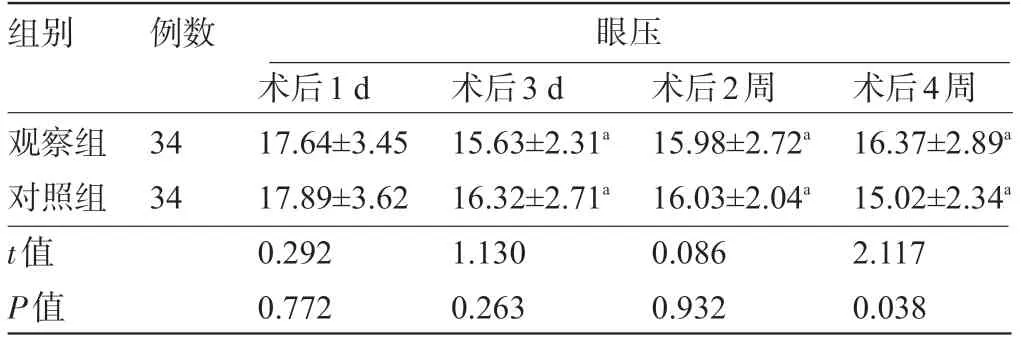
表4 两组患者术后各时间点的眼压比较 (,mmHg)
注:与本组术后1 d比较,aP<0.05;1 mmHg=0.133 kPa。
组别例数眼压术后4周16.37±2.89a 15.02±2.34a 2.117 0.038观察组对照组t值P值34 34术后1 d 17.64±3.45 17.89±3.62 0.292 0.772术后3 d 15.63±2.31a 16.32±2.71a 1.130 0.263术后2周15.98±2.72a 16.03±2.04a 0.086 0.932
2.4 两组患者的不良反应比较 两组患者术后治疗期间的不良反应总发生率比较差异无统计学意义 (P>0.05) ,见表5。
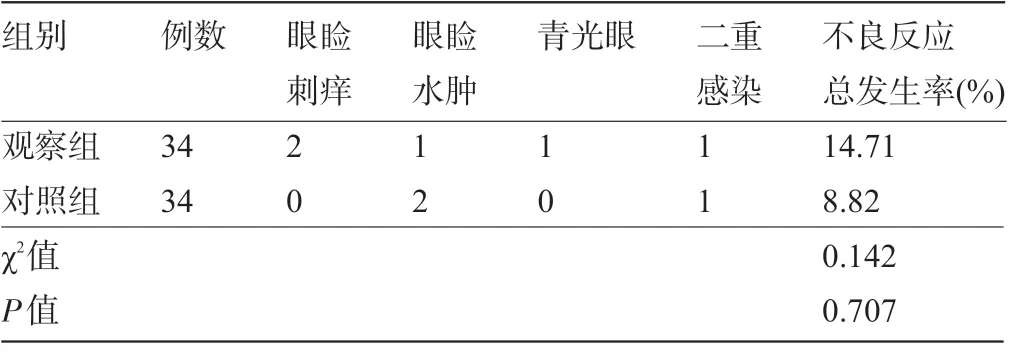
表5 两组患者的不良反应比较 (例)
3 讨论
视神经管骨折是临床上常见的眼科疾病,该病的发生主要由患者颅脑遭受暴力作用而造成。当人体颅脑在遭受高能量的撞击后,暴力可沿颅脑骨骼进行传导,致使视神经急性扭转、挫伤、离断或者发生视神经管局部骨折,从而导致视神经受到冲击,引发眼部短期内视力部分或者全部丧失[8]。视神经管减压术是治疗该病的有效手段,可明显改善视神经管骨折患者全身感染情况并获得较好的手术效果,然而患者术后眼部仍存在一定的炎症反应,严重影响其术后的视力恢复和眼部健康。因此,对视神经管骨折患者手术后采取积极、有效的炎症控制措施具有重要的临床意义。糖皮质激素是视神经管骨折患者经视神经管减压术后的主要抗炎治疗药物,在眼部手术后、非感染性眼部炎症及其他眼部疾病中的应用具有较好的消炎效果,可促进眼部疾病的快速康复,但其存在一定的不良反应,如高眼压、青光眼或二重感染等,因而需要合理进行用药[9-10]。
前房闪辉值和前房浮游细胞阴性时间对于血-房水屏障功能破坏的程度和前方不同程度的炎症具有重要指示作用[11]。本研究结果显示,术后观察组患者的前房浮游细胞阴性时间高于对照组;同时两组患者术后3 d、术后2 周和术后4 周的前房闪辉值和眼部症状综合评分均低于术后1 d的前房闪辉值和眼部症状综合评分,且观察组术后3 d、术后2周和术后4周的前房闪辉值和眼部症状综合评分均明显低于对照组,这说明了手术后采用氢化可的松、泼尼松片等糖皮质激素药物治疗能有效消退患者的眼部炎症反应,并改善眼部症状。由于患者经视神经管减压手术操作会一定程度上刺激眼部色素膜,增加炎症介质,破坏血-房水屏障,进而致使血浆成分通过小梁网流至前房,最终引发眼部前房出现炎症反应[12]。术后使用糖皮质激素治疗能发挥抗氧化和抗自由基的作用并减少自由基的损伤,提高细胞膜稳定性,减少血管活性物质的释放,进而使眼部炎症反应得以减轻,并恢复正常血流[13]。同时由于血供及能量供应正常,使得细胞内外离子浓度维持在正常水平,进一步避免了因细胞内Ca2+浓度升高而引发的一系列炎症反应[14]。并且,由于糖皮质激素有效减轻了患者组织炎症及水肿,使得神经细胞死亡减少,这有助于患者术后视功能的恢复,进而使得患者术后的眼部症状以及体征得以改善。这与史素恩等[15]研究得出白内障术后短期使用糖皮质激素联合非甾体类抗炎药可消退前房炎症并改善患者术后眼部症状的结论较为一致。
有研究表明,糖皮质激素长时间使用会产生一定的角膜毒性作用,可出现激素性高眼压、青光眼等副反应,影响患者的视力康复。本研究结果显示,两组患者术后3 d、2周和4周的眼压值均低于术后1 d的眼压值,且观察组术后4 周的眼压值明显高于对照组。结果表明两组术后的眼压均明显降低,且观察组在术后4 周的眼压值要高于对照组,但眼压值仍在正常范围内,这主要是由于观察组患者使用的糖皮质激素在与糖皮质激素受体结合的同时增加了细胞外基质量,并使活体小梁房水的流出作用降低、房水流出的阻力增加,进而造成眼压升高[16]。使用糖皮质激素药物治疗过程中出现的激素性高眼压与药物的用药量、用药时间以及用药频率有关[17]。本研究中两组患者术后治疗期间的不良反应总发生率比较差异无统计学意义 (P>0.05) ,这可能是与本研究应用糖皮质激素治疗时间为4周,处于用药安全期内有关。有研究表明,白内障等眼科手术后四周之后继续使用糖皮质激素治疗会增加患者眼压升高,以及二重感染等不良反应的风险[9]。李志光[18]的研究也证实了白内障术后4 周内采用糖皮质激素治疗能达到有效消退前房炎症的目的,且具有较高的临床安全性。
综上所述,视神经骨折患者术后短期使用糖皮质激素进行治疗可有效减轻前房炎症反应,改善患者眼部症状,且安全性好。