CT后处理技术与X线评估气胸及液气胸患者肺压缩比结果比较
2020-03-19孟庆良赵建娜张晓明梁文娇
孟庆良,赵建娜,张晓明,梁文娇
中国人民解放军联勤保障部队第982医院,河北唐山063000
气胸、液气胸是临床中的常见病,治疗方案选择主要取决于肺压缩的程度及患者临床症状的轻重。因此,在气胸、液气胸临床诊疗中,准确评估肺组织的压缩程度具有重要意义。以往临床主要通过X线胸片来诊断气胸并进行少量及大量分度,其评估结果误差较大。胸部CT检查在显示微少量气胸方面明显优于X线平片,可在MSCT图像上测量不同平面的各种径线,从而预计肺压缩比,但因测算公式过于复杂、主观因素大、误差率高,临床一直未广泛采用。近年来,MSCT后处理技术飞速发展,有助于简单准确地测量出胸腔内气体、液体及同侧胸腔体积,精确计算出被压缩肺体积比,更加有效指导临床,从而选择最佳治疗方案。
1 资料与方法
1.1 临床资料 选取2016年1月~2018年6月在我院先后行常规X线胸片及胸部CT扫描的气胸及液气胸首诊患者885例为研究对象,其中男568例、女217例,年龄5~87(46.0±3.7)岁。气胸284例、液气胸601例;右侧者567例,左侧者318例。纳入标准:①单侧气胸、液气胸;②为首次诊断,未经干预;③无其他病变引起的肺部炎症及肺不张。排除标准:①存在明显胸膜黏连;②存在肺气肿及较大肺大泡;③外伤后胸廓明显变形及肺挫裂伤与胸腔积液分解不清。
1.2 X线胸片拍摄
1.2.1 拍摄方法 采用飞利浦DR,患者取站位,后前位拍摄,范围包括肺尖至膈肌双侧整个肺野,于深吸气后屏气曝光。参数:管电压102 kV,电荷总量8.17 mAs,曝光时间11.92 ms,管球距离1.5 m。
1.2.2 X线胸片估算气胸及液气胸肺压缩比及其标准 由于气胸容量近似肺直径立方与单侧胸腔直径立方的比率,即(单侧胸腔直径3-肺直径3)/单侧胸腔直径3,当侧胸壁至肺边缘的距离约为1 cm时,气胸约占该侧胸腔容量的25%左右,2 cm时约占50%。故以侧胸壁与肺边缘距离≥2 cm为大量气胸(≥50%),<2 cm为小量气胸(<50%)。如从肺尖气胸线至胸腔顶部估计气胸大小,距离≥3 cm为大量气胸(≥50%),<3 cm为小量气胸(<50%)[1]。计算患者例数。
1.3 胸部CT扫描
1.3.1 胸部CT扫描方法 患者取仰卧位、双臂上举,头先进,于平静呼吸下吸气末屏气扫描,扫描范围自肺尖至肺底。使用飞利浦64排CT,扫描参数:管电压120 kV,电流290 mA,矩阵512×512,重建层厚0.625 mm。重建算法使用标准法和高分辨法,肺窗为(窗宽1 500 HU,窗位-650 HU),纵隔窗为(窗宽350 HU,窗位50 HU)。
1.3.2 CT图像测量、肺压缩比计算及其标准 将患者薄层重建CT图像上传至GE AW 4.5工作站,由两名均有5年以上工作经验的CT诊断医师分别利用Tissue Segmentation功能,在Volume模式下,将胸腔内气体气体、液体分别逐层染色填充,在Tissue Management窗进一步处理,用不同颜色显示游离气体、液体,显示出具体的气体体积(G)、液体体积(E),在Lung Density下快速精确测得同侧胸腔体积(L),气胸患者利用公式G/L,液气胸患者利用公式G+E/L,计算肺压缩比(如图1a-2f)。当两名医师测量及计算结果不统一、差异>5%时,进行讨论,最后协商决定最后结果。气胸的分度:≤25%为Ⅰ度,>25%~50%为Ⅱ度,≥50%为Ⅲ[1]。在本研究中,为了与X线分割法进行比较,以50%为分界线,<50%(将Ⅰ度及Ⅱ度进行合并)为少量气胸,≥50%为大量气胸,计算患者例数。见图1、2。
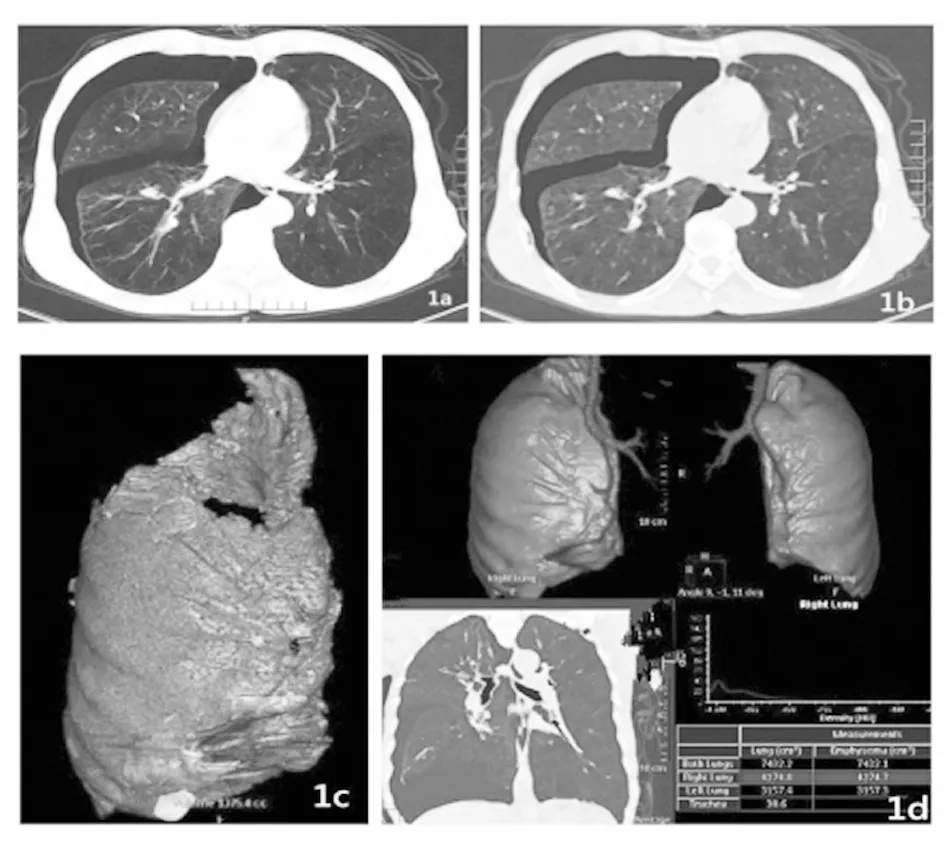
注:1a为原始图像,1b为胸腔内游离气体染色后图像,1c为胸腔内气体体积G=1 375.4 mL,1d为Lung Density下快速测量双侧胸腔体积,图中显示右侧胸腔体积L=4 274.8 mL,则右侧气胸压缩比=1 375.4/4 274.8=32.2%。
图1 1例气胸患者胸部CT重建图像
1.4 统计学方法 应用SPSS19.0统计软件。对X线法和CT法所算得的肺压缩百分比分度差异进行t检验,相关性分析采用线性相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 X线与CT计算肺压缩体积 在X线平片上评估肺压缩的体积,少量者676例,大量者209例。CT法评估少量者630例,大量者255例(其中肺压缩比≤25%者135例、>25%~50%者495例)。
2.2 X线法与CT法对气胸量的评价效果比较 CT后处理对小量、大量气胸患者测得的肺压缩比均高于X线(P<0.001)。X线法、CT法对小量气胸患者肺压缩比的相关性为0.908(P=0.000 7),对大量气胸的相关性为0.922(P=0.000 3)。
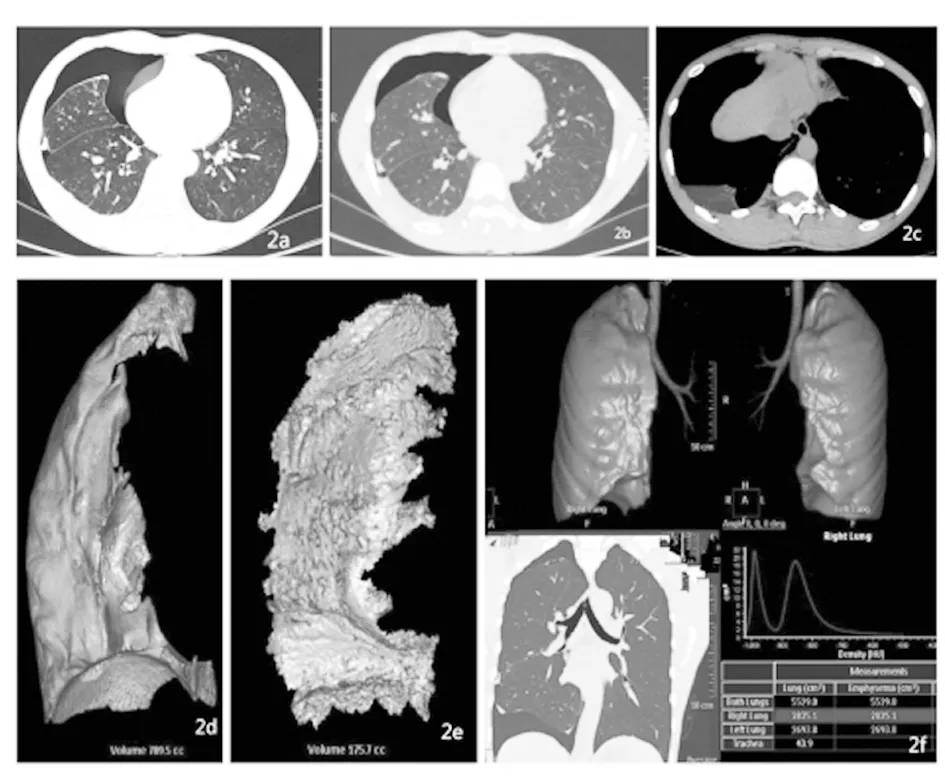
注:2a为原始图像,2b为胸腔内游离气体染色后图像,2c为胸腔内积液染色后图像,2d为胸腔内气体体积G=789.5cc,2e为胸腔内积液体积175.7 mL,2f为Lung Density下快速测量双侧胸腔体积,图中显示右侧胸腔体积L=2 835.1 mL,则右侧液气胸压缩比=(789.5+175.7)/2 835.1×100%=34.0%
图2 1例液气胸患者胸部CT重建图像
3 讨论
胸膜腔为左右各一的密闭的潜在腔隙,由脏层胸膜和壁层胸膜构成,任何原因导致的胸膜破损使空气进入胸膜腔则称其为气胸,同时伴有出血或渗出为液气胸[2]。临床上常见的原因有自发性、外伤性、医源性及肿瘤所致的气胸等。由于胸廓的形态不规则,使得两侧的胸膜腔形态不一,且存在个体差异,要想用具体的数学计算方法来获得精确的肺体积,则需要通过大量的测量和计算,工作量大,不符合实际临床工作需要。发生气胸或液气胸时,由于气体及液体的理化特性不同,随着患者检查时体位的不同,游离气体向上移动,液体向下移动,导致常规测量存在误差,给临床工作带来不便及误导。
发生气胸、液气胸时,精确的肺压缩比是临床选择保守治疗、胸腔闭式引流或者开放手术的重要依据之一[3]。如何简单、准确地测定肺压缩比是临床工作中尚待解决的问题。临床目前多采用X线胸片对气胸进行分度,它是目前诊断气胸最经济、可靠的方法。气胸在胸片上大多可以看到外凸的气胸线,为胸腔内游离气体与被压缩肺组织的交界线,线外为无肺纹理的透光区,内为被压缩的肺组织。以往常规的临床测量方法主要通过X线胸片粗略估测气胸时肺压缩百分比,薛城敬[4]及魏仁国等[5]介绍了多种X线胸片测量气胸压缩比的方法,测量方法各异,主要有目测法、面积法[6]、切割法[7]、三线法[8,9]等,评定原理各不相同,测量结果相差较大。X线胸片的各种方法均是大致估算,尤其是临近分界值,常因个人测量习惯及经验不同,存在较大分歧。
近年来,临床工作中试图用各种方法在胸部CT上对气胸进行定量分析,夏文骞等[10]通过手工勾画每一个断层的气体或气液体,进行体积累加计算得出肺压缩比,但操作繁琐、工作量大。陈永权等[11]、梁树生等[12]、邓承等[13]通过对游离气胸时不同平面各种径线的测量得到肺压缩比的线性回归方程,其本质与X线胸片测量气胸径线原理类似。由于胸膜腔的形态不规则,患者体位变化及液气胸的理化性质的不同及是否存在胸膜黏连等,不能反映出肺的三维立体形态,且以上各种测量方法不仅公式复杂,且只针对单纯气胸患者,不适用于液气胸的肺压缩比的测量,尤其是有胸廓畸形、肺不张等病变的患者,故临床适用面窄,难以得到推广。
MSCT具备良好的空间及密度分辨率,并具有进行三维立体结构测量的优势[14]。不同的器官组织、病变的影像之间无相互重叠,可以任意断面成像,提供受检者任意切面组织、器官和病灶等的详细解剖细节,使患者可以得到相应的治疗[15]。在进行胸部CT检查的同时,不仅可以简单、准确测量出气胸、液气胸的体积,在精确计算出肺压缩比,还可以详细了解患者的肺部详细情况,如是否存在肺挫裂伤等病变,可以了解是单纯气胸还是发生了液气胸,是单侧还是双侧,是自发性气胸还是同时合并了肺部的其它疾患,在不增加患者经济负担的前提下给临床提供了更加详细、准确的影像资料,帮助临床选择最佳的治疗方案,对临床诊断与治疗均起到积极的作用。尤其也适用于液气胸患者,且不受胸廓畸形等因素的限制。同时,从法医学的角度来讲,当今社会各种原因引起的气胸、液气胸相关的伤情鉴定越来越多,能够简单、准确得出精确的肺压缩比已成为法医鉴定界的迫切需求[16]。MSCT的Tissue Segmentation及Lung Density技术恰恰能够解决这一难题,其操作方法简便,不存在人为的经验差别,且计算公式简便。MSCT后处理技术是通过对游离气体、积液体积、同侧胸腔体积的准确测量得出数值,人为因素造成的误差基本可以排除,故可以得出精确的肺压缩比值,无论是微量气胸还是大量气胸,为临床工作中的及时治疗、治疗方案的选择提供了准确的依据。
综上所述,MSCT后处理技术能够简单、准确地测量出气胸、液气胸时胸腔内气体、液体及同侧胸腔体积,为精确计算气胸、液气胸中计算肺压缩比率提供了简单、准确的方法,明显优于传统的X线胸片,能够更好地为临床治疗方案的选择和法医学的相关伤情鉴定提供可靠的依据。
