老年缺血性脑卒中急性期血压与预后的关系
2020-03-19
急性缺血性脑卒中(acute ischemic stroke,AIS)预后的重要影响因素之一是血压[1],而AIS以老年人群(≥65岁)为主,老年病人由于年龄大、器官功能下降,伴随病多等因素,可能让老年缺血性脑卒中(elderly patients with ischemic stroke,EIS)急性期血压调控范围异于常规水平[2]。目前关于EIS急性期血压特征和控制水平尚缺乏一致意见[3]。本文回顾性研究EIS病人急性期血压与预后的关系,旨在为EIS急性期血压的处理提供参考。
1 资料和方法
1.1 研究对象 选取2016年7月至2018年7月首次就诊于成都医学院第一附属医院神经科、老年医学科、全科医学科EIS病人。参照2014年中国缺血性脑卒中诊治指南中缺血性脑卒中标准,结合头部CT或MRI诊断为脑梗死或缺血性脑卒中。纳入标准:首次就诊、发病24 h内、年龄≥65岁、符合AIS诊断标准。共入选598例,年龄65~98岁,平均(75.6±10.2)岁,男332例(55.5%),女266例(44.5%)。
1.2 研究方法 采用回顾性研究方法,观察AIS病人急性期血压与预后的关系。收集病人入院时首次血压、入院第1~10天每日至少4次血压的平均值,采用NIHSS评估病人神经功能缺损程度。预后指标为死亡、死亡/残疾、复发,其中残疾定义为Barthel指数(BI)≤60(也称依赖)。随访病人发病后1个月死亡、6个月死亡、残疾和复发情况。采用信件、电话、门诊复诊、家庭上访等方式进行随访。
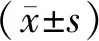
2 结果
2.1 随访情况 598例病人中,590例(98.7%)完成出院1个月随访,其中男性死亡58例(18.2%),女性死亡40例(14.8%);578例(96.7%)完成出院6个月随访,其中男性死亡99例(31.0%),女性死亡95例(35.1%),6个月内复发48例(8.0%)。
2.2 不同时间的血压与预后
2.2.1 入院时血压与预后:入院时血压与1个月全因死亡率及6个月全因死亡/残疾呈U型关系。血压过高或过低者预后均差,入院时SBP在120~160 mmHg和DBP在80~89 mmHg者预后较好,根据ROC曲线,找出最佳临界点为140/80 mmHg,提示本组病人入院时血压在140/80 mmHg左右病死率或死亡/残疾率最低。见图1、2。

图1 入院时血压与1个月全因死亡的ROC曲线

图2 入院时血压与6个月全因死亡的ROC曲线
2.2.2 入院后第1~7天的血压与预后:入院后第1~7天的血压与1个月全因死亡和6个月全因死亡/残疾呈U型关系,根据ROC曲线其临界值均在150/85 mmHg左右,即入院第1~7天血压在150/85 mmHg左右预后较好。见图3、4。
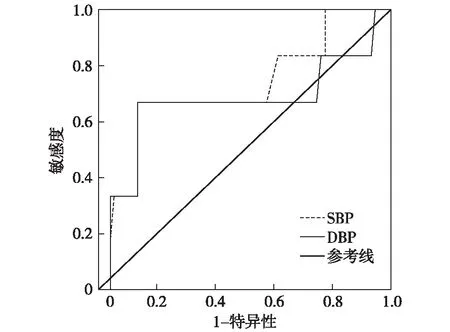
图3 入院后1周内血压与1个月全因死亡的ROC曲线
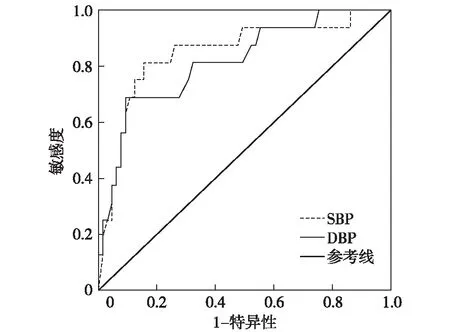
图4 入院后1周内血压与6个月全因死亡的ROC曲线
2.3 血压与预后的多因素Logistic逐步回归分析
2.3.1 出院后1个月全因死亡的多因素Logistic回归分析:分析显示,入院后24 hSBP和DBP下降程度是影响出院后1个月全因死亡的独立影响因素。与入院后24 h内血压下降程度在20 mmHg内相比较,SBP或DBP每下降20 mmHg,出院后1个月死亡的风险分别增加1.45倍和1.906倍。除了血压其他独立影响因素有年龄、意识水平、入院时NIHSS评分、吸烟、饮酒、BMI、降压治疗和并发症。见表1。
2.3.2 出院后6个月全因死亡/残疾的多因素Logistic回归分析:分析显示,第3天和第5天的DBP<80 mmHg,每降低5 mmHg,6个月死亡/残疾风险增加1.215倍和1.896倍;第7天SBP>160 mmHg,每增加10 mmHg,6个月死亡/残疾的风险增加1.121倍。此外,年龄增大、意识水平下降、NIHSS评分增加、急性期出现并发症等与6个月死亡/残疾增加相关。见表2。
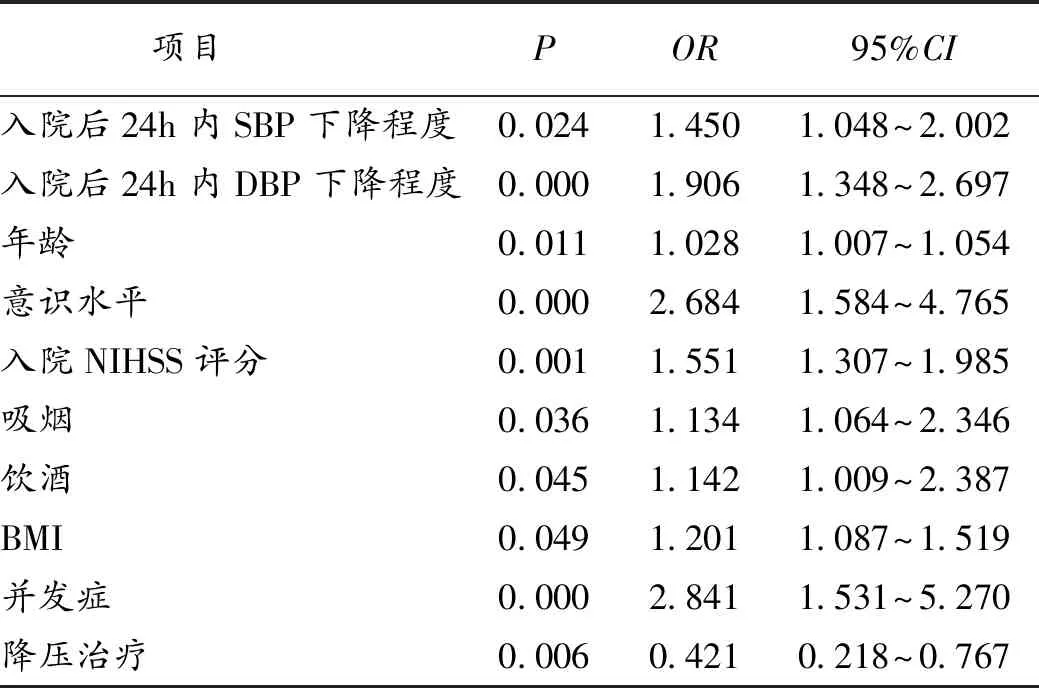
表1 影响出院后1个月全因死亡的多因素Logistic回归分析
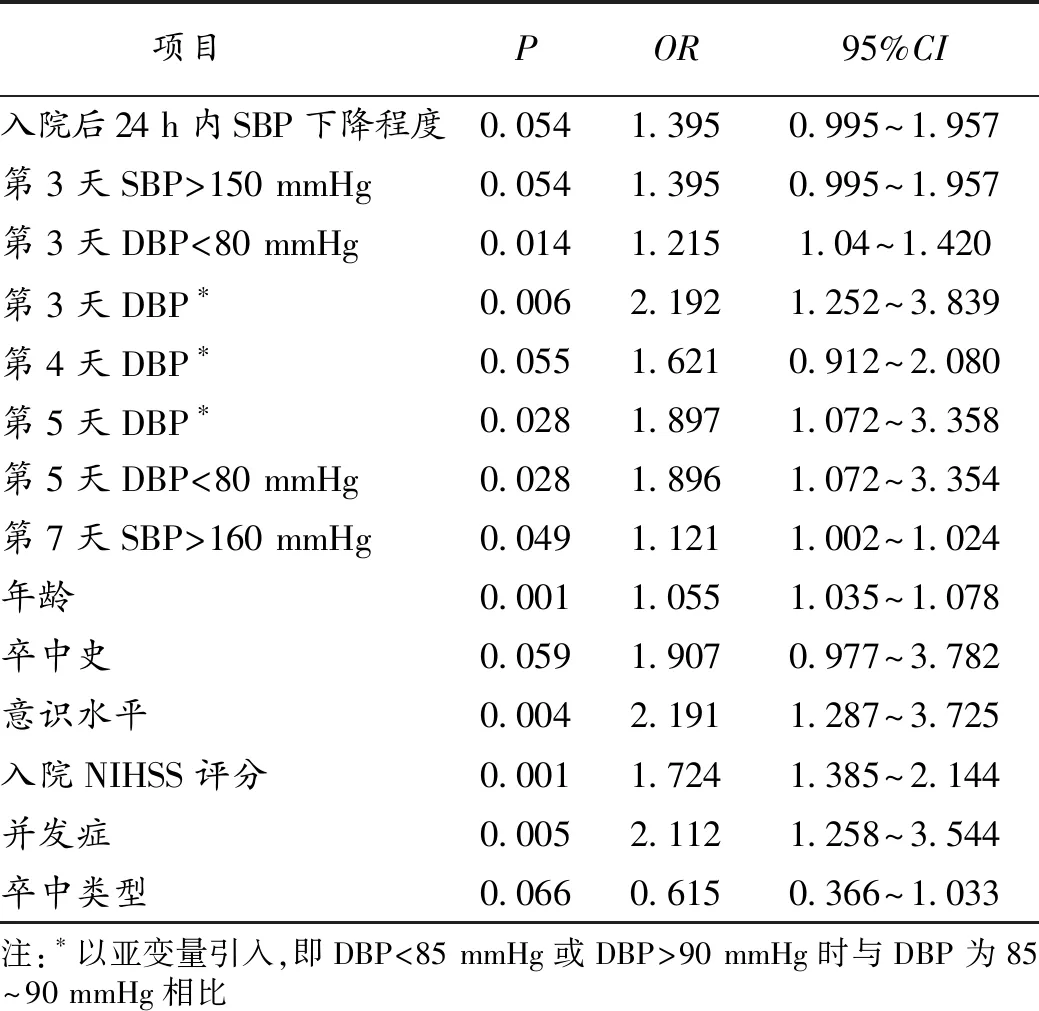
表2 影响出院后6个月全因死亡/残疾的多因素Logistic回归分析
3 讨论
国内外关于AIS血压变化及预后的研究较多,但结论不一致,且针对年龄≥65岁的老年病人的研究较少。本研究专门针对年龄≥65岁老年病人进行回顾性研究,与国外同类研究相比,本研究样本量略偏小,随访时间偏短;但在国内的研究中,样本量仍属较大。我们发现,EIS病人入院时血压与1个月全因死亡率或6个月全因死亡/残疾率呈U型关系,与国外多数研究一致[4-6]。血压过低或者过高均可导致较差的预后。血压过低可导致全脑灌注压降低,加重缺血半暗带脑组织的缺血坏死,从而影响预后;血压过高则可能加重脑水肿,且可能导致脑出血或加重再灌注损伤,影响预后[6-8]。但本研究结果显示入院时血压U型最佳临界值140/80 mmHg低于国外大多数研究180/100 mmHg,可能与病人所处生活及工作环境、地域、种族不同有关[5-6,9]。本组EIS病人入院时血压超过欧美既往指南的降压标准(220/120 mmHg)者极少,也提示国内EIS急性期血压水平可能与西方人不同,降压标准需更多的临床研究探索。
入院24 h内血压降低幅度是1个月全因死亡的独立影响因素,入院当天24 h内血压下降幅度越大,1月内全因死亡率越高,这与Berge等[10]及Castillo等[11]的研究报道一致,提示在入院24 h内血压处理应该谨慎缓慢进行,1 h内血压调控幅度控制于25%以内。本研究表明降压治疗与1个月全因死亡率降低有关,并且独立于其余因素,不排除老年病人早期血压高有关,还有待于进一步验证。涉及降压治疗的系统评价表明,降压治疗组与非降压治疗组相比较,显著降压后临床结局无改变[12]。国际卒中试验-3 (IST-3)显示,无论病人是否给予重组组织型纤溶酶原激活剂(rt-PA)治疗,在最初24 h内血压下降(OR=0.93; 95%CI:0.89~0.97;P=0.001)和使用降压治疗(OR=0.78; 95%CI:0.65~0.93;P=0.007)与6个月时预后不良的风险降低相关。可见,临床尚需大样本高质量随机对照试验予以得出可靠结论。
本研究结果提示,老年病人在AEI后7 d以内的平均血压与出院后6个月结局独立相关,当DBP<80 mmHg对预后影响更显著。提示EIS急性期血压低比血压高对预后影响可能更显著,与其他研究结论一致。因此急性期7 d内降压应谨慎缓慢进行。
本研究还发现独立影响预后的临床因素有:年龄、意识水平、吸烟、饮酒、NIHSS评分、BMI和并发症。年龄和并发症对预后影响,在多个研究中均已证实[15-17]。在上述各因素中年龄是不可控因素。因此在EIS病人急性期血压处理过程中,预防和及时处理并发症、临床宣教戒烟酒、控制体质量等变得较重要[18]。
综上,本研究发现EIS病人入院时血压过高或过低均对预后产生不良影响,老年病人是一个特殊的群体,体质及各器官功能均增龄性下降,因此AIS发生后,血压的处理需要区别对待。
