老年2型糖尿病病人炎症因子及25羟维生素D水平与骨质疏松症的关系研究
2020-03-19
随着社会经济的发展和人们生活方式的改变,老年T2DM与骨质疏松症(OP)的发病率逐渐升高[1]。T2DM与OP均属于全身代谢性疾病,且为老年人常见疾病。据报道,T2DM病人并发OP的发病率约为50%,且骨折致残率较高[2]。慢性炎症是T2DM和骨质疏松的重要危险因素,炎症因子在DM性骨质疏松症病变过程中的作用不可忽视[3]。T2DM病人易发生维生素D缺乏,25羟维生素D[25(OH)D]可以反映体内维生素D水平,与骨代谢密切相关。本研究主要探讨老年T2DM合并OP病人炎症因子和25(OH)D的水平变化。
1 资料与方法
1.1 临床资料 收集我院2015年9月至2018年6月老年T2DM病人83例,其中T2DM合并OP病人40例,单纯T2DM病人43例,同时收集同期体检健康者50例设为对照组。年龄均>60岁,女性病人已绝经5年以上。
1.2 纳入和排除标准 纳入标准:典型T2DM的症状(多饮、多尿、多食及体质量减轻)和非空腹血浆葡萄糖≥11.1 mmol/L,或FBG≥7.0 mmol/L,或葡萄糖负荷2 h后血浆葡萄糖(PBG)≥11.1 mmol/L[4];OP组诊断标准为骨密度(BMD)<-2.5 SD,单纯T2DM组BMD≥-1.0 SD[5]。
排除标准:非T2DM病人;伴DM的急性并发症;尿蛋白阳性病人;伴DM其他合并症;肝胆肾系统或功能异常;甲状腺、甲状旁腺功能亢进症;长期卧床者;强直性脊柱炎;长期使用对骨代谢有影响药物者;有骨折家族史者;恶性肿瘤及骨转移;血液系统疾病。
1.3 检测方法 采集研究对象空腹外周肘静脉血,使用西门子ADVIA2400检测CRP、FPG、TC、TG、HDL-C、LDL-C及胱抑素(Cys-c),采用Immulite1000检测TNF-α、Immulite2000检测IL-6。使用雅培is4000检测促甲状腺激素(TSH)。伯乐D10检测HbA1c。25羟维生素D3(25-OH-D3)和甲状腺旁激素(PTH)采用新产业全自动化学发光仪检测。BMD使用sunlight omni双光能X线骨密度仪检测。收集病人身高、体质量、性别、年龄、DM病程、吸烟史、SBP、DBP等资料,并计算BMI。
2 结果
2.1 一般临床资料比较 T2DM组和T2DM合并OP组年龄、DM病程和SBP均高于对照组,T2DM合并OP组与T2DM组病人年龄、DM病程和BMI差异有统计学意义(P<0.05),见表1。
2.2 生化指标水平比较 T2DM合并OP组和T2DM组TC、TG、FPG、餐后血糖(PBG)、LDL-C、HbA1c水平均高于对照组,HDL-C水平均低于对照组,差异有统计学意义(P<0.05)。T2DM合并OP组PBG、HbA1c及HDL-C水平与T2DM组比较,差异有统计学意义(P<0.05)。见表2。
2.3 PTH、25-OH-D3、TSH、Cys-c水平比较 T2DM合并OP组和T2DM组PTH、Cys-c、TSH水平均高于对照组,25-OH-D3水平均低于对照组(P<0.05);T2DM合并OP组和T2DM组间比较,上述指标差异亦有统计学意义(P<0.05)。见表3。
2.4 炎症因子水平比较 T2DM合并OP组和T2DM组CRP、TNF-α、IL-6水平均显著高于对照组(P<0.05);T2DM合并OP组和T2DM组间比较,上述指标差异亦有统计学意义(P<0.05)。见表4。
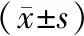
表1 3组一般临床资料比较
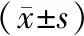
表2 3组生化指标水平比较
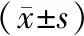
表3 3组PTH、25-OH-D3、TSH、Cys-c水平比较
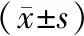
表4 3组炎症因子水平比较
3 讨论
DM会造成骨量减低、骨质疏松及骨折难愈合,OP在T2DM病人中的患病率近69.9%[6],加之老年人身体新陈代谢减缓,各器官及系统的功能减退,对钙元素吸收及调节出现问题,造成内分泌系统失调,性激素和雌激素分泌减少,并进一步影响钙吸收和骨形成,从而引发骨质疏松,其发病率更高。本文通过分析老年T2DM及T2DM合并OP病人25(OH) D3和炎症因子水平变化,为老年T2DM病人预防OP提供依据。
HbA1c是DM病人长期血糖控制的评价指标。Cys-c常作为判断肾小球滤过功能损害内源性指标,可引起炎症反应,对血管内皮产生损伤。TSH有促进甲状腺激素合成及分泌,甲状腺滤泡生长等作用。PTH是调节体内钙磷代谢指标[6]。本文中老年T2DM合并OP组病人HbA1c、TSH、Cys-c、PTH水平高于T2DM组,T2DM组上述指标水平高于对照组。其原因可能是长期高血糖,致使组织缺氧,引起老年T2DM病人微血管并发症的发生,影响骨血管分布及形成,从而影响骨的重建[7]。此外,高尿糖引起渗透性利尿导致钙磷丢失,从而导致PTH反馈性增高。PTH升高导致骨转换增加,从而降低BMD[6]。
老年人的维生素D水平明显低于青年,而维生素D影响骨骼的代谢,与老年T2DM并发症关系密切[8]。血清25(OH) D3由于半衰期长,性质稳定,可以反映人体内维生素D水平。本文发现T2DM合并OP组的25(OH) D3水平显著低于T2DM组,T2DM组25(OH) D3水平显著低于对照组。表明老年T2DM合并OP病人体内维生素D缺乏更严重。王志国等[6]也证明PTH 和25(OH) D3与老年T2DM病人骨量及OP的发病关系密切。
本文中T2DM合并OP组CRP、IL- 6、TNF-α水平明显高于T2DM组,T2DM组上述指标水平显著高于对照组。分析原因可能是老年OP的发生是因为骨重建过程被破坏,而骨重建过程是成骨细胞形成新骨和破骨细胞吸收旧骨的过程[9]。T2DM病人长期高血糖导致糖基化终末产物的增加,对破骨细胞形成刺激,促进炎症因子IL- 6、TNF-α等的生成。TNF-α可抑制破骨细胞凋亡,延长破骨细胞生存,从而使骨吸收增多[10]。IL-6对破骨细胞及骨吸收有诱导和促进作用。有研究发现老年血清CRP、TNF-α水平升高可导致全身BMD下降[11]。本文的不足之处在于病人使用的降糖药物可能对BMD变化产生一定影响,因病人应用降糖药物种类较多,且本研究样本量较小,统计中未能排除降糖药对BMD的影响。
综上所述,T2DM合并OP病人不仅存在糖代谢异常,还存在骨代谢和甲状腺代谢异常,HbA1c、HDL-C、25(OH) D3水平降低,TSH、PTH、Cys-c、CRP、IL-6、TNF-α水平明显偏高。因此,在老年T2DM人群中,检测CRP、IL- 6、TNF-α和25(OH) D水平可能有利于临床预防老年OP。
