3D打印多孔结构金属支撑假体治疗胫骨近端Campanacci I、II级骨巨细胞瘤的早期疗效评估*
2020-03-15虎鑫何梅闵理卢敏勋张瑀琦周勇罗翼屠重棋
虎鑫 何梅 闵理 卢敏勋 张瑀琦 周勇 罗翼 屠重棋
(四川大学华西医院1.骨科,2.手术室,成都 610041)
骨巨细胞瘤是一种以手术治疗为主的骨原发交界性肿瘤,胫骨近端发病率约占全身骨巨细胞瘤的20%[1,2]。目前手术方案基本根据Campanacci 分级确定,Ⅲ级患者多采用广泛切除,Ⅰ、Ⅱ级患者多采用病灶内刮除联合各种辅助处理[2-8]。
对于胫骨近端Campanacci Ⅰ、Ⅱ级患者,肿瘤多侵袭软骨下骨区域,而文献显示软骨下骨对于维持正常的关节面及其功能有重要作用[9,10-16]。手术重点除瘤腔处理外,如何进行保护软骨下骨与关节面前提下的瘤性骨缺损填充及辅助固定也是研究重点。单纯骨水泥填充1979年首次应用于胫骨近端骨巨细胞瘤患者,其优势主要有:①塑形性好,能较好填充瘤性骨缺损;②硬化过程中释放高热,有一定肿瘤灭活作用;③机械强度高、易识别复发。故成为目前瘤腔填充的首选方案[17,18],但骨水泥仍有其不足之处:①释放高热可造成软骨下骨医源性损伤[1,19-21];②缺乏骨诱导性和传导性,弹性模量差异易造成宿主骨损伤;③与宿主骨存在间隙,两者无法生物融合。单纯植骨填充以异体骨或自体骨常见,但异体骨来源有限、并发症多,而自体骨缺乏足够力学强度[22,23]。随着对植骨及骨水泥填充的认识不断加深,关节软骨下自体骨植骨加骨水泥填充逐渐成为当前治疗首选,但骨水泥的弊端仍然存在[24]。另外,对于病骨最大破坏横截面达50%~80%或受累关节面达25%~50%时还需加用内固定[3]。目前以接骨板螺钉内固定最多见,但该固定方式为点支撑,缺乏平面支撑的稳定性;螺钉通过软骨下植骨区域可造成影响;接骨板置于骨面外增加软组织并发症风险。
为此,四川大学华西医院骨科首次设计了3D 打印多孔结构金属支撑假体,并联合软骨下植骨,运用于胫骨近端CampanacciⅠ、Ⅱ级骨巨细胞瘤患者病灶内刮除术后的瘤性骨缺损重建,以期解决软骨下植骨的平面支撑促进骨愈合的问题,同时改善移植骨、宿主骨在假体表面的骨长入,最终达到生物重建及整体承重的目的。本研究避免了热毒效应造成的医源性损伤;克服了骨水泥无法与宿主骨及植入骨生物融合的缺陷。本文将就该假体的设计细节、手术要点及早期疗效进行介绍和分析。
1 资料与方法
1.1 一般资料
纳入标准:①术前病理活检确诊胫骨近端骨巨细胞瘤;②在我院接受胫骨近端骨巨细胞瘤刮除灭活联合3D 打印多孔结构金属支撑假体重建术;③有完整随访资料。排除标准:①无法接受3D 打印多孔结构金属支撑假体植入重建的患者;②合并其他严重疾病或全身评估不能耐受手术者;③对金属植入物过敏者;④伴有严重骨质疏松患者;⑤患侧肢体肌肉力量严重减退者;⑥心理或精神障碍不能配合治疗者;⑦患侧下肢其他关节(髋、踝)存在明显功能受损影响下肢功能评估者;⑧随访资料不完整者。
经上述入排标准筛查,选取2016 年1 月至2019年6月在四川大学华西医院骨科采用3D打印多孔结构金属支撑假体联合自体骨及人工骨植骨治疗Cam⁃panacciⅠ、Ⅱ级的6例胫骨近端骨巨细胞瘤患者。其中男4 例,女2 例,年龄26~48 岁,平均(35.5±8.4)岁。所有患者均为初治患者,术前病理明确诊断,术前未使用狄诺塞麦等药物治疗。根据Campanacci 分级标准,5 例患者为Campanacci Ⅱ级,1 例患者为Cam⁃panacci Ⅰ级。病变均主要累及胫骨近端外侧(表1)。
所有患者术前完善X线片、胫骨CT三维扫描、胸部CT薄层扫描、小腿MRI及全身骨扫描。第一、评估病变范围、病变周围骨质情况及肺部的情况;第二、评估膝关节疼痛及功能状况,以VAS疼痛量表(0分表示无疼痛,10分表示剧烈疼痛)评价患肢休息时的疼痛程度,记录膝关节活动范围,使用1993年美国骨肿瘤协会(Musculoskeletal Tumor Society,MSTS)下肢功能评分系统评估膝关节功能[25];第三、评估受损软骨下骨的范围比例和残留的软骨下骨层厚度。根据Chen[26]描述的结果来计算软骨下骨受损范围比例,即正位X线片上软骨下骨受累长径(a)与胫骨平台宽度一半(A)的比值×侧位X线片上软骨下骨受累前后径(b)与胫骨平台前后径长度(B)的比值(图1)。影像学上将关节面到达最近的肿瘤切缘的最短距离定义为残留的软骨下骨层厚度,利用三维CT平扫测量此距离。
本研究获得医院伦理委员会批准,患者均签署知情同意书。
1.2 假体的设计和锻造
所有假体由四川大学华西医院骨科屠重棋教授团队设计,北京通州区春立公司生产锻造。
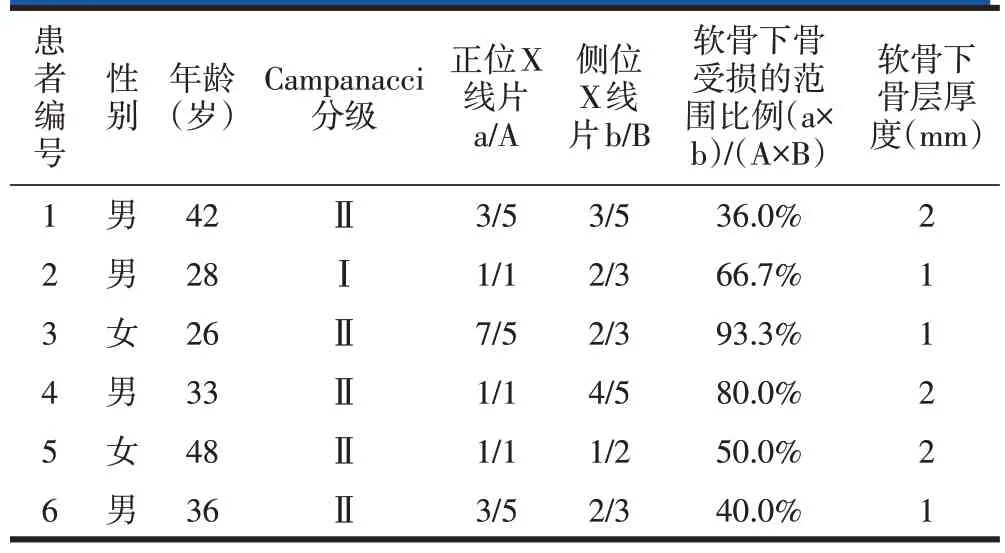
表1 患者信息及病变基本情况
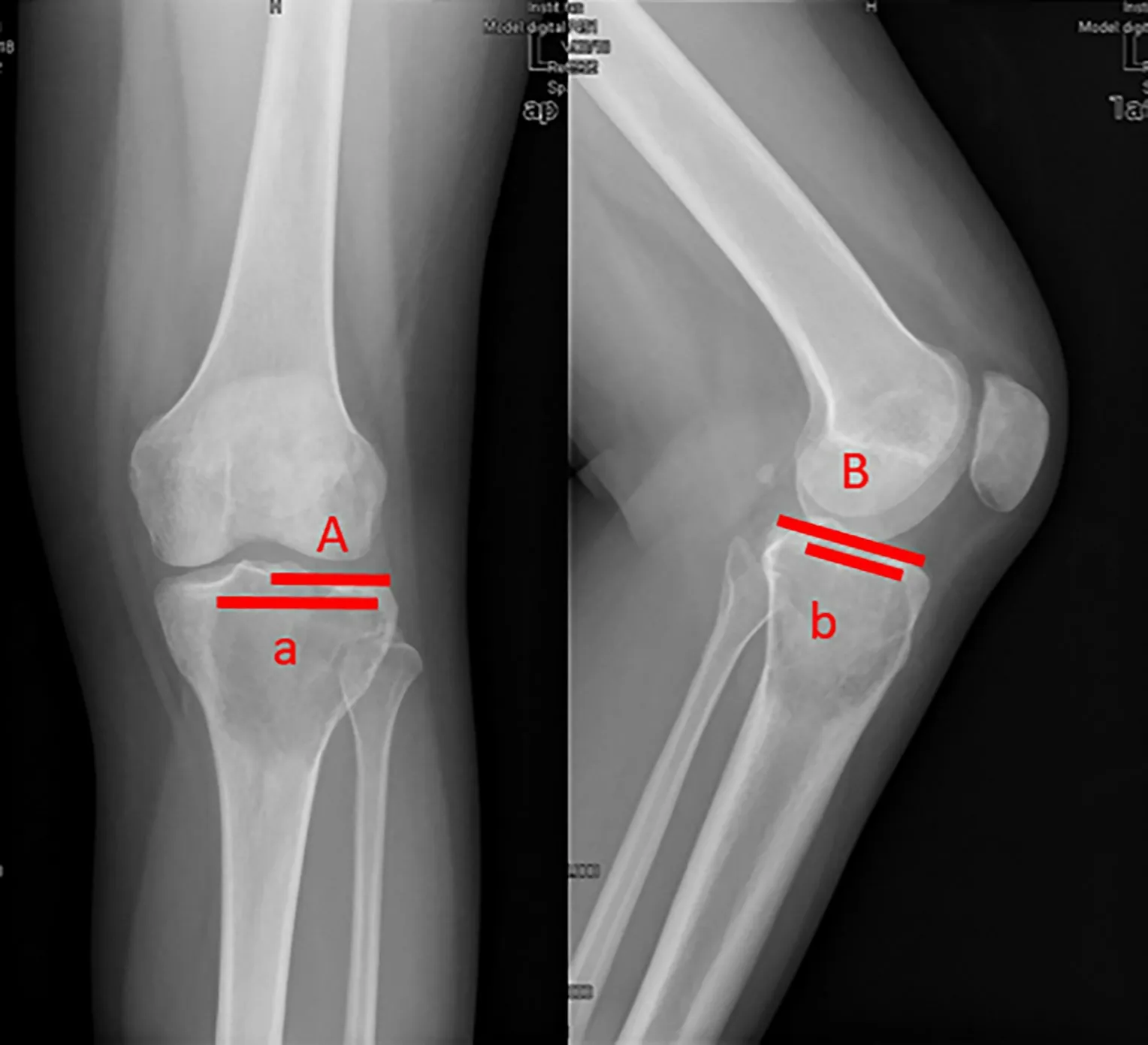
图1 正侧位X线片示软骨下骨受损范围比例计算方法
具体设计流程:首先将胫骨三维CT 数据导入Mimics V17.0 软件(Materialise Corp.,Belgium)中,以分析和评估肿瘤破坏形成瘤腔的大小和形状。使用Solidworks 2016 软件(Dassault Systemes,France)创建假体原型。
假体设计要点:①假体主体分为可组装的两部分,包括厚度为10 mm的截椭圆锥形承重板(图2)和截头方锥形支撑体(图3);②承重板设计,与病变刮除后骨缺损大小基本一致,避免在骨皮质薄弱处过分接近,厚度10 mm,承重板下方设计倒梯形导轨用于支撑体连接;③支撑体设计,外形为类倒梯形,顶部设计倒梯形滑动条与承重接触面导轨紧密连接。长度依据瘤性骨缺损深度设计,高度依据瘤性骨缺损大小、软骨下植骨10 mm及承重板厚度10 mm三者综合设计,宽度由下至上9 mm渐变至15 mm,支撑体侧方设计均匀分布的3枚直径6.5 mm螺钉孔;④整个假体表面仿骨小梁多孔结构设计,500 μm孔径、70%孔隙率作为承重板的多孔结构参数,400 μm孔径、55%孔隙率作为支撑体的多孔结构参数。为了确保设计的假体与胫骨近端的肿瘤空腔匹配满意,借助计算机模拟假体植入使假体的大小和形状达到最佳。

图2 3D打印假体承重板模型

图3 3D打印假体支撑体模型
应用电子束熔炼技术(ARCAM Q10,瑞典),以钛作为基本材料,锻造假体(图4)。
1.3 手术方案
所有患者均由同一医师主刀完成。全身麻醉下经由胫骨近端外侧入路暴露胫骨近端外侧骨面,暴露过程中注意保护髌韧带止点。按术前设计要求,在保护周边软组织情况下,在胫骨近端外侧骨面开窗,开窗宽度应能容纳承重板的植入,开窗长度应严格限制,尽量小于10 mm 植骨+承重板厚度+支撑体长度。使用刮匙刮除肿瘤组织。使用高速磨钻打磨瘤腔壁,打磨至正常松质骨1 cm,皮质骨1 mm。电刀高温灼烧瘤腔表面以完全清除肿瘤。使用苯酚、过氧化氢溶液和蒸馏水高压脉冲冲洗枪来冲洗残腔。

图4 3D打印假体实物
取自体髂骨结构性植骨于残留的软骨下骨下,髂骨表面皮质骨用锉刀进行鱼鳞状处理,辅以部分松质骨及人工骨。将表面多孔设计的承重板植入残腔中软骨下骨植骨块下方,根据支撑体长度适当修整骨窗下方,沿承重板下方导轨通过滑动条将支撑体嵌入瘤性骨缺损内,并固定于承重板上。检查承重板和支撑体放置满意后,通过支撑体上螺孔,向胫骨近端开窗口对侧完整皮质固定3 枚6.5 mm 螺钉以增强假体的初始稳定性。最后在承重板下方及支撑体周边进行充分自体骨及人工骨植骨。
1.4 功能锻炼
术后1 周开始非负重膝关节周边肌肉等长收缩锻炼,术后2周开始非负重膝关节屈伸锻炼,术后前4周内需拄双拐无负重站立或行走。根据患者瘤体范围以及复查情况,术后4~6 周开始拄拐部分负重,之后逐渐过渡到全身负重。
1.5 随访及功能评估
所有患者术后第1、2、3、6、9、12个月及此后每半年门诊随访。每次随访时,VAS量表评估患者膝关节术后疼痛;MSTS 评分系统评估膝关节功能;X 线片、CT 及断层融合成像技术(Tomosynthesis-Shimadzu metal artefact reduction technology,T-SMART)检查,影像评估退行性病变、软骨下骨层的厚度、宿主骨与自体植骨愈合情况、自体植骨及宿主骨在假体表面骨长入情况;评估肿瘤学结果及相关并发症情况;记录患者膝关节活动度(range of motion,ROM)。
1.6 统计学方法
采用SPSS 19.0软件进行统计分析。连续数据的正态性采用单样本Kolmogorov-Smirnov 检验。正态分布参数和非正态分布参数分别采用独立样本t检验和Mann-WhitneyU检验进行评价。对配对数据进行配对t检验进行评估。以P<0.05为差异有统计学意义。
2 结果
所有患者随访12~42个月,平均(27.0±11.2)个月。
2.1 手术前后患者疼痛、膝关节功能和影像参数比较
术前患者受累侧膝关节VAS 评分5~8 分,平均(5.7±1.2)分。膝关节活动范围屈曲90°~115°,平均105.8°±8.6°,伸直均可达到0°。术前MSTS 评分18~23 分,平均(20.0±2.1)分;患者受累侧胫骨平台软骨下骨受损范围比例36.0%~93.3%,平均61.0%±22.9%;软骨下骨层厚度1~2 mm,平均(1.5±0.5)mm。末次随访时,患者受累侧膝关节VAS 评分均为0 分,较术前显著改善(P<0.001)。膝关节活动范围屈曲110°~135°,平均121.7°±8.2°,较术前改善(P<0.001),伸直均可达到0°,与术前无明显差异。MSTS评分28~30 分,平均(29.2±1.0)分,较术前改善(P<0.001)。软骨下骨层厚度10.0~11.5 mm,平均(10.7±0.6)mm,较术前改善(P<0.001)。
2.2 患者植骨愈合情况
所有患者软骨下植骨与宿主骨均愈合,愈合时间3~5个月,平均(4.0±0.6)个月。由于假体表面骨长入潜能与假体力学性能的相关性,整个3D 打印假体采用仿骨小梁多孔结构设计,从而利于移植骨和宿主骨的长入,所有患者假体表面骨长入良好,约在术后3~4个月,平均(3.5±0.5)个月(表2)。
2.3 肿瘤学预后及并发症
随访期间未发现膝关节退行性改变。未发现关节面的骨折或塌陷。未发生局部复发或肺转移。影像学提示假体与胫骨固定良好,未发现并发症的征象,包括假体断裂和脱位。典型病例见图5、6。
3 讨论
3.1 传统骨水泥填充缺乏对胫骨近端软骨下骨保护,无法实现生物重建
胫骨近端骨巨细胞瘤的治疗,主要是局部复发率控制与膝关节功能保护或恢复两者之间的平衡。对于胫骨近端Campanacci Ⅰ级和Ⅱ级骨巨细胞瘤,保留关节面的治疗仍然是首选方法。
骨巨细胞瘤常累及长骨骨端,因此绝大部分骨巨细胞瘤对关节软骨下骨侵袭严重。以往研究显示56%的骨巨细胞瘤可侵袭软骨下骨至关节面下3 mm以内,尤其是在下肢长骨骨巨细胞瘤病例中,约84%患者存在软骨下骨侵袭[9,10]。对于下肢长骨,软骨下骨被认为是维持关节面承重的重要基础,软骨下骨层的厚度越薄,关节面减震能力越差[9,11-13]。多项研究表明软骨下骨厚度不足将增加膝关节关节面退行性变、畸形、骨折甚至塌陷的风险[14,15]。根据Abdelrah⁃man等[16]的研究,骨巨细胞瘤术后膝关节退行性变的发生率在软骨下骨厚度小于10 mm 的患者组是软骨下骨厚度超过10 mm 患者组的2.5 倍。因此,考虑到下肢长骨骨巨细胞瘤患者的年龄及活动量需求,在控制肿瘤的情况下,保护并重建适当厚度的软骨下骨对于维持正常的关节面及其功能是至关重要的。
然而,通过植骨仅能达到生物重建软骨下骨的目的。面对骨巨细胞瘤的侵蚀,邻近关节处的皮质骨质量严重下降甚至骨量部分缺失,单纯植骨无法获得下肢力学支撑所需的足够强度。一项动物模型实验[27]发现,松质骨填充软骨下骨缺损的力学强度仅稍高于残余空腔的力学强度。因此,结构性异体骨或自体骨植骨和骨水泥填充成为临床常用的方式。但植骨存在异体骨来源不足且并发症多、自体骨来源不足且强度不足等问题。同时骨水泥填充也存在多种弊端:①非生物重建;②无法避免对软骨下植骨的热毒影响;③硬化后骨水泥弹性模量明显高于周边骨质,以导致骨吸收甚至骨折;④骨水泥硬化边可增加骨水泥和骨局部的微动,导致周围骨如软骨下骨的进一步破坏[1,13,19-21]。

表2 患者诊治及随访情况
3.2 假体创新设计利于生物重建胫骨近端瘤性骨缺损,为骨整合提供必要条件
近年来,精准医疗的需求使3D 打印技术日趋进步,3D打印假体以其精准化设计、仿骨小梁表面多孔结构等众多优势,为瘤性骨缺损的生物型修复带来新的突破点。同时,3D 打印假体相较于常规假体而言,其精准化设计决定了其临床应用时的精准要求,为此,仔细的术前假体设计和手术操作必不可少。
在进行胫骨近端3D打印多孔结构金属支撑假体设计时,需要注意以下几点:①假体对于软骨下植骨的平面支撑作用。承重板大小与骨缺损大小基本匹配,使其对软骨下植骨支撑力均匀分散。承重板保证一定厚度,在支撑作用时避免形变,但过厚的设计将导致承重板植入困难。②假体纵向初始稳定性的获得。支撑体与承重板以倒梯形滑动机关设计连接紧密。支撑体高度上达承重板,下达瘤性骨缺损下界,设计过短将造成初始稳定性下降,设计过长势必在植入时导致正常骨量丢失。支撑体上设计3 枚固定螺钉孔,使用6.5 mm 螺钉固定于开窗对侧骨质条件较好的骨皮质上。③假体表面骨长入潜能与假体力学性能的相关性。整个假体采用仿骨小梁多孔结构设计,依据Torres-Sanchez 等[28,29]的研究结论,选择500 μm孔径配合70%孔隙率作为承重板的多孔结构参数,利于移植骨与宿主骨的骨长入,最终达到长期稳定;而选择400 μm 孔径配合55%孔隙率模拟皮质骨作为支撑体的多孔结构参数,为骨长入提供条件的同时,提高支撑体的力学性能;④假体植入的便捷性及被包容性。假体主体结构分部设计,承重板下方设计凹型导轨,支撑体上方设计凸出滑动条,两者采用滑入式固定。假体完全包含于宿主胫骨近端,不影响周边软组织。
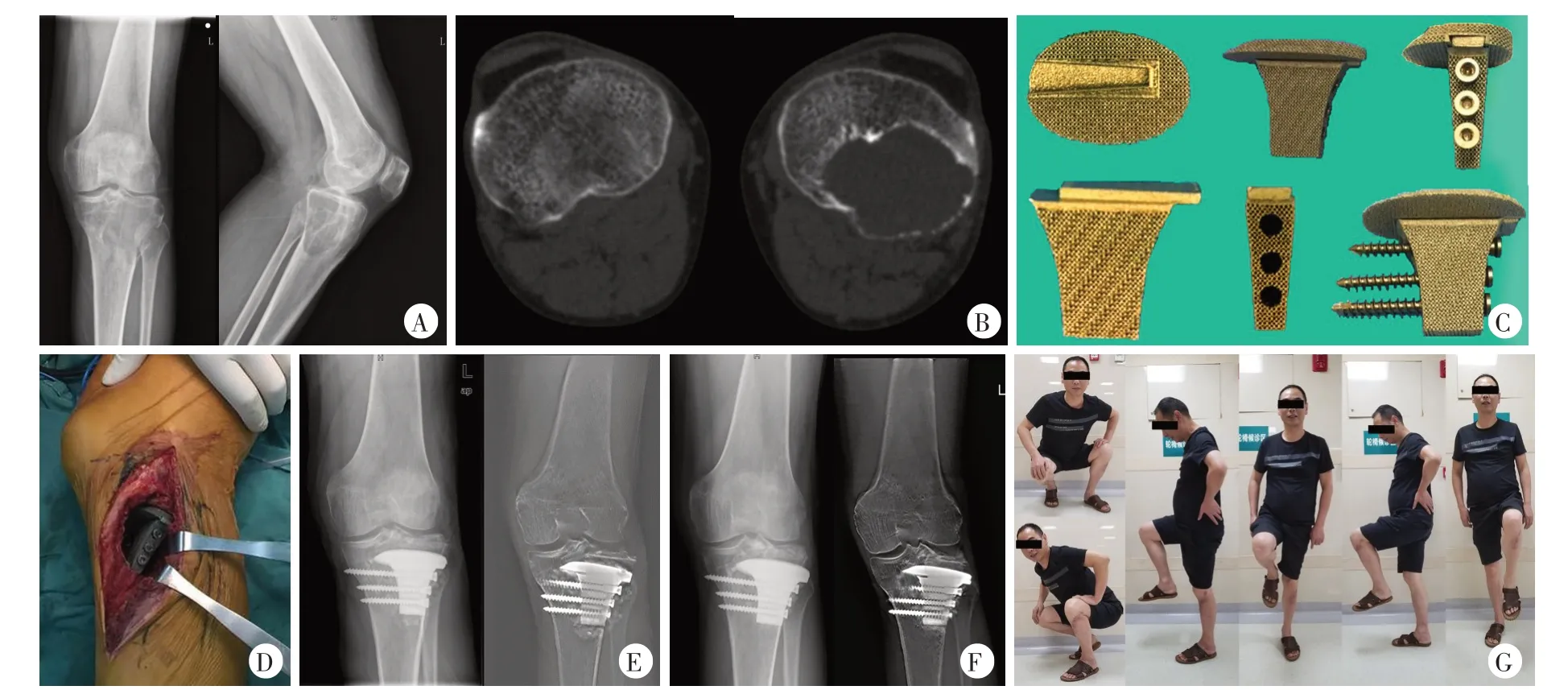
图5 患者1,男,42岁,左胫骨近端骨巨细胞瘤(Campanacci Ⅱ级)

图6 患者3,女,26岁,左胫骨近端骨巨细胞瘤(Campanacci Ⅱ级)
3.3 注重术前手术模拟与实际手术操作以实现胫骨近端瘤性骨缺损的生物重建
手术操作与假体设计对于患者预后同样重要。术中需要谨慎处理:①开窗位置及大小要求。根据瘤腔位置、骨质薄弱点、假体植入需求,控制开窗位置。开窗宽度不宜过宽,以清楚直视下处理瘤腔为合适,以便承重板植入时调整开窗宽度,开窗长度应尽量小于10 mm植骨+承重板厚度+支撑体长度,以便植入支撑体时调整开窗长度。②结构性自体髂骨植骨及假体周边植骨的要求。整块骨块大小应与植骨面几乎大小一致。骨皮质有一定机械强度,但易阻隔假体表面骨长入及其与宿主骨的愈合,因此应保留骨皮质的情况下用锉刀进行髂骨表面皮质骨鱼鳞状处理。同时,考虑到髂骨块带有一定弧度,为了更好的重建软骨下骨保护关节面,建议髂骨块凸面向上,并在髂骨块周边植入松质骨或人工骨,避免植骨量不足。在骨水泥填充方案中,由于骨水泥具备较好塑形性,可较为方便地填充各种形态的瘤腔,尽管3D 打印支撑假体不具备任意塑形性,通过精确的定制化3D 打印假体设计,术前手术模拟植入,以及术中的精细操作,能够完成假体的按计划植入,并在植入支撑假体后,通过在支撑假体周边的间隙进行自体骨及人工骨植骨以填充瘤腔,最终植骨与宿主骨在假体表面骨长入良好,宿主骨-植入骨-支撑假体融为一体。③假体植入的要求。假体应分部分植入,首先植入承重板,为了保存宿主骨的皮质骨骨量,避免开窗过大,承重板植入时可选择旋转放入骨缺损腔的形式。承重板植入后,应通过面状接触击打夯实软骨下植骨间隙。其次在植入支撑体前,应测量支撑体长度与残余开窗长度的关系,可适当按照支撑体宽度咬掉骨缺损远端部分皮质骨后植入支撑体,使支撑体的初始稳定性不仅依靠螺钉,也可依靠皮质骨,以获取最大初始稳定性。
通过精确的术前设计及仔细的术中操作,4例患者术后均达到软骨下植骨充分、假体植入位置良好、假体初始稳定性佳。在随访过程中,所有患者软骨下植骨愈合良好,假体表面骨长入正常,假体、植骨、宿主骨之间紧密融合,一体化结构对关节面的支撑及保护作用显著。
本研究主要的局限性在于:①作为短期回顾性随访病例研究,随时间推移可能出现更多的并发症和问题;且由于病例数较小,难以根据患者术前软骨下骨受损范围和疾病进程的差异进行对照研究。②未涉及生物力学分析,有待后续研究借助有限元分析等方法进行改善。为此,我们将投入更多的研究和工作,继续对这些患者进行长期随访,从而更为准确印证该假体与宿主骨之间骨整合及其长期生物稳定性的相关性。
综上所述,3D打印多孔结构金属支撑假体是胫骨近端Campanacci Ⅰ级或Ⅱ级骨巨细胞瘤患者瘤性骨缺损的精准重建方案。符合要求的自体髂骨结构性植骨、仿骨小梁多孔表面设计的承重板和支撑体、假体部件之间紧密与稳定的滑动连接及手术操作的精细化使该重建方式达到了良好的生物整合下的生物力学支撑,在填充骨缺损的同时保护软骨下骨区域,避免软骨下骨和关节面的进一步破坏。当然,我们还应继续扩大病例数,观察该假体的临床长期随访结果,明确该假体临床适应证,改良假体设计,为3D打印假体在长骨骨巨细胞瘤的应用打开更广阔的天地。
