超声引导下喉上神经内支阻滞应用于老年高血压病人围气管拔管期的临床研究
2020-02-27
在全身麻醉围气管拔管期,由于麻醉减浅、吸痰和疼痛等原因,使机体产生强烈的应激反应,造成病人血压剧烈波动、心率增快、心肌细胞氧供应与需求不平衡。特别是老年高血压病人,在围气管拔管期就更容易发生心、脑血管意外[1]。近年来,超声设备和技术的快速发展使超声引导下神经定位被认为是定位神经的一条“金标准”。超声引导下多种神经阻滞已在临床麻醉中得到广泛和成熟的应用,但关于超声引导下喉上神经阻滞的研究目前主要集中于围气管插管期,对于围气管拔管期的研究,国内外相关报道较少。本研究通过评价超声引导下双侧喉上神经内支(internal branch block of superior laryngeal nerve,iSLN)阻滞对老年高血压病人围气管拔管期应激反应的影响,探讨其临床应用的有效性。
1 资料与方法
1.1 一般资料 选取2018年1月—2019年3月于我院普外科(肝胆病区)择期行腹腔镜胆囊切除术病人共60例,其中男31例,女29例,按随机数字表法分为两组:超声引导下行双侧喉上神经阻滞组(U组)和空白对照组(C组),每组30例。纳入标准:手术时间≤2 h,年龄65~80岁,美国麻醉医师协会(ASA)分级Ⅱ~Ⅲ级,体质指数(BMI)18.5~24.9 kg/m2,既往均有原发性高血压病史,平素规律口服降压药物,且血压控制良好。排除标准:继发性高血压,术前存在重要器官功能严重异常,对所用药物过敏,颈部存在感染性伤口,上呼吸道感染,慢性咽炎、咽喉痛,口咽部解剖畸形及酗酒、吸毒、癫痫或精神疾病的病人。本研究经过我院医学伦理委员会批准,病人及其家属签署知情同意书。
1.2 麻醉方法 所有病人手术前常规禁食、禁饮。入室后建立右上肢静脉通路,并在超声引导利多卡因局部麻醉下行左侧桡动脉穿刺并置管,给予心电图(ECG)、有创动脉血压(IABP)、心率、血氧饱和度(SpO2)和脑电双频指数(BIS)等监测。经面罩吸氧2 L/min,常规麻醉诱导(盐酸戊乙奎醚注射液0.5 mg,枸橼酸舒芬太尼注射液0.3 μg/kg,注射用苯磺酸顺阿曲库铵0.15 mg/kg,依托咪酯注射0.3 mg/kg),3 min后行气管内插管术,连接麻醉机行机械通气,调整呼吸参数使呼气末二氧化碳分压(PetCO2)维持在35~45 mmHg(1 mmHg=0.133 kPa)。术中用微量泵持续静脉泵注丙泊酚注射液4~12 mg/(kg·h)和注射用盐酸瑞芬太尼0.5~1.0 μg/(kg·min),定时静脉注射苯磺酸顺阿曲库铵0.03 mg/kg以维持肌肉松弛,维持BIS在45~55。在手术结束前10 min停用丙泊酚、5 min停用瑞芬太尼。于术者分离出胆囊之际,U组病人取甲状腺体位,头稍后仰,常规消毒铺巾,将高频线阵超声探头横向放于颈部中央(见图1),在甲状软骨与下颌骨之间缓慢移动以显示舌骨(呈拱形的强回声结构);继之将探头平行向外侧、尾侧缓慢移动,可见呈高回声的甲状舌骨膜(甲舌膜);在甲舌膜里可寻见呈无回声的喉上动脉,在其内侧可见喉上神经内支(呈外部高回声包绕内部低回声的结构,见图2)。使用5 mL注射器针头,采用平面内技术,在超声引导下将穿刺针置于喉上神经周围,注入1%盐酸利多卡因注射液 2 mL,使之充分包绕喉上神经内支;以相同方法行对侧喉上神经内支阻滞。C组:未行喉上神经阻滞。两组病人均在符合拔管指征后拔管。本研究采用双盲设计进行,且所有病人的麻醉医生均是同一位熟练掌握超声技术的高年资主任医师。
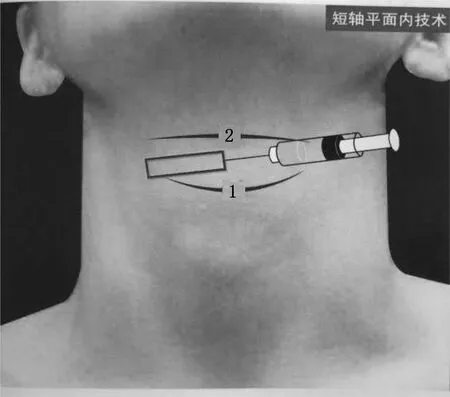
注:1—甲状软骨上缘;2—舌骨。 图1 体表定位图
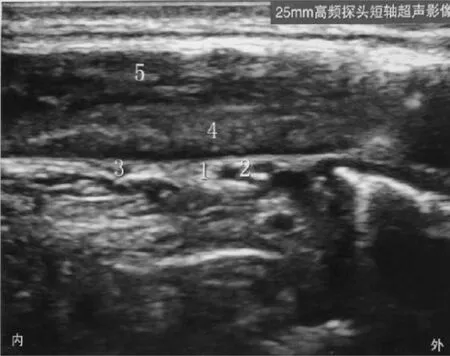
1—喉上神经内支; 2—喉上动静脉;3—甲舌膜;4—甲状舌骨肌;5—胸骨舌骨肌。图2 超声影像图
1.3 观察指标 记录两组病人拔管前(T0)、拔管即刻(T1)、拔管后1 min(T2)、拔管后5 min(T3)的收缩压(SBP)、舒张压(DBP)、平均动脉压(MAP)、心率(HR),同时动脉采血5 mL置于乙二胺四乙酸(EDTA)采血管中并及时离心(3 000 r/min离心5 min),留取血浆于-80 ℃保存,用高效液相色谱电化学法,测定血浆皮质醇(Cor)、多巴胺(DA)、肾上腺素(E)和去甲肾上腺素(NE)浓度。

2 结 果
2.1 两组病人一般资料比较 两组病人年龄、身高、体重、ASA分级、手术时间比较差异无统计学意义(P>0.05)。详见表1。

表1 两组病人一般资料比较
2.2 两组病人不同时间循环指标比较 C组病人T1、T2、T3 时的SBP、DBP、HR均明显高于T0,差异均有统计学意义(P<0.05);与U组比较,C组病人T1~T3 同时刻SBP、DBP、HR均明显升高,差异均有统计学意义(P<0.05)。详见表2。
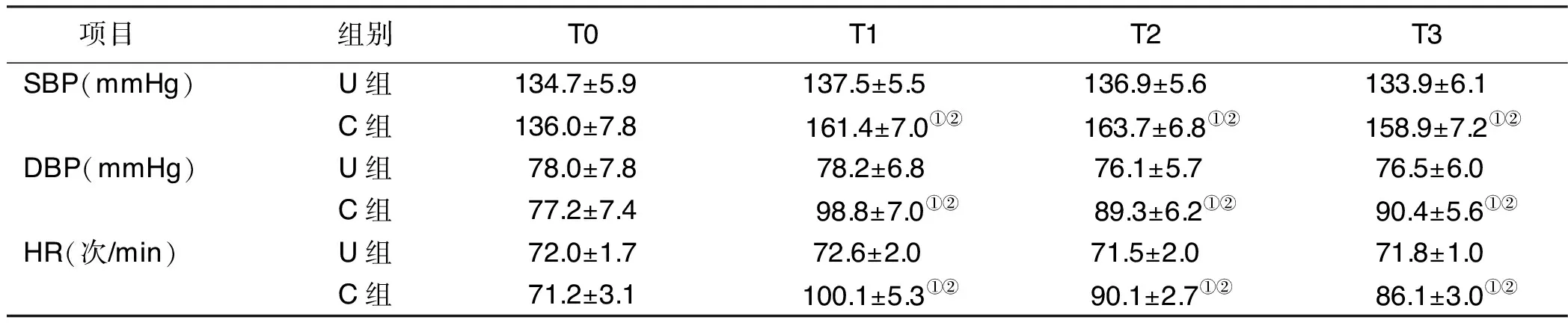
项目组别T0T1T2T3SBP(mmHg)U组134.7±5.9 137.5±5.5136.9±5.6133.9±6.1C组136.0±7.8 161.4±7.0①② 163.7±6.8①② 158.9±7.2①②DBP(mmHg)U组78.0±7.878.2±6.876.1±5.776.5±6.0C组77.2±7.4 98.8±7.0①② 89.3±6.2①② 90.4±5.6①②HR(次/min)U组72.0±1.772.6±2.071.5±2.071.8±1.0C组71.2±3.1 100.1±5.3①② 90.1±2.7①② 86.1±3.0①②
与同组T0比较,①P<0.05;与U组同时间比较,②P<0.05。
2.3 两组病人不同时间血浆生化指标比较 C组病人T1、T2、T3 时的Cor、DA、E和NE均明显高于T0,差异均有统计学意义(P<0.05);与U组比较,C组病人T1~T3 同时间Cor、DA、E和NE均明显升高,差异均有统计学意义(P<0.05)。详见表3。
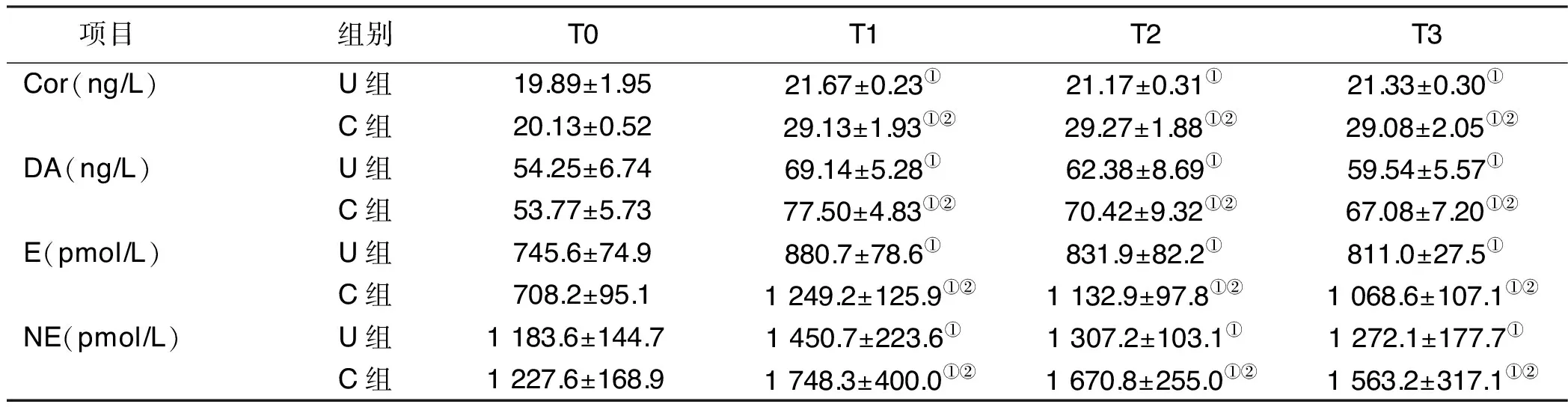
项目组别T0T1T2T3Cor(ng/L)U组19.89±1.9521.67±0.23①21.17±0.31①21.33±0.30①C组20.13±0.5229.13±1.93①②29.27±1.88①②29.08±2.05①②DA(ng/L)U组54.25±6.7469.14±5.28①62.38±8.69①59.54±5.57①C组53.77±5.7377.50±4.83①②70.42±9.32①②67.08±7.20①②E(pmol/L)U组745.6±74.9880.7±78.6①831.9±82.2①811.0±27.5①C组708.2±95.11 249.2±125.9①②1 132.9±97.8①②1 068.6±107.1①②NE(pmol/L)U组1 183.6±144.7 1 450.7±223.6①1 307.2±103.1①1 272.1±177.7①C组1 227.6±168.9 1 748.3±400.0①②1 670.8±255.0①②1 563.2±317.1①②
与同组T0比较,①P<0.05;与U组同时间比较,②P<0.05。
3 讨 论
本研究结果表明:U组(超声引导喉上神经阻滞组)的血压、心率、儿茶酚胺和皮质醇水平较C组(无喉上神经阻滞组)波动小,整体更加平稳。因此,超声引导下双侧喉上神经内支阻滞可有效抑制围气管拔管期的应激反应,使合并高血压病的老年病人更加安全、平稳、舒适地度过围气管拔管期。
陈建军等[2]将超声引导喉上神经阻滞应用于气管插管困难的病人,发现病人的血流动力学波动较小、舒适度更高。沈妍等[3]研究发现,不同浓度利多卡因应用于超声引导喉上神经阻滞,其效果相当,但1%利多卡因并发症更少,更加安全。另有研究表明,高浓度利多卡因对神经毒性作用较低浓度大[4]。本研究在超声引导下用1%利多卡因2 mL进行阻滞,获得满意的阻滞效果,这与王俊安等[5]的研究结果一致。
血浆儿茶酚胺和皮质醇是机体应激反应相当敏感的生化指标[6]。在全身麻醉苏醒期,麻醉深度随着麻药的逐渐停止而愈来愈浅,病人的意识也相应地逐渐恢复,再加上伤口疼痛、气管导管等对咽喉和气管部位的强烈机械刺激,而口咽部及气管黏膜表面分布众多伤害性刺激感受器[7],引起反射性蓝斑-交感神经-肾上腺髓质系统以及下丘脑-垂体-肾上腺皮质系统兴奋,并分泌神经内分泌激素,使机体的代谢反应和功能发生一系列变化,具体表现为儿茶酚胺(包括肾上腺素、去甲肾上腺素和多巴胺)和糖皮质激素(主要是皮质醇)分泌增加,从而导致血压升高、心率增快等血流动力学的剧烈波动,特别是对老年合并高血压病的病人,因其心脑血管系统退变,若不采取任何措施而直接拔除气管内导管,更易引起心绞痛、心律失常,甚至引发更严重的并发症,如心肌梗死、脑卒中等。在本研究中,与实施喉上神经阻滞的病人相比,未行喉上神经阻滞的病人血流动力学及生化指标波动更明显。
喉上神经起源于迷走神经,在舌骨水平分为外支和内支[8]。内支在声带水平以上提供喉部黏膜的感觉神经支配,外支为环甲肌提供运动供应[9-10],对喉上神经内支进行阻滞,能使舌根、会厌及声门裂以上喉黏膜均被麻醉[11],阻断了伤害性通路的传导,从而有效抑制气道应激反应。以往由于超声技术及设备的贫乏,喉上神经阻滞的研究多为盲探经验法[12],由于其操作复杂、成功率不满意和并发症发生率较高[13]等极大限制了其在临床麻醉中的应用。有报道指出在超声引导下行喉上神经阻滞,可提高穿刺成功率[14],对于颈部活动受限的病人更有利[15-16]。本研究在超声引导下进行阻滞,定位准确,操作过程简单,阻滞效果确切。但血浆儿茶酚胺和皮质醇水平易受多种因素的影响,故需进一步的大样本研究。对于对血流动力学波动要求较为严格的病人的麻醉,如冠心病、脑血管畸形、主动脉夹层、糖尿病微血管病变等,喉上神经阻滞可能更有价值。
综上所述,1%利多卡因超声引导下双侧喉上神经内支阻滞可有效抑制围气管拔管期的应激反应,可使合并高血压病的老年病人能更加安全、平稳地度过围气管拔管期,在大力提倡舒适化医疗的今天,值得临床推广应用。
