重症肌无力胸腺切除术后缓解与复发的临床观察
2020-02-19李文文李然刘欣欣景筠
李文文 李然 刘欣欣 景筠
胸腺是重症肌无力(myasthenia gravis,MG)发病的起始器官。2015年中国MG诊疗指南[1]、2016年MG管理国际共识[2]均认同MG患者可于胸腺切除手术中获益。研究表明,尽早手术、手术联合免疫调节治疗可使MG患者获益更大[3];随着术后时间的延长,MG完全缓解率会逐渐增加[4]。然而仍有一部分患者于术后出现症状加重或复发。本研究随访观察了67例伴或不伴胸腺瘤的MG患者胸腺切除术后不同时间节点干预后状态的变化及复发情况,分析其术后转归的影响因素,以期为临床治疗提供借鉴。
1 对象和方法
1.1 对象收集2017年9月至2018年12月作者医院就诊的MG患者67例。纳入标准:(1)符合MG诊断标准[1];(2)年龄15~70岁;(3)拟行胸腺切除术。排除标准:(1)入组前3个月内使用过大剂量激素〔>1 mg/(kg·d),连用4周〕或长效免疫抑制剂;(2)合并严重器官损害;(3)罹患严重感染性疾病。本研究获得首都医科大学附属北京同仁医院伦理委员会的批准(伦理批准文号:TRECKY2018-054)。
1.2 方法
1.2.1资料收集:收集患者人口学资料、病史、辅助检查、诊疗经过。
1.2.2随访:于行胸腺切除治疗术后1、6、12个月及病情变化时随访,记录术后患者病情变化及药物治疗情况,观察MG定量评分(quantitative myasthenia gravis score,QMGs)、干预后状态、复发情况。理想状态定义为达到美国重症肌无力基金会(myasthenia gravis foundation of America,MGFA)干预后状态的“轻微异常(minimal manifestations)及更好状态”[5]。复发定义为原有症状体征加重,或症状改善后再次出现,复发加重持续时间须长于24 h。
1.3 统计学处理采用SPSS22.0软件进行数据分析,符合正态性分布的计量资料采用均数±标准差表示,两均数间比较采用t检验;非正态分布的计量资料采用中位数(四分位数间距)表示,采用秩和检验和配对样本秩和检验;计数资料采用卡方检验、连续校正卡方检验及精确概率法;将单因素分析中P<0.1的因素带入Logistic回归分析影响预后的因素;采用Kaplan-Meier生存分析法分析不同临床特征分组间手术后复发时间的差异。以P<0.05为差异具有统计学意义。
2 结果
2.1 MG患者基本资料67例患者中,女32例(47.8%),男35例(52.2%);眼肌型MG(ocular myasthenia gravis,OMG)41例(61.2%),全身型MG(generalized myasthenia gravis,GMG)26例(38.8%);61例行乙酰胆碱受体抗体(acetylcholine receptor antibodies,AChR-Abs)检测,其中阳性52例(85.2%),阴性9例(14.8%),AChR-Abs强阳性(≥20 mmol/L)28例(41.8%);胸腺病理示非胸腺瘤54例(80.6%)(胸腺增生41例、萎缩11例、囊肿2例),胸腺瘤13例(19.4%)(AB型2例、B1型1例、B2型3例、B1-B2混合型1例、B2-B3混合型6例)。起病年龄11~69岁,中位数50岁,四分位数间距22岁。手术年龄15~69岁,中位数51岁,四分位数间距24岁。术后随访时间平均(10.8±4.5)个月,67例术后随访时间>1个月,58例>6个月,38例>12个月。
非胸腺瘤与胸腺瘤-MG患者临床特征比较结果见表1。胸腺瘤-MG组QMGs评分、AChR-Abs强阳性比例高于非胸腺瘤-MG组(P<0.05)。
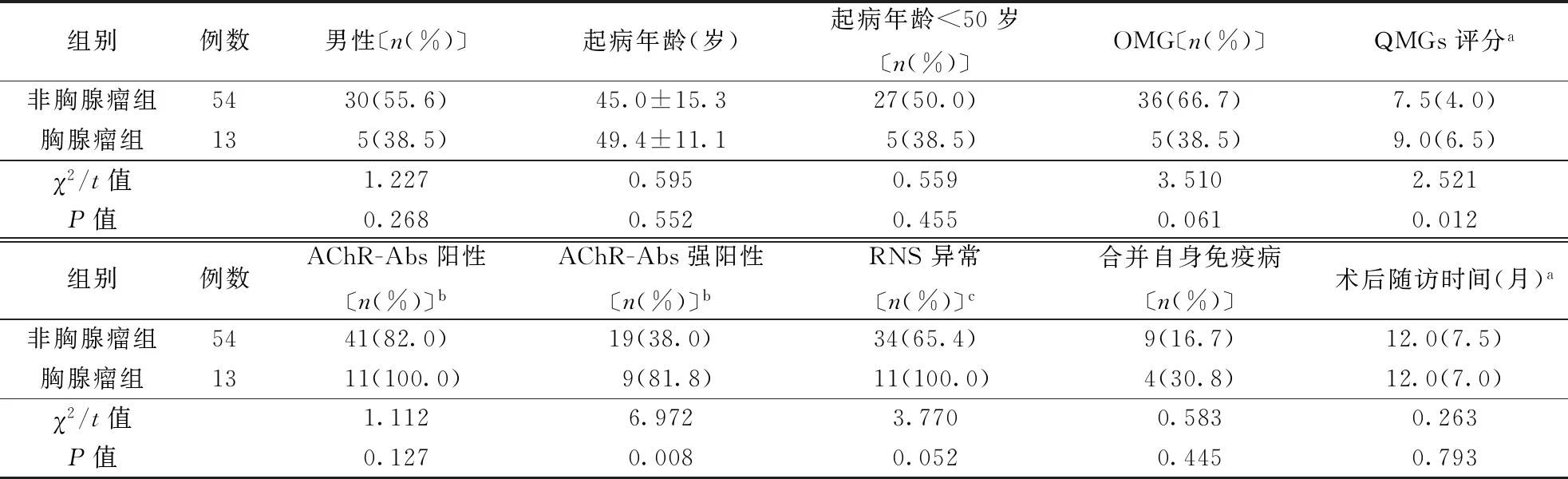
表1 非胸腺瘤与胸腺瘤MG临床特征比较
注: MG:重症肌无力,OMG:眼肌型MG,QMGs:MG定量评分,AChR-Abs:乙酰胆碱受体抗体,RNS:重复频率神经刺激;下表、下图同。a:数据以中位数(四分位数间距)表示;b:非胸腺瘤组50例、胸腺瘤组11例进行检测;c:非胸腺瘤组52例、胸腺瘤组11例进行检测
2.2 术后QMGs动态变化与术前比较,非胸腺瘤MG术后1、6、12个月QMGs均下降(Z= -2.092,P=0.036;Z=-4.383,P=0.000;Z=-3.949,P=0.000),胸腺瘤MG术后6、12个月QMGs下降(Z=-2.207,P=0.000;Z= -2.023,P=0.000),而术后1个月QMGs无统计学变化(Z=1.893,P=0.058)。结果见图1。
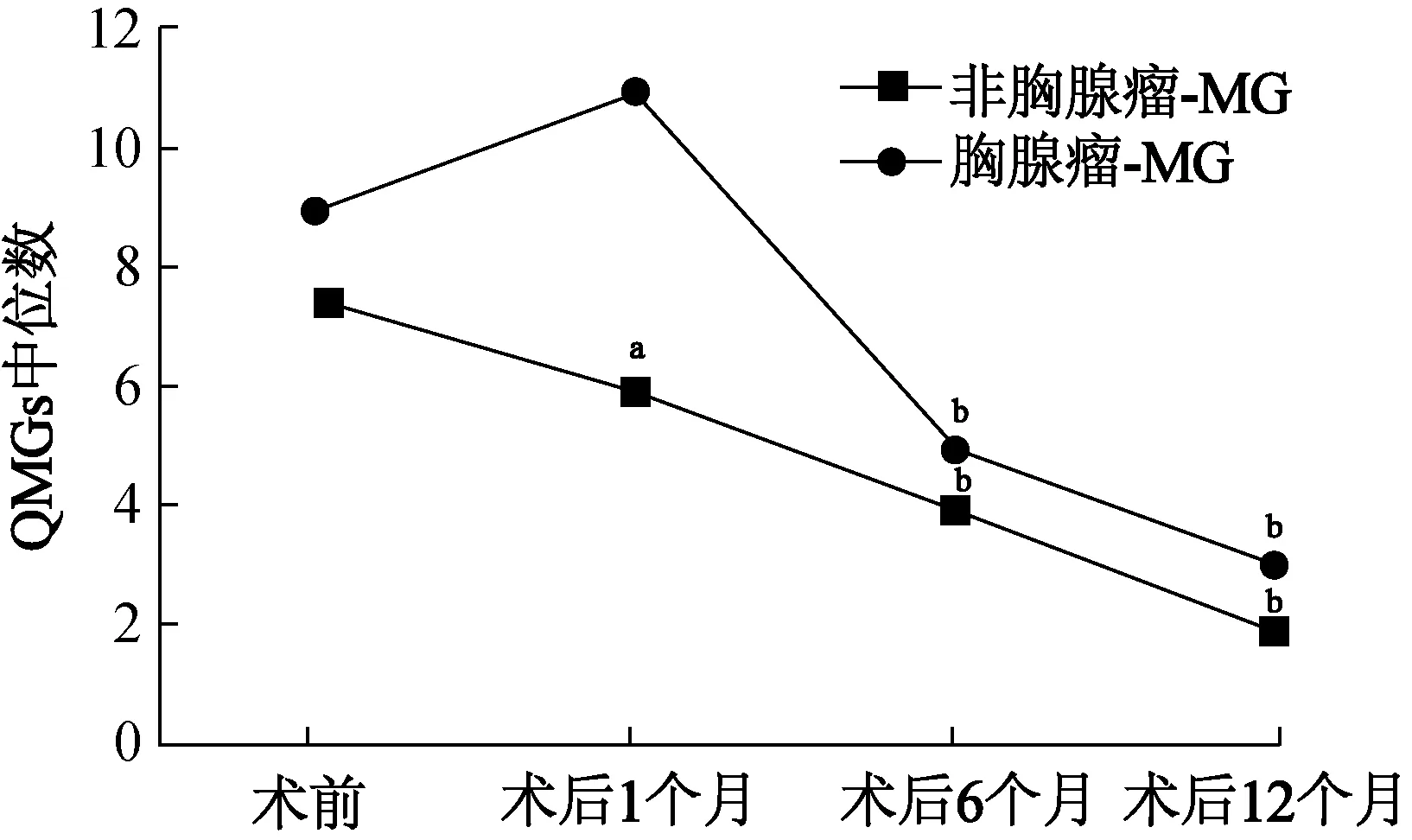
注:与术前比较,aP<0.05,bP<0.01图1 不同胸腺病理类型MG患者QMGs变化趋势
与术前比较,OMG组术后1、6、12个月QMGs均下降(Z=-2.325,P=0.020;Z=-4.086,P=0.000;Z=-3.524,P=0.000),GMG组术后6、12个月QMGs下降(Z=-2.732,P=0.006;Z=-2.829,P=0.005),而术后1个月QMGs无统计学变化(Z=-0.468,P=0.640)。结果见图2。
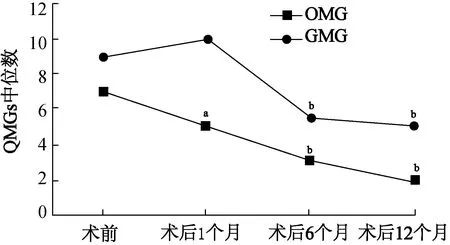
注:与术前比较,aP<0.05,bP<0.01图2 不同分型MG患者QMGs变化
2.3 术后理想状态率及预后因素分析随访中共有31例(46.3%)达到理想状态,36例未达理想状态。非胸腺瘤-MG组和胸腺瘤-MG组术后随访1、6、12个月理想状态率比较差异均无统计学意义(P>0.05)。单因素分析影响术后达理想状态的因素,结果显示,OMG比例、起病-手术间隔时间<6个月比例差异有统计学意义(P<0.05)。将单因素分析P<0.1的因素进行多因素Logistic回归分析,结果显示OMG、早手术是MG术后达到理想状态的有利因素。结果见表2~4。

表2 MG患者术后不同时间随访达理想状态率比较〔n(%)〕
注:—:采用精确概率法,无统计量值
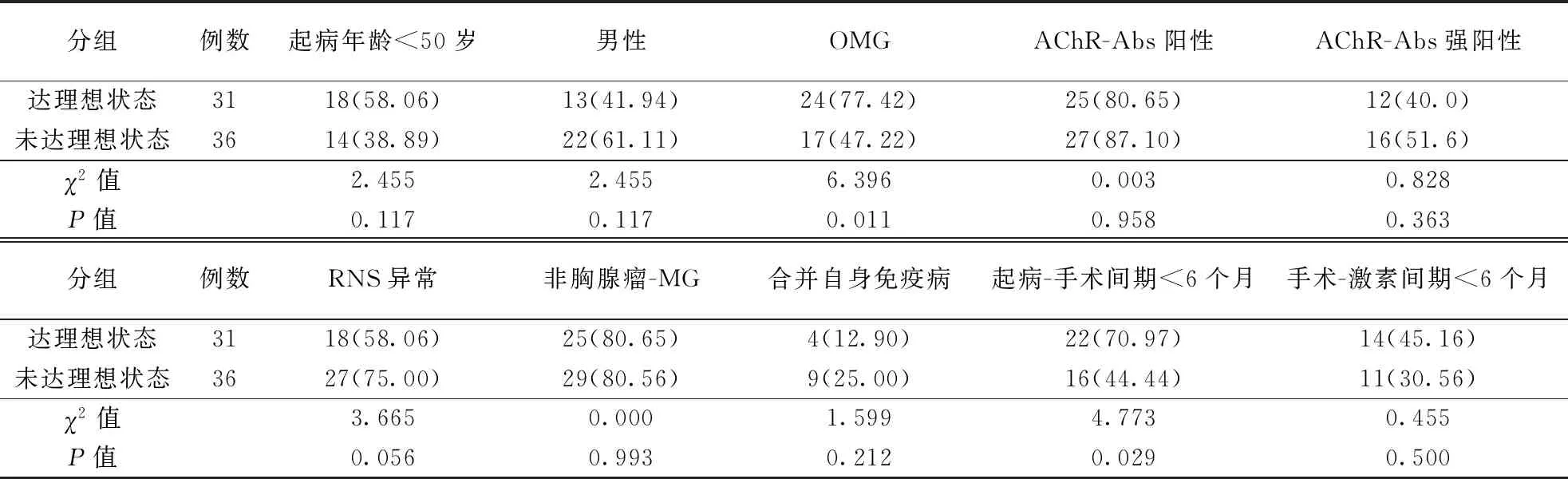
表3 影响MG患者胸腺切除术后理想状态的单因素分析结果〔n(%)〕
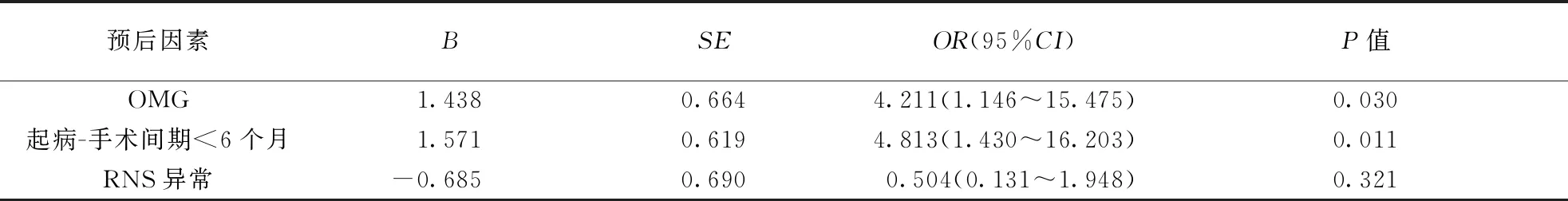
表4 影响MG患者术后达理想状态因素的Logistics回归分析结果
2.4 MG术后复发及其预后因素分析术后21例(31.3%)患者复发,46例未复发。手术-复发间隔时间中位数3个月,四分位数间距为5.5个月,年化复发率为(1.07±0.41)次/年。21例复发者中,14例(66.67%)是在术后经免疫治疗(激素+免疫抑制剂)前发生,1例(4.76%)于激素减量至16 mg/d时复发,1例(4.76%)于激素减量至4 mg/d时复发,其余5例(23.81%)于减停激素后复发。术后加用免疫抑制剂后仅2例(2.99%)患者复发。胸腺瘤组中4例复发均发生于术后1个月内,两组术后1个月复发率比较差异有统计学意义(P<0.05)。4例胸腺瘤-MG复发患者中,3例为B2-B3混合型,1例为B1-B2混合型。结果见表5。

表5 MG患者术后不同时间随访复发率比较〔n(%)〕
注:—:采用精确概率法,无统计量值

图3 不同AChR-Ab滴度(A)及伴和不伴胸腺瘤(B)MG患者术后复发Kaplan-Meier曲线分析
影响MG术后复发的单因素分析结果见表6。使用Kaplan-Meier生存分析法比较不同临床特征组手术后复发的差异,发现AChR-Abs强阳性组较非强阳性组复发快〔手术-复发间隔时间中位数(四分位数间距):1.5(2.75)个月比4.0(5.0)个月,P=0.038〕、胸腺瘤组较非胸腺瘤组复发快〔手术-复发间隔时间中位数(四分位数间距):3.0(5.0)个月比1.0(0.0)个月,P=0.001〕。结果见图3。

表6 影响MG患者胸腺切除术后复发的单因素分析结果〔n(%)〕
3 讨论
本研究发现,胸腺切除术后MG患者QMGs逐渐下降,与之相应的术后理想状态率随时间推移而升高,提示胸腺切除治疗MG的远期疗效较好。一项针对非胸腺瘤MG泼尼松联合胸腺切除治疗的多中心、单盲、前瞻性研究(MGTX)结果显示,随访3年、5年时手术联合激素组较单用激素治疗组QMGs明显下降,日均激素量也明显下降[6-7]。另有研究显示,手术患者完全缓解率随术后时间延长而逐渐增加,于术后15年达高峰[4]。
目前普遍认为,对于伴胸腺瘤、AChR-Abs阳性、起病年龄<50岁的GMG患者可择期行胸腺切除术,而对于单纯OMG患者并不常规推荐行手术治疗[8-9]。但胸腺切除可能减少OMG患者的GMG转化率,提高OMG症状改善率[10]。本研究发现,OMG、早期手术是病情缓解的有利因素。据一项纳入了110例行胸腺切除治疗OMG的回顾性研究,在中位随访时间33.5个月内,手术改善率达84.6%[11]。一项Meta分析[12]结果显示术后OMG缓解率达50%。OMG术后症状快速缓解还可能是获得完全稳定缓解的预后标志[13]。2014年OMG治疗指南[14]给出的建议是,手术不作为OMG的一线治疗,但在药物治疗效果不佳时可以考虑。关于术前症状持续时间和手术效果之间关系,起病-手术间隔时间≤24[15]、<12[16]或≤6个月[17]的患者较间隔时间更长的患者手术疗效更好。本研究结果亦显示起病6个月内的早期手术者预后较好,究其原因,可能系早期胸腺切除及时有效地阻止了异位生发中心的形成,减少了AChR-Abs特异性免疫细胞的产生。
胸腺瘤-MG与非胸腺瘤-MG的发病机制不同[18]:非胸腺瘤-MG患者胸腺中的异位生发中心具有重要作用,分泌AChR-Abs的B细胞的特异性分化是胸腺所特有的,移除胸腺后阻断了该种B细胞的产生[19]。而胸腺瘤-MG发病机制是由于获得性胸腺阴性选择作用缺乏。本研究结果发现,AChR-Abs强阳性、胸腺瘤-MG术后短期内复发风险较大。胸腺瘤-MG保存了胸腺上皮细胞诱导T细胞分化的作用[20],此种T细胞可位于外周血液、淋巴结甚至骨髓中,胸腺切除虽然减少了胸腺上皮细胞的诱导作用,但该类型T细胞的作用仍然存在,这也可能是胸腺瘤-MG术后短期内容易复发加重的原因。研究发现,胸腺瘤-MG术后病情加重概率大[21];胸腺瘤分期越高,术后症状加重的风险越大[22];胸腺切除术后胸腺瘤-MG血清抗体滴度下降幅度低于非胸腺瘤-MG[23]。本研究中4例复发的胸腺瘤-MG患者均于术后1个月内出现症状加重复发,其原因可能与该4例胸腺瘤患者的病理分期较高及术前病情较重有关。
通常认为胸腺瘤-MG术后较胸腺增生-MG预后差[24]。本研究显示胸腺瘤-MG患者虽然术后短期内病情复发加重风险高于非胸腺瘤-MG,但远期预后结局差异不大。也有研究支持本研究的观点,认为胸腺瘤-MG术后预后无异于胸腺增生MG[25];甚至有研究[26]认为胸腺瘤-MG较胸腺增生-MG预后好,可能与该研究中入组的胸腺瘤-MG病情相对较轻相关。
本研究发现,胸腺切除术后复发率随时间延长升高,复发多发生于免疫抑制治疗前,激素减量或停用后。因此,术后定期监测病情变化,及时联合药物治疗是必要的,术后减停激素需要慎重。
综上,药物治疗效果不好的OMG患者也能从胸腺切除手术中获益,建议对具有一定适应证的MG患者早期行胸腺切除。AChR-Abs强阳性、胸腺瘤-MG患者术后早期复发风险大,应在病情相对稳定后再行手术治疗;如术后病情不缓解需尽早联合免疫抑制调节治疗。即使术后症状缓解的患者,仍然存在复发风险,激素及免疫抑制剂须谨慎减量和停药。由于本研究为单中心研究,例数较少,尚需扩大样本进一步研究。
