某院痛风患者疾病认知和诊疗现状调查分析
2020-02-07曹利娟陆卓莉莫李立谢瑞杰李俊明刘代华
曹利娟 陆卓莉 莫李立 谢瑞杰 李俊明 刘代华
广西壮族自治区柳州市人民医院药学部,广西柳州 545006
痛风是一种单钠尿酸盐沉积所致的晶体相关性关节病,与嘌呤代谢紊乱和(或)尿酸排泄减少所致的高尿酸血症直接相关,属代谢性风湿病范畴[1]。痛风特指急性特征性关节炎和慢性痛风石疾病,可并发肾脏病变,重者可出现关节破坏、肾功能受损,也常伴发代谢综合征,如腹型肥胖、高脂血症、高血压、2 型糖尿病以及心血管疾病。近年来,随着我国人民生活水平的不断提高,人们生活方式及饮食结构的改变,高尿酸血症的患病率呈逐年上升趋势,并呈年轻化趋势,已成为仅次于糖尿病的第二大代谢性疾病[2]。痛风分为急性发作期和间歇发作期,早期急性发作间隔时间较长,容易被忽视,且发作期和间歇期所使用的药物不同,导致患者对疾病的相关知识认识不足,治疗的依从性差,治疗效果欠佳。本研究对我院痛风住院患者进行痛风相关知识和诊疗现状进行调查,评估痛风患者对疾病相关知识的认知现状和诊疗现状,进一步明确对痛风患者用药教育的切入点和方法。
1 资料与方法
1.1 一般资料
2018 年6 月~2019 年6 月在柳州市人民医院住院治疗的痛风患者,共计纳入200 例,均符合1977 年美国风湿病学会(ACR)痛风性关节炎的分类标准。
1.2 调查方法
采用现场发放调查问卷的方式,使用统一的标准问卷,由经过统一培训的调查员现场发放调查问卷,以确保受试者能正确理解所有的问题,受试者自行填写完毕后由调查员现场收回问卷。调查问卷主要内容包括患者的一般情况(年龄、性别、家族史、痛风疾病史、有无痛风石、合并疾病及用药情况)、痛风相关知识(痛风禁忌饮食、痛风可导致的并发症、尿酸控制目标、了解疾病的渠道、是否接受过医务人员的系统教育)以及痛风的诊疗情况(急性发作期和间歇期的用药情况)。
1.3 统计学方法
采用SPSS22.0 统计学软件进行数据分析,受试者年龄以均数±标准差()表示,不同性别受试者年龄的差异比较采用独立样本t 检验,计数资料以频数及百分数描述,组间比较采用χ2检验,P <0.05 为差异有统计学意义。
2 结果
2.1 基本情况
200 例调查对象,收回有效问卷200 份,应答率为100%。其中,男性173 例,女性27 例。男性患者的平均年龄为(60.180±1.022)岁,女性患者的平均年龄为(75.070±1.489)岁,男性患病年龄明显低于女性,差异有统计学意义(t=63.817,P=0.000)。痛风病程≥10 年的患者有78 例,占39.00%;有痛风石的患者有98 例,占49.00%;合并伴发高血压、糖尿病、冠心病等代谢性疾病的患者有158 例,占79.00%。见表1。

表1 200例痛风患者的基本情况
2.2 痛风患者对疾病认知情况的分析
156 例痛风患者认识到食用海鲜、肉汤、动物内脏、饮酒等会诱发痛风发作,占78%;112 例痛风患者不知道长期高尿酸血症会对身体造成损害;仅20 例患者知道尿酸的控制目标;55 例患者接受过专科医务人员的疾病教育,见表2。

表2 200例痛风患者对疾病的认知情况分析
2.3 痛风患者诊疗情况分析
2.3.1 急性发作期用药 痛风急性发作时,有163 例患者服用非甾体抗炎药物,75 例患者服用糖皮质激素,5 例患者服用别嘌醇等降尿酸药物来缓解症状,56 例患者同时服用非甾体抗炎药物和糖皮质激素止痛治疗,追问患者病史,发现18 例患者在同时服用非甾体抗炎药物和糖皮质激素期间出现过消化道出血,见表3。
2.3.2 间歇期用药情况 痛风间歇期,有110 例患者不服用降尿酸药物,15 例患者从确诊后就规律服用别嘌醇、苯溴马隆等降尿酸药物(表3)。其中,有75 例患者存在间断性服用降尿酸药物,中断服用降尿酸药物的主要原因是顾虑药物不良反应和服用降尿酸药物初期会诱发痛风急性发作,见表4。
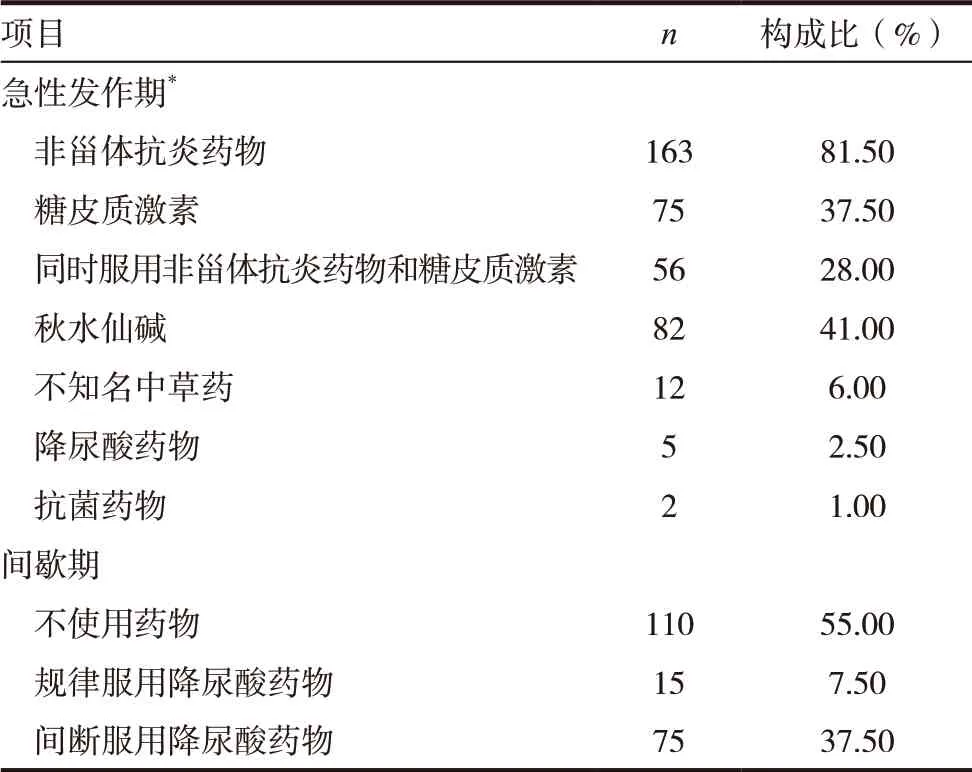
表3 200例痛风患者的诊疗情况分析

表4 75例患者间歇期中断服用降尿酸药物的原因
3 讨论
痛风多发于男性,数据显示有95%的痛风患者发生于男性,起病一般在40 岁以后,且患病率随着年龄的增长而增加,近年来痛风发病呈年轻化趋势,女性患者大多出现在绝经后,可能与绝经后体内雌激素水平下降有关,雌激素能促进尿酸排泄[3]。本研究结果显示,女性痛风患者的平均年龄均较大,且显著高于男性,这与国内外大部分研究结果相符[4-5]。
痛风的治疗目标是迅速有效地缓解和消除急性发作症状,预防急性关节炎的复发,纠正高尿酸血症,促使组织中沉积的尿酸盐晶体溶解,并防止新的晶体形成,从而逆转和治愈痛风,同时治疗其他伴发的相关疾病。当前,临床治疗较好的方案包括非药物治疗和药物治疗两个方面。非药物治疗主要是适当调整患者的生活方式和饮食结构,其中最主要的就是避免高嘌呤饮食和避免饮酒。本研究受试患者大部分知晓海鲜、动物内脏、肉汤、啤酒等为高嘌呤饮食,但不知晓浓茶、红茶、甜点以及果糖含量高的水果等也能升高尿酸。
高尿酸血症是痛风发生最重要的生化基础和最直接的危险因素,也是引发2 型糖尿病和高血压的独立高危因素[6],血尿酸水平每增加60μmol/L,新发糖尿病和高血压的风险分别增加17%和13%[7-8]。血尿酸水平升高还会导致尿酸性肾病,进而增加肾功能衰竭的风险[9]。本研究受试者中超过半数的患者认为高尿酸不会对身体造成危害,少数患者认为高尿酸血症会造成骨关节破坏,知晓高尿酸会导致高血压、2 型糖尿病和肾功能损害的患者仅1/10 左右。这与受试患者中大部分通过电视、媒体、报刊杂志及患者之间相互交流来了解痛风知识,未得到专科医护人员的指导有关。
根据《2016 年中国痛风诊疗指南》,痛风急性发作时,推荐首先使用非甾体抗炎药物缓解症状,对非甾体抗炎药物有禁忌的患者可单独使用低剂量秋水仙碱。对非甾体抗炎药物和秋水仙碱不耐受的痛风患者,可短期单用糖皮质激素。本研究中,81.50%的痛风患者在急性发作时选用非甾体抗炎药物,41.00%和37.50%的痛风患者分别选用秋水仙碱和糖皮质激素,这与上述指南推荐一致。本研究大部分为痛风患者的病史超过5 年,急性发作次数频繁,为了快速缓解疼痛,部分患者会选择非甾体抗炎药物联合糖皮质激素治疗。非甾体抗炎药物通过抑制环氧化酶来阻断花生四烯酸与前列腺素的转化过程,以达到抗炎、镇痛、解热的作用,该类药物临床疗效理想,但胃肠道不良反应也不容忽视,主要表现为消化道溃疡、消穿孔、出血等[10]。非甾体抗炎药物导致上消化道出血的机制非常复杂,可能与以下因素有关:①抑制环化酶-1(COX-1),从而减少胃黏膜血流量,削弱上皮细胞的自我修复能力,降低胃黏膜的屏障作用;②抑制血栓素A2的合成,从而抑制血小板聚集,抑制血液凝固,诱发出血[11-12];③干扰生长因子,减少内皮细胞增生,减少溃疡的血管形成,减少肉芽组织的生长,延迟溃疡的愈合[13]。糖皮质激素可刺激胃酸或胃蛋白酶的分泌,抑制黏液和HCO3-分泌,降低胃肠黏膜对胃酸的抵抗能力,诱发或加重胃、十二指肠溃疡,甚至发生消化道出血和穿孔[14]。非甾体抗炎药物与糖皮质激素合用会引起消化道出血风险增加,因此为避免消化道出血风险,使用时应及时向患者说明避免非甾体抗炎药物与糖皮质激素合用,可以选用选择性环氧化酶-2(COX-2)如塞来昔布、美洛昔康等止痛药物,以减少胃肠道损伤等副作用。但最根本的办法是将尿酸控制在正常范围,减少急性发作次数。
痛风间歇期应长期有效地控制血尿酸水平,降尿酸药物包括抑制尿酸合成的药物如别嘌醇和非布司他,增加尿酸排泄的药物如苯溴马隆和丙磺舒。本研究调查发现,有55.00%的患者间歇期不使用降尿酸药物,部分患者认为非甾体抗炎药物、糖皮质激素和秋水仙碱这些药物有降尿酸作用,仅7.50%的患者规律服用降尿酸药物,37.50%的患者间断性的服用降尿酸药物。半数患者中断降尿酸药物治疗的原因是顾虑长期服用降尿酸药物产生的不良反应。别嘌醇的不良反应与所用剂量有关,应从小剂量开始服用,当使用最小有效剂量能够使血尿酸达标时,尽量不增加剂量。偶有患者使用别嘌醇出现严重的剥脱性皮炎,别嘌醇相关严重超敏反应与亚裔人群的白细胞抗原HLA-B*5801 密切相关[15],可建议有条件的患者在使用别嘌醇前先进行该基因检测,对于阳性的患者应禁止使用别嘌醇。非布司他和苯溴马隆可能会引起肝功能损害,需要交代患者定期监测肝功能。苯溴马隆服药期间需大量饮水以增加尿量来促进尿酸排泄,避免排泄尿酸过多而在泌尿系统形成结石。患者服用非布司他初期,经常会诱发痛风频繁发作,这是因为血尿酸浓度降低导致组织中沉积的尿酸盐动员。部分患者由于这一原因而中断降尿酸治疗,需要交代患者在降尿酸治疗初期,同时服用非甾体抗炎药物或秋水仙碱来预防痛风发作。
通过对本调查问卷结果的分析,发现痛风患者对痛风的基本常识和治疗药物了解不够,对疾病的认知水平会影响患者诊治的依从性[16]。医务人员可通过痛风病友见面会、组织相关讲座、电话随访及建立微信病友群等方式加强患者对痛风疾病的重视,普及痛风相关知识,提供可靠的生活干预措施,针对性地宣传急性发作期缓解药物和间歇期降尿酸治疗药物的相关知识,提高患者的依从性,改善诊疗现状。
