超重/肥胖2型糖尿病患者腹部脂肪分布与胰岛素抵抗的相关性
2020-02-07莫帅帅孙立娟
莫帅帅,孙立娟
(1.吉林大学中日联谊医院 内分泌科,吉林 长春130033;2.徐州矿务集团总医院,江苏 徐州610000)
糖尿病(DM)和超重/肥胖对人类健康的威胁越来越明显。发病率和致死率成逐年上升的趋势[1]。2型糖尿病(T2DM)伴有超重/肥胖者,尤其是伴有腹型肥胖(中心性肥胖)与胰岛素抵抗(IR)的关系越来越备受人们关注。体内脂肪的堆积导致的胰岛素抵抗是T2DM发病率增加一个重要环节。我国超重/肥胖的人群脂肪组织以聚集在腹部皮下和或腹腔内脏周围为特征,而我国T2DM多数伴有腹型肥胖[2]。研究显示内脏脂肪和皮下脂肪两者在脂肪合成、分泌功能、受体分布和细胞内酶活性等方面存在不同的差异[3]。而国内外有关超重/肥胖者腹部脂肪不同分布(皮下脂肪、内脏脂肪)对胰岛素抵抗是否存在差异的研究数据较少。本研究旨在探讨超重/肥胖的T2DM患者腹部脂肪组织在皮下或内脏堆积与胰岛素抵抗的关系。
1 对象与方法
1.1 研究对象
选择2017年8月-2018年3月就诊于吉林大学中日联谊医院内分泌科门诊及住院部符合1999年WHO 2型糖尿病最诊断标准的患者316例为研究对象;排除标准:(1)1型或其他特殊类型的糖尿病等;(2)2型糖尿病合并有应激状态(创伤、手术、感染、烧伤);(3)妊娠、哺乳期或长期服用避孕药妇女;(4)其他原因引起的肥胖(如多囊卵巢综合征、皮质醇增多症、甲状腺功能减退症、垂体瘤等); (5)严重肝肾功能不全。根据体重指数(BMI)和腹腔内脂肪面积(VA)和腹部皮下脂肪面积(SA)分为病例对照组(BMI<24 kg/m2,VA<100 cm2,SA<220 cm2,102例)、皮下脂肪组(BMI≥24 kg/m2,VA<100 cm2,SA≥220 cm2,106例)和内脏脂肪组(BMI≥24 kg/m2,VA≥100 cm2,SA<220 cm2,108例)。
1.2 研究方法
记录入选患者一般资料和生化指标,包括年龄、身高、体重、糖尿病病程、 收缩压(SBP)、舒张压(DBP)、腰围(WC)、体重指数(BMI)、腹腔内脏脂肪面积(VA)、腹部皮下脂肪面积(SA)、空腹血糖( FBG)、空腹胰岛素(FINS)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、总胆固醇(TC)、甘油三脂(TG)。并计算稳态模型胰岛素抵抗指数(HOMA-IR)。计算公式:BMI=体重(kg)/身高2(m2);HOMA-IR=FINS×FPG/22.5。
1.3 统计学方法

2 结果
2.1 三组间各指标的对比
三组间的年龄、性别、病程均无统计学差异(P>0.05);内脏脂肪组和皮下脂肪组与病例对照组的WC、BMI存在差异,具有统计学差异(P<0.05),内脏脂肪组与皮下脂肪组间无统计学差异(P>0.05);三组间SBP、DBP、VA、SA、TG、TC、LDL-C、HDL-C、HOMA-IR均有差异,具有统计学差异(P<0.05或P<0.01)(表1)。
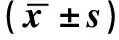
表1 三组间各项指标对比
注:与病例对照组比较*P<0.05,**P<0.01;与皮下脂肪组比较#P<0.05。
2.2 多重回归分析
对三组间均有差异的指标(P<0.01或P<0.05)进行多因素多重回归分析。结果显示:SBP(B=2.474,P=0.021)、DBP(B=1.963,P=0.027)、VA(B=4.832,P<0.001)、SA(B=3.578,P=0.014)、TG(B=1.966,P=0.029)、TC(B=0.990,P=0.032)、LDL-C(B=1.369,P=0.047)与HOMA-IR呈正相关性;HDL-C(B=-1.749,P=0.031)与HOMA-IR呈负相关性;且VA与HOMA-IR相关性最强(见表2)。

表2 多因素多重回归分析HOMA-IR相关影响因素
注:以HOMR-IR为因变量,以连续变量(SBP、DBP、VA、SA、TG、TC、LDL-C、HDL-C)为自变量进行多因素多重回归分析。
3 讨论
据相关文献显示,在非洲裔美国人中,已经观察到腹部VA和SA增加与IR密切相关[4,5]。然而,其他研究表明,腹型肥胖的T2DM患者中内脏脂肪组织增多的个体的IR发生率高于皮下脂肪组织增多个体[6]。此观点与本研究的结果相符合。部分国内学者认为内脂肪组织的堆积者随着脂肪组织的增多逐渐出现IR[7]。本研究相关分析表明超重/肥胖伴有2型糖尿病的患者腹部体脂含量的增多与IR、高胰岛素血症具有一致性(P<0.05),并且与腹部皮下脂肪组织增多者相比,内脏脂肪组增多者IR、高胰岛素血症更为显著(P<0.05)。
针对国内外大量关于超重/肥胖患者体内脂肪组织分布与胰岛素抵抗的研究,临床上用来反应体内脂肪组织的指标多为BMI、腰围、腰臀比等简易参数,只能反应脂肪组织在人体全身的分布情况,并不能准确反应腹部脂肪的堆积情况。计算机断层扫描或核磁共振成像测定VA≥100 cm2可以诊断为内脏脂肪型肥胖[8]。本研究应用内脏脂肪测量装置定量测量VA、SA,显示内脏脂肪组、皮下脂肪组的VA和SA,明显多于病例对照组(P<0.01),并且内脏脂肪组VA多于皮下脂肪组(P<0.01);三组的HOMA-IR均增高(P<0.05),并且内脏脂肪组、皮下脂肪组HOMA-IR高于正常对照组(P<0.05),内脏脂肪组HOMA-IR高于皮下脂肪组(P<0.05)。表明T2DM患者无论是否伴有超重/肥胖,其机体对胰岛素的反应性都有下降,存在不同程度的胰岛素抵抗;而伴有超重/肥胖的T2DM患者,因其腹部脂肪组织异常堆积,会导致机体对胰岛素的敏感性更低,胰腺功能受损更加严重,IR更加明显,尤其是腹腔内脏脂肪型肥胖者,其机体的胰岛素敏感性最低,IR最显著。在本研究多元回归分析结果显示:SBP(B=2.474,P=0.021)、DBP(B=1.963,P=0.027)、VA(B=4.832,P<0.001)、SA(B=3.578,P=0.014)、TG(B=1.966,P=0.029)、TC(B=0.990,P=0.032)、LDL-C(B=1.369,P=0.047)与HOMA-IR呈正相关性;HDL-C(B=-1.749,P=0.031)与HOMA-IR呈负相关性;其中VA与HOMA-IR相关性最强,说明VA与胰岛素抵抗的关系最密切。此外也表明本研究应用内脏脂肪测量装置测量VA、SA评价IR程度较简易体脂参数敏感性高,与国内外应用核磁共振成像、计算机断层扫描测定内脏脂肪面积所得的研究结果具有良好的相关性[9,10]。
综上所述,VA、SA增多是超重/肥胖2型糖尿病患者IR增加的危险因素,尤以VA增多最为明显。2型糖尿病患者本身存在IR,腹部脂肪的异常堆积又进一步加重IR状态,导致机体对胰岛素敏感性更低、胰岛β细胞功能受损更严重。对于T2DM患者若腹部脂肪面积增多,尤其是内脏脂肪面积增多,则其病情较重,导致并发症提早出现且进展迅速。因此针对超重/肥胖的T2DM患者,降低腹部脂肪含量,尤其是内脏脂肪的含量的治疗是十分必要的。
