低位直肠癌患者行侧方淋巴结清扫对预后和复发、转移的影响
2020-02-03李程李建辉霍斌亮
李程,李建辉,霍斌亮
直肠癌临床较为常见,发病率呈逐年上升趋势,流行病学研究结果显示,我国直肠癌的发病率为每年6.85/10万,其中70%~80%为低位直肠癌。早期手术治疗,多学科综合治疗仍然是治疗直肠癌的最有效方法,5年生存率在50%~65%[1-3]。为了提高患者术后生活质量,外科医师既要根治性切除肿瘤,又要注意保护自主神经避免影响患者性功能及膀胱功能。全直肠系膜切除(total mesorectal excision,TME)的概念首次于1982年提出。TME的手术特点是通过锐性分离盆腔脏层和壁层之间的间隙,切除中下段直肠系膜,包括直肠后方和两侧的结缔组织、淋巴组织、动静脉、脂肪组织[4]。TME目前已在临床推广应用,在早期直肠癌的治疗中疗效确切。上个世纪50年代,有文献报道称,直肠癌发生侧方淋巴结转移可导致预后相对较差,单纯进行TME无法彻底清除直肠侧方淋巴结,因此术中建议使用侧方淋巴结清扫术,避免由于淋巴结清扫不彻底而导致的局部复发率的升高以及对病人总生存期的影响[5-6]。本文分析了对低位直肠癌患者行侧方淋巴结清扫对预后和复发、转移的影响。
1 资料与方法
1.1 一般资料
选择本院2015年1月至2019年1月收治的144例行根治术治疗的低位直肠癌患者为本次研究对象。纳入标准:①符合中国结直肠癌诊疗规范中直肠癌的诊断标准[7];②经术后病理检查确诊为低位直肠癌,肿瘤距齿状线≤5 cm。排除标准:①存在远处转移;②既往腹部其他恶性肿瘤史;③临床分期为I期;④合并严重心肺功能不全;⑤合并肝肾功能障碍;⑥凝血功能异常;⑦合并前列腺增生等其他影响排尿功能的泌尿系统疾病。本研究经院伦理委员会批准进行。
1.2 分组
144例患者根据手术方式不同分为研究组和对照组,分别为68例和76例。对照组采用TME,观察组给予TME+侧方淋巴结清扫术。两组性别、年龄、临床分期、分化程度、术前排尿功能指标、术前性功能分级等均无明显差异(P>0.05),见表1。
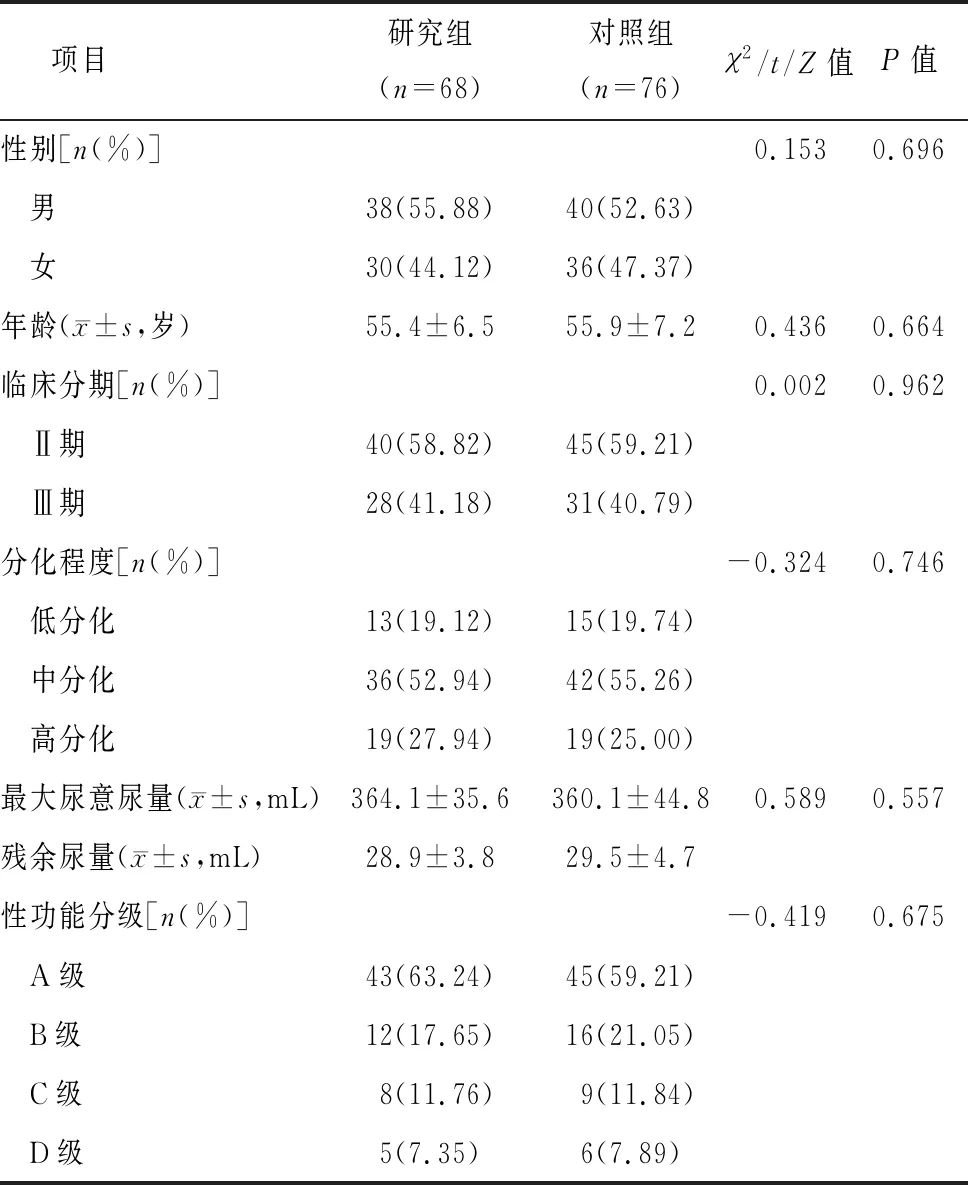
表1 两组临床资料比较
1.3 方法
回顾性分析144例患者的临床资料。比较两组手术相关指标:手术时间、失血量、术后最大尿意尿量、残余尿量、平均导尿时间、术后性功能分级。以所有低位直肠癌病例的生存期为时间变量(随访至术后84个月),将死亡定义为终点事件,将年龄、侵及深度、分化程度、肿瘤距齿状线距离、肿瘤最大直径、淋巴结转移个数、手术方式、临床分期作为协变量,纳入影响低位直肠癌预后的单因素Cox回归分析模型,将单因素分析中有统计学意义的变量纳入多因素Cox回归分析中,进行低位直肠癌患者预后多因素Cox回归分析。统计影响低位直肠癌预后的独立危险因素和保护性因素。
性功能分级参考文献[8]中的标准:A级,阴茎可勃起、性交及射精;B级,阴茎可勃起,不能射精;C级,阴茎勃起不坚;D级,阴茎不能勃起或轻微勃起不能性交。
1.4 统计学分析
2 结果
2.1 两组手术相关指标比较
两组手术相关指标比较结果见表2。统计结果显示,研究组手术时间长于对照组,术中失血量多于对照组,差异有统计学意义(P<0.05)。两组术后排尿功能指标及性功能分级均无统计学差异(P>0.05)。
2.2 两组预后相关指标比较
统计结果显示,研究组远处转移率、局部复发率均明显低于对照组,差异有统计学意义(P<0.05)。研究组1年生存率、3年生存率、5年生存率均明显高于对照组,差异有统计学意义(P<0.05),见表3、图1。
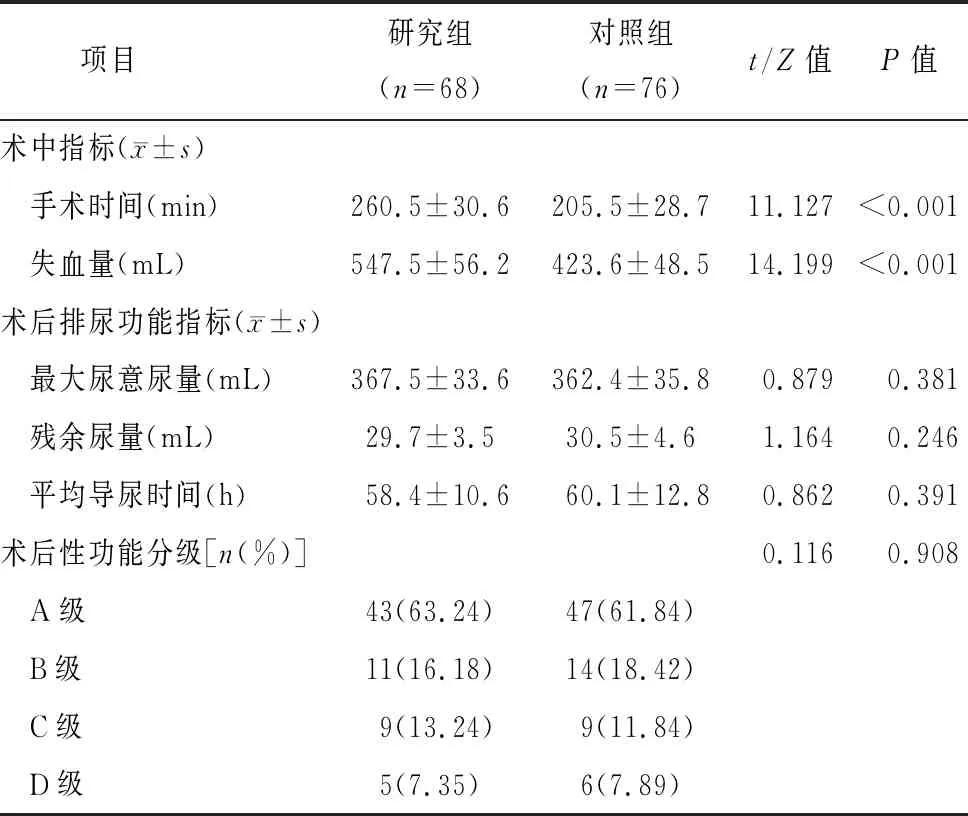
表2 两组手术相关指标比较
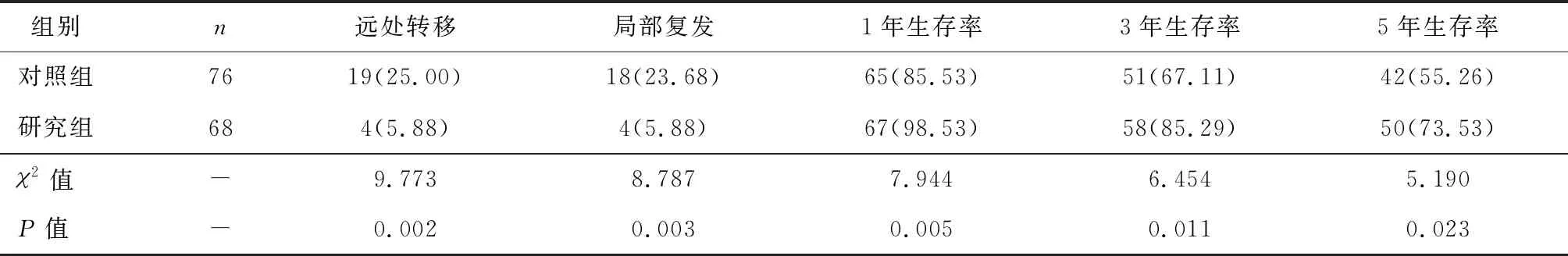
表3 两组预后相关指标比较 [n(%)]
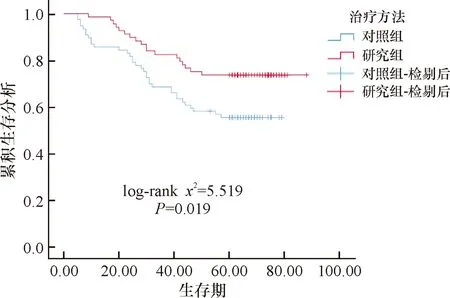
图1 两组生存分析函数图
2.3 低位直肠癌预后单因素Cox回归分析
单因素分析结果显示,侵及深度、分化程度、肿瘤最大直径、淋巴结转移个数、手术方式、临床分期为影响低位直肠癌患者预后的影响因素(P<0.05),见表4。
2.4 低位直肠癌预后多因素Cox回归分析
将单因素Cox回归分析中有统计学意义的变量纳入多因素Cox回归分析中,分析结果显示,侵及深度穿透固有肌层、肿瘤最大直径>3 cm、淋巴结转移个数>3个、临床分期Ⅲ期均是影响低位直肠癌患者预后的危险因素,TME+侧方淋巴结清扫手术方式是低位直肠癌患者预后的保护性因素(P<0.05),见表5。
3 讨论
淋巴结转移为直肠癌的主要转移方式之一[9],Shinsuke等[10]在研究中发现,低位直肠癌淋巴结总转移率明显高于高位直肠癌(91.8%vs71.5%),术中是否进行淋巴结清扫术目前仍存在争议。一项多中心的低位直肠癌研究结果显示,对低位直肠癌患者行淋巴结清扫术是有益的[11]。但欧美国家的部分学者则认为,一旦发生淋巴结转移,局部复发率较高,此时若应用淋巴结清扫术无法彻底清除直肠侧方淋巴结。因此术中淋巴结清扫可能不彻底,将引起局部复发率升高的现象,因此,二十世纪80年代开始尝试通过应用侧方淋巴结清扫术来提高低位直肠癌患者的5年存活率[12-13]。
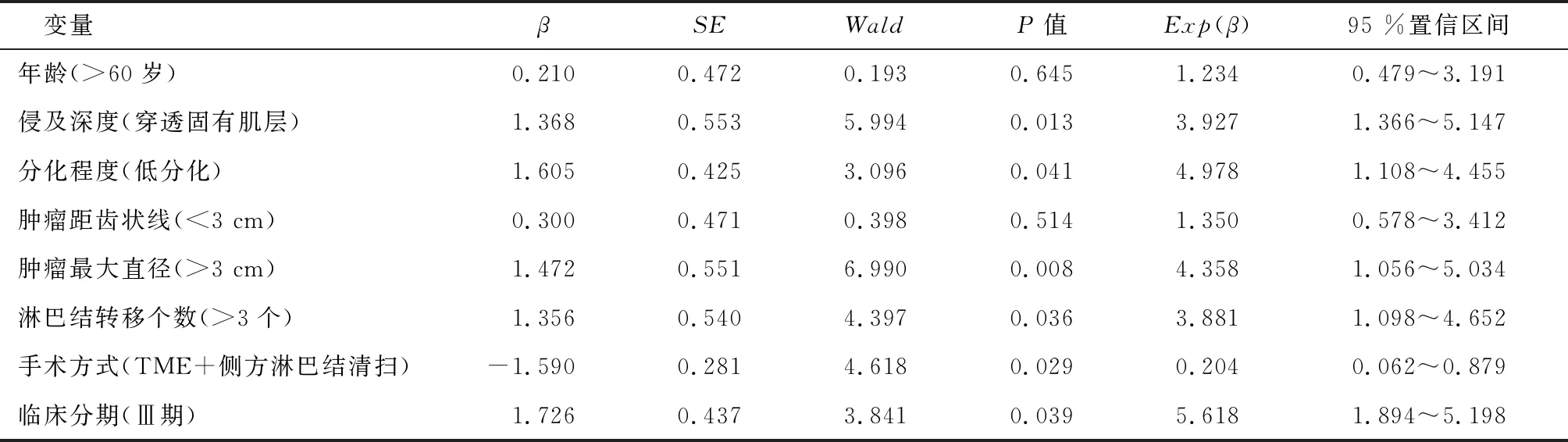
表4 低位直肠癌预后单因素Cox回归分析
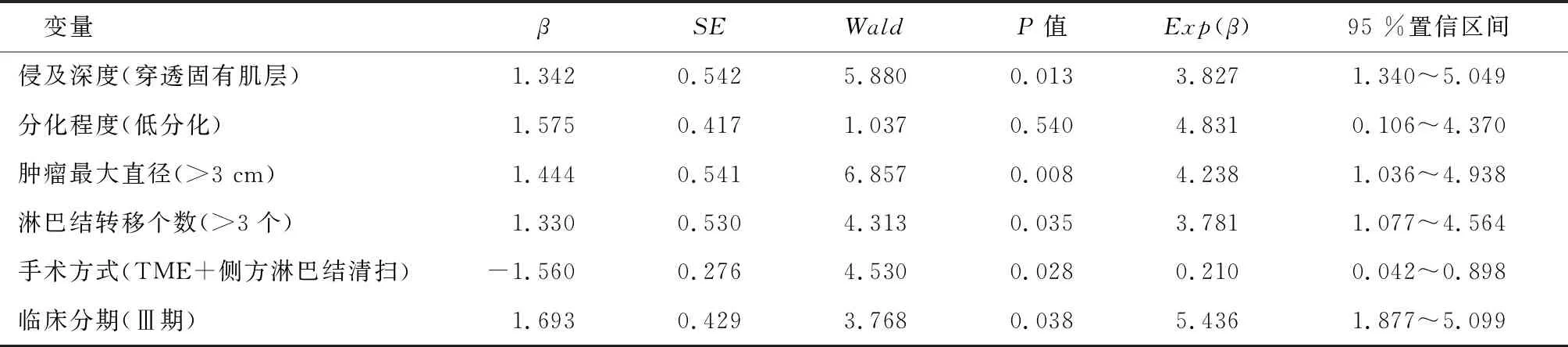
表5 低位直肠癌预后多因素Cox回归分析
伴随手术技术的不断提升和发展,直肠癌手术治疗从彻底切除肿瘤挽救患者生命的治疗目标,转变为既要彻底清除肿瘤,又要提高患者的生活质量。TME是20世纪90年代提出的治疗方法,为降低直肠癌局部复发率作出了重要贡献,但TME并未严格的规定直肠癌淋巴结清扫的范围,术中是否行侧方淋巴结清扫一直存在争议,也是学者们研究的热点[14-15]。本研究结果显示,采用TME+侧方淋巴结清扫的研究组患者,术后远处转移率、局部复发率均明显低于仅采用TME的对照组,且研究组1年生存率、3年生存率、5年生存率均明显高于对照组。本研究还发现,研究组虽然手术时间长于对照组,术中失血量多于对照组,但术后排尿功能和性功能分级情况与对照组无差异。分析可能与手术操作者的熟练程度提升,以及腹腔镜的使用导致术中视野清晰、操作精细,对自主神经保护良好有关。笔者分析,在进行侧方淋巴结清扫的手术过程中,根据淋巴结转移的规律(直肠中动脉→髂内动脉→腹主动脉旁的淋巴结),清扫的重点应在于中方的淋巴引流。髂内动脉旁的淋巴结和闭孔淋巴结均为低位直肠癌中最容易发生侧方转移的部位,因此再进行侧方淋巴结清扫的过程中,应清扫上述部位周围的脂肪淋巴组织,清扫彻底的关键在于盆腔血管骨骼化的同时对闭孔神经和盆腔神经的保护。
为了进一步探索侧方淋巴结清扫对低位直肠癌患者的预后影响,本研究将手术方式纳入低位直肠癌预后的Cox回归分析中,考虑到影响直肠癌患者预后的影响因素较多,因此,结合近年来的临床经验,将侵及深度、分化程度、肿瘤最大直径、淋巴结转移个数、临床分期、手术方式等一同纳入Cox的多因素回归分析中,最终筛选出侵及深度穿透固有肌层、肿瘤最大直径>3 cm、淋巴结转移个数>3个、临床分期Ⅲ期均是影响低位直肠癌患者预后的危险因素,TME+侧方淋巴结清扫手术方式是低位直肠癌患者预后的保护性因素,进一步证实了侧方淋巴结清扫在改善低位直肠癌预后中的价值。本研究还发现,肿瘤最大直径>3 cm的患者术后生存时间明显较肿瘤最大直径≤3 cm患者降低,可能是由于伴随肿瘤直径的增大,相应增加了癌细胞与直肠周围淋巴组织的接触面积,致使淋巴结转移较早发生,从而影响患者预后[16-18]。肿瘤侵及较深,以及淋巴结转移数目较多,都增加了癌细胞转移的机会[19-20],因此也成为低位直肠癌预后独立的危险因素。
综上所述,西方国家大多数学者认为直肠癌侧方淋巴结转移属于全身性的转移,因此应通过TME手术联合放、化疗的方式来进行治疗。但是也有研究证实,如果单纯的进行TME而不进行侧方淋巴结清扫,将有部分患者出现术后复发。目前,在治疗低位直肠癌的过程中,TME联合侧方淋巴结清扫术是否应作为标准术式,该术式是否能够通过清扫转移淋巴结来避免肿瘤的转移,从而改善患者预后,还存在争议。尚需要多中心临床研究来进一步证实。本研究结果显示,对低位直肠癌患者行全直肠系膜切除术的基础上行侧方淋巴结清扫,能有效降低术后远处转移率和局部复发率,提高患者生存率。但应关注术中对自主神经的保护,以减少和避免排尿困难和性功能障碍的发生。考虑到肿瘤侵及深度、肿瘤大小、淋巴结转移数量、临床分期等均是影响直肠癌术后预后的影响因素,因此TME+侧方淋巴结清扫是否为导致低位直肠癌预后良好的直接影响因素还有待进一步研究。
本研究由于入组时间的限制,纳入样本例数有限,且观察变量的设置仅依赖于笔者的工作经验,因此研究结论难免存在偏倚。在今后的研究中,将纳入多中心病例,进一步扩大样本量,并适当增加影响变量。在统计学方法上,也将尝试将路径分析、倾向性评分匹配、结构方程模型等与多因分析相结合,获取更为客观和科学的研究结果。
