颅脑创伤患者的颅内压相关参数对预后的影响
2020-01-17黎志洲张旺明黎华清王天荣蔡慧
黎志洲 张旺明 黎华清 王天荣 蔡慧
颅脑创伤(traumatic brain injury,TBI)是常见的神经外科疾病,近年来发病率逐年升高,仅次于四肢损伤。由于患者中枢神经系统受到损伤且存在不同程度的继发性脑损伤,因此该病致残率和病死率较高,对患者的生命安全造成严重威胁[1]。TBI多因外在暴露所致,多数患者伴随不同程度的脑组织肿胀和受损,颅内压急剧升高,且伴有脑血管痉挛狭窄,严重者出现脑血管闭塞,造成脑血管自动调节功能受损或脑血液灌注不足继而出现脑充血,病情加重,增加了死亡率,因此对于TBI患者治疗的关键在于有效控制颅内压,及时缓解脑血管痉挛,改善脑组织血流状况[2]。临床中对TBI患者加强颅内压和脑组织血流动力学监测,是积极缓解颅内压力,解决引起颅内压增高,帮助患者转危为安的重要措施[3]。本研究就颅内压相关参数对TBI患者生存状况的影响进行探究,以期能改善患者生存状况,现报道如下。
资料与方法
一、一般资料
回顾性分析新兴县人民医院神经外科自2016年6月至2018年6月收治的62例TBI患者的临床资料,依据患者出院时的GOS评分将其分为预后不良组(死亡、GOSⅠ~Ⅱ级)与预后良好组(GOSⅢ~Ⅳ级)。
二、纳入与排除标准
纳入标准:(1)有明确头颅外伤史者;(2)经临床检查确诊为TBI患者;(3)GCS评分为4~12分者;(4)发病时间短,CT检查结果提示病情可能进展者;(5)入院后即可行开颅手术治疗者;(6)顺利完成临床各项治疗者;(7)临床资料和随访资料完整者。
排除标准:(1)合并严重心、肝、肾、肺功能障碍者;(2)非TBI患者;(3)合并其他部位复合伤者;(4)合并血液病、高血压、糖尿病等慢性疾病者;(5)合并恶性肿瘤者;(6)合并凝血功能障碍者;(7)预计生存期<3个月者;(8)临床资料不完整或中途失访者。
三、方法
比较2组患者术后24 h内颅内压、脑组织氧分压、脑灌注压和血流动力学情况。(1)颅内压:术中及术后24 h内采用光导纤维颅内压监护仪(HP公司,美国)行颅内压监测。入院后每隔1 h行颅内压监测,以双眼受到光线刺激后潜伏期均值为该波的潜伏期,依据电位叠加原理,将多次检测数值相叠加获得颅内压值,计算得到平均无创颅内压监测值;(2)脑组织氧分压:术中及术后24 h内采用脑组织氧分压检测系统(GMS公司,德国)行脑氧分压水平监测,其氧分压探针是一种Clark型微电极。尽量选择正常的脑区,一般左额相当于侧脑室前角穿刺部位置入电极,直接入脑白质,深度34 mm(从脑膜到探针顶端距离),计算机每隔15 s自动记录1次半球脑组织氧分压值;(3)平均动脉血压:采用心电血压监护系统(HP公司,美国)行平均动脉血压监测,输入部分采集血液中的压力波动并转换为电信号,换能器将电信号放大,推动下一级的显示装置,以描记笔显示输出部分,直接绘出波动波形,记录动脉血压;(4)血流动力学:采用经颅多普勒仪(上海德安公司)行脑血流动力学监测,探头功率为2 MHz,深度为45~70 mm,检查时,患者采取平卧位,经颞窗对所有研究对象双侧大脑中动脉、大脑前动脉、大脑后动脉进行探查,指标包括收缩期血流速度(systolic blood flow velocity,Vs)、平均血流速度(mean blood flow velocity,Vm)和舒张期末血流速度(end-diastolic blood flow velocity,Vd)。
四、统计学分析
采用SPSS20.0统计学软件进行分析,年龄、受伤送治时间、GCS评分、颅内压、脑组织氧分压、脑灌注压、血流动力学等计量资料以均数±标准差()表示,比较采用两独立样本t检验;性别、致伤原因等计数资料以率(%)表示,比较采用χ2检验;各颅内压相关参数与不良预后相关性行Spearman秩相关分析,以P<0.05为差异具有统计学意义。
结 果
一、2组患者的一般资料比较
本组62例患者中,预后良好组37例,预后不良组25例。2组患者的性别、年龄等一般资料比较,差异无统计学意义(P>0.05,表1)。
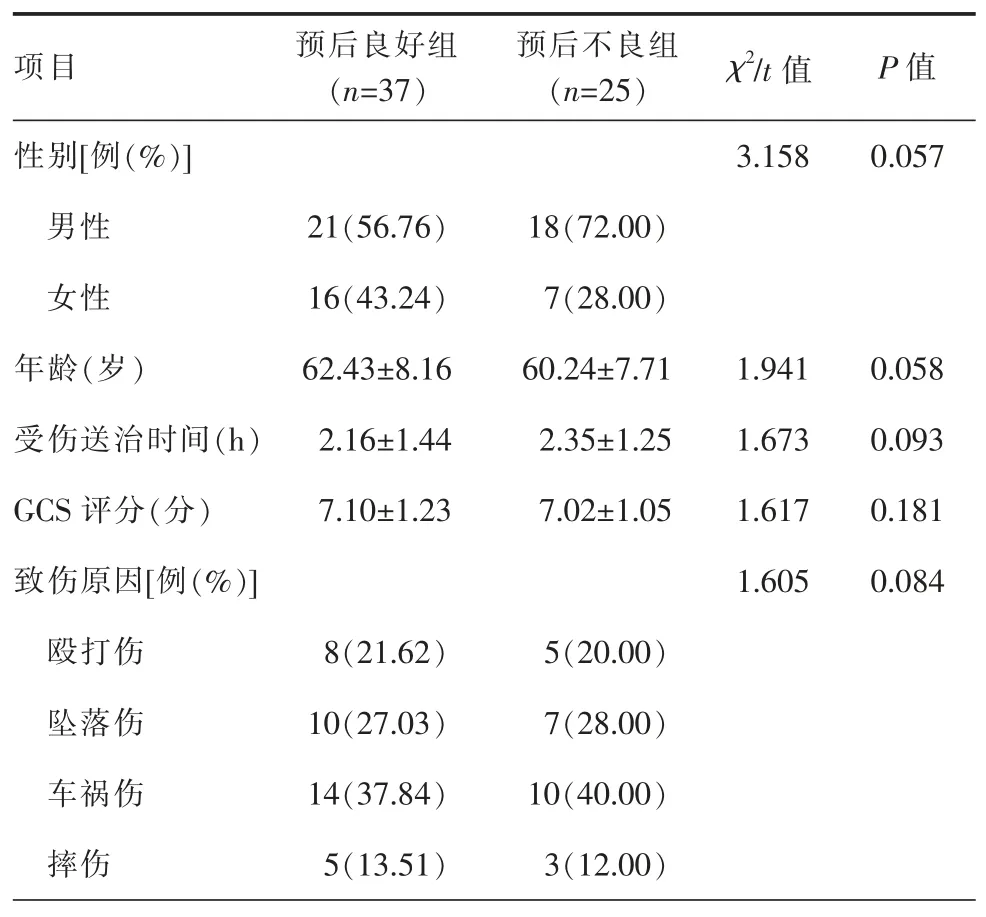
表1 2组患者的一般资料比较
二、2组患者24 h内的颅内压相关参数比较
2组患者24 h内的颅内压、脑组织氧分压、脑灌注压以及血流动力学水平比较,差异均具有统计学意义(P<0.05),其中预后良好组患者的颅内压、脑组织氧分压水平低于预后不良组,脑灌注压、Vs、Vm、Vd水平均高于预后不良组患者(表2)。
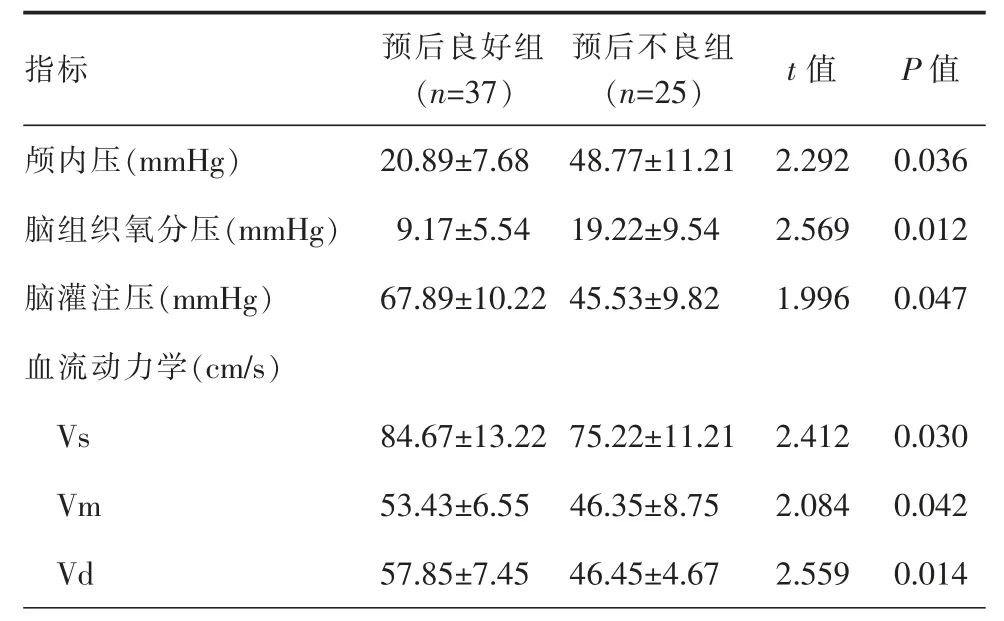
表2 2组患者24 h内的颅内压相关参数比较
三、颅内压相关参数与TBI患者不良预后的相关性分析
TBI患者颅内压和脑组织氧分压水平与不良预后呈正相关(r=0.618,P=0.000;r=0.514,P=0.000),脑灌注压水平、Vs、Vm和Vd与不良预后呈负相关(r=-0.571,P=0.000;r=-0.562,P=0.000;r=-0.501,P=0.000;r=-0.575,P=0.000)。
讨 论
近年来随着社会经济的不断发展,因交通事故、自然灾害、坠落伤、建筑损伤、人为伤害等因素而致的TBI发病率逐年升高,TBI的病理机制主要为脑内水肿或血肿引起的颅内压升高,进而影响脑血流自动调节能力,造成颅内微循环障碍和脑组织缺氧缺血,促使神经细胞凋亡,具有较高的致残率和病死率[4,5]。颅内压的变化直接参与了脑组织损伤的过程和治疗,临床中加强对颅内压的监测不仅能够有效地反映脑灌注压的变化情况,也能够较好地调整和控制脑血流量[6]。同时临床中部分患者也表现出颅内压正常但脑缺血的症状,因此也需要加强对患者的脑氧分压监测[7]。本研究比较了2组患者术后24 h内颅内压、脑组织氧分压、脑灌注压和血流动力学情况,以及对颅内压相关参数与不良预后的相关性进行分析,以期能为后期临床治疗提供参考。
本文研究结果显示,随着患者颅内压水平和脑组织氧分压的升高、脑灌注压的降低,TBI患者预后良好率逐渐降低。持续升高的颅内压会导致TBI患者脑内组织缺氧缺血,随着缺氧缺血持续时间的增长,细胞凋亡数量逐渐增多,此时脑损伤可逆性减小,致残率和病死率增高[8]。有研究认为,临床中对于颅内压≥20 mmHg(1 mmHg=0.133 kPa)的患者应当积极给予降颅内压处理,以便最大限度地改善脑组织的氧供和血供,减少脑损伤,改善预后[9]。正常人的大脑具有一定的生理调节能力,为保证脑内各个系统的正常运行,可对代谢、压力、黏度等进行一定范围的自动调节,患者发生TBI后,脑内血管所具有的自动调节能力减弱,血流灌注受到影响,脑组织缺氧缺血而致神经损伤,降低了患者的生存率[10,11]。脑灌注压增高可帮助促进脑血流再灌注,改善组织缺氧和缺血的状态,促进损伤神经元的修复,改善脑组织微环境,恢复受损神经功能,降低致残率,提高生存率,改善生活质量[12,13]。本研究中通过超声波多普勒效应对TBI患者的血流动力学指标进行监测,结果显示预后良好组患者的Vs、Vm和Vd水平均高于预后不良组患者,差异具有统计学意义。究其原因可能为TBI患者存在程度不同的脑挫裂伤、颅内血肿、蛛网膜下腔出血损伤,患者机体血红蛋白、儿茶酚胺、5-羟色胺、血管紧张素、炎性因子和花生四烯酸释放量增多,通过脑组织的炎性反应、免疫调节、神经介质调节作用等,对脑血管自动调节机制产生影响,造成血管舒缩功能障碍,脑血管收缩,脑血管床阻力增大,Vs、Vm和Vd水平降低,因此Vs、Vm和Vd水平较高的TBI患者预后良好[14,15]。进一步分析发现,TBI患者颅内压和脑组织氧分压水平与不良预后呈正相关,脑灌注压水平、Vs、Vm和Vd与不良预后呈负相关。因此,临床中应对TBI患者加强颅内压、脑组织氧分压、脑灌注压和血流动力学的监测,积极给予有效措施,以改善预后。
综上所述,颅内压、脑组织氧分压、脑灌注压和血流动力学情况与TBI患者的预后相关,积极控制颅内压和脑组织氧分压,促进脑灌注压升高,密切监测血流动力血指标,可改善患者生存状况。
