宫颈癌根治性切除术后合并尿失禁的危险因素分析
2019-12-27李星辰董阳阳杨潇沈博强程媛王建六
李星辰,董阳阳,杨潇,沈博强,程媛,王建六
宫颈癌是临床上常见的一种女性生殖系统恶性肿瘤,近年来其发病率呈逐年增高趋势[1]。目前,根治性子宫切除术联合盆腔淋巴结清扫是早期宫颈癌的主要手术方式之一[2]。宫颈癌根治性切除术后可能发生不同程度的盆底功能障碍,其主要表现为尿失禁[3]。恶性肿瘤的综合治疗不仅强调最大程度上的根治性切除,同时也要求最大程度地提高患者生活质量。本研究主要通过探讨宫颈癌根治性切除术后并发尿失禁的危险因素,为预防术后患者出现尿失禁提供参考依据,提高宫颈癌患者的生活质量。
1 资料与方法
1.1 一般资料选取2013年1月—2018年12月就诊于北京大学人民医院行宫颈癌根治性切除术后合并尿失禁的ⅠA1~ⅡA2期患者共14例(尿失禁组),其中,ⅠA期患者有脉管癌栓浸润,所有患者均符合宫颈癌根治性切除术的手术指征。纳入标准:①所有患者均经病理诊断确诊为宫颈癌,且临床分期为ⅠA1~ⅡA2期;②均行根治性子宫切除术及盆腔淋巴结清扫术治疗,术后无除尿失禁之外的并发症;③病例资料完善。排除标准:①合并其他恶性肿瘤者;②术前诊断尿失禁者。另选取同期就诊接受宫颈癌根治性切除术治疗且未合并尿失禁的患者43例为对照组。所有患者均签署知情同意书,本研究经北京大学人民医院伦理委员会批准。
1.2 研究方法所有患者均行广泛性子宫切除和盆腔淋巴结清扫术。用术者年手术量间接表示术者水平,并根据年手术量将术者进行分类。收集2组患者可能和宫颈癌根治术后发生尿失禁相关的因素,包括年龄、体质量指数(BMI)、临床分期、肿瘤分级、糖尿病、高血压、腹部手术史、术前和术后血红蛋白(计算血红蛋白差值)、手术时间、术者年手术量、术中出血量、术后引流时间、淋巴结切除数目、是否有淋巴结转移及转移数目、术后卧床时间、总住院时间、宫旁组织切除宽度、阴道断端长度及切缘受累情况等,进行回顾性分析研究。
1.3 统计学方法采用SPSS 21.0统计学软件处理数据。定量资料用均数±标准差(±s)表示,组间比较采用t检验;定性资料用率表示,组间比较采用卡方检验或Fisher确切概率法。采用Logistic回归模型进行多因素分析。P<0.05为差异具有统计学意义。
2 结果
2.1 宫颈癌根治性切除术后合并尿失禁的单因素分析2组年龄、BMI、临床分期、肿瘤分级、术后引流时间、住院时间、术后卧床时间、糖尿病、高血压、腹部手术史、术中出血量、淋巴结转移、宫旁组织切除宽度及切缘受累情况比较,差异均无统计学意义(均P>0.05);2组手术前后血红蛋白差值、淋巴结切除数目、手术时间、阴道断端长度及术者年手术量比较,差异均有统计学意义(P<0.05)。见表1。
2.2 宫颈癌根治性切除术后合并尿失禁的多因素Logistic分析以本研究资料为样本,宫颈癌根治性切除术后是否并发尿失禁为因变量,手术前后血红蛋白差值、淋巴结切除数目、手术时间、阴道断端长度及术者年手术量为自变量,建立非条件Logistic回归模型。回归过程采用进入法进行相关因素分析,结果显示,手术前后血红蛋白差值大(OR=1.164,95%CI:1.006~1.348,P=0.042)、手术时间长(OR=79.896,95%CI:2.033~3 139.492,P=0.019) 和术者年手术量少(OR=13.116,95%CI:1.046~164.436,P=0.046)是宫颈癌根治性切除术后并发尿失禁的独立危险因素。见表2。
3 讨论
宫颈癌发病率居女性生殖系统恶性肿瘤之首,是临床上最常见的妇科恶性肿瘤之一,85%的患者来自发展中国家,是全球排名第4位的常见肿瘤[4]。目前,手术仍是临床上治疗早期宫颈癌的最有效手段,有利于改善患者预后[5]。宫颈癌根治性切除术取得了比较满意的效果,但也出现许多并发症,如尿失禁。宫颈癌患者行根治性广泛子宫切除术后,由于手术本身需要断离并切除子宫韧带及其周围支撑组织,同时直肠、膀胱及神经血管的相对位置和功能发生了异常改变,造成盆底结构完整性和功能的双重破坏,导致术后尿失禁和盆腔脏器脱垂发生率达65%以上,给患者生活造成极大的影响[6]。据报道,宫颈癌根治性切除术后盆底电刺激治疗能够改善术后尿潴留、尿失禁等症状,同时不会对宫颈癌细胞的恶性程度产生影响[7]。因此,明确宫颈癌根治性切除术后尿失禁的相关影响因素尤为重要,可为临床相关干预措施的制定提供指导作用,进一步达到防治宫颈癌根治术后尿失禁的目的。
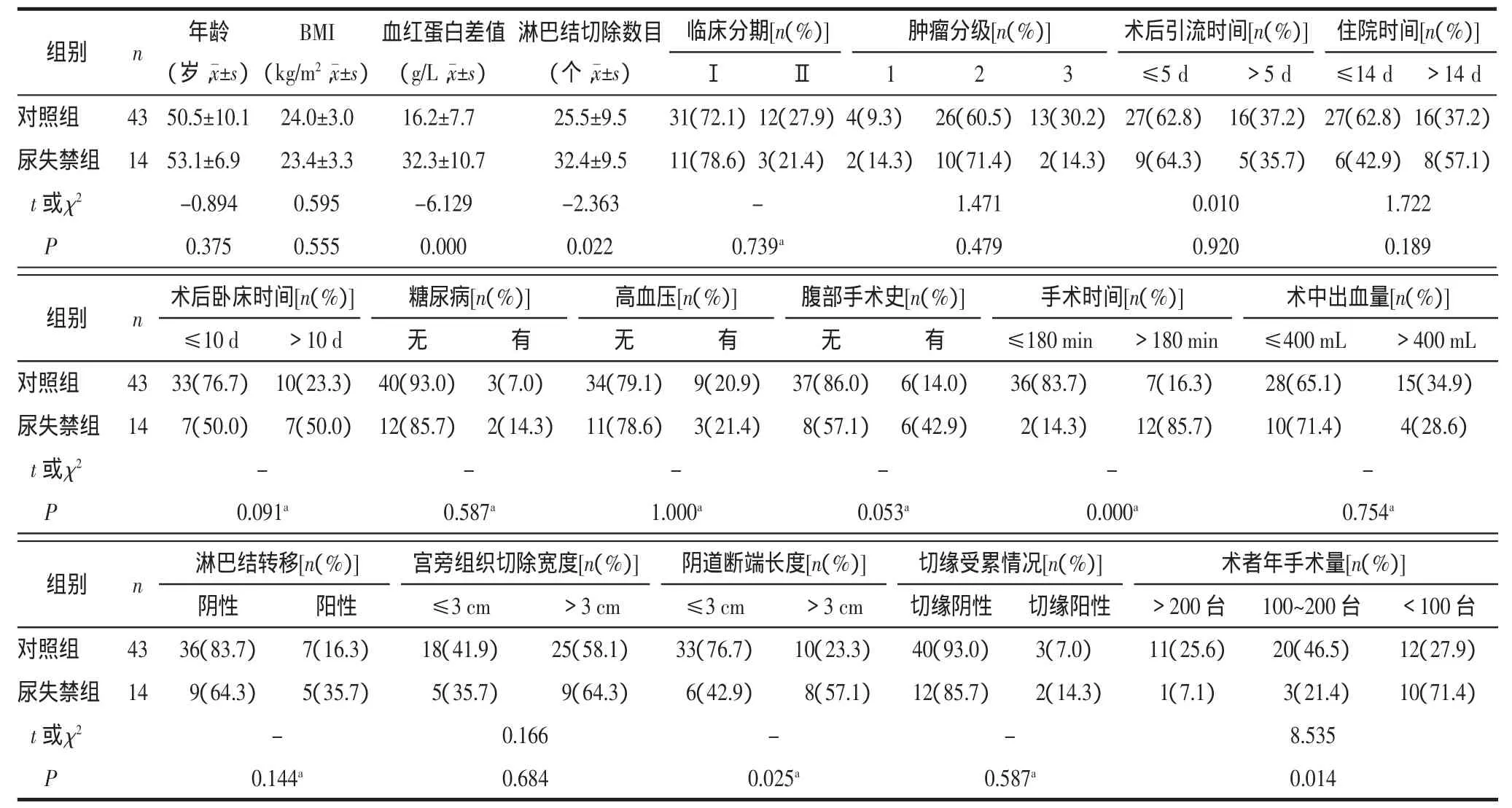
表1 宫颈癌根治性切除术后合并尿失禁的单因素分析
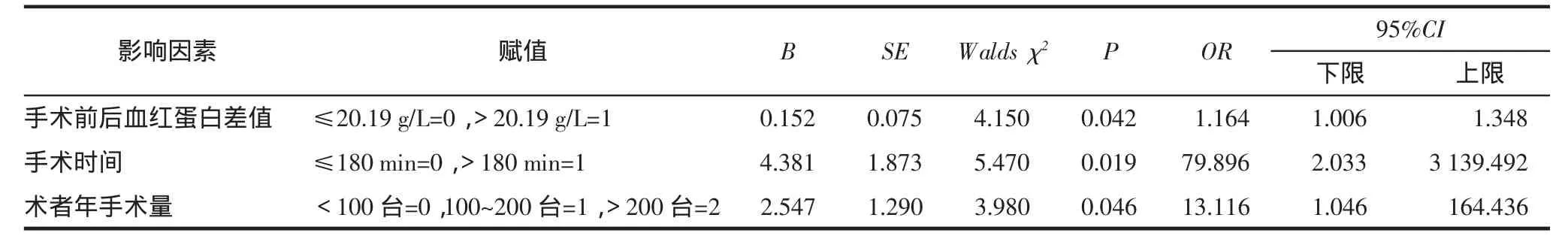
表2 宫颈癌根治性切除术后合并尿失禁的多因素Logistic回归分析
本研究结果显示,患者手术时间长、术者年手术量少和手术前后血红蛋白差值大是宫颈癌根治术后合并尿失禁的独立危险因素。本研究发现,尿失禁组手术前后血红蛋白差值和手术时间明显高于对照组,术者年手术量低于对照组。手术时间延长与多种术后并发症相关。Short等[8]报道在儿科手术中,手术时间延长与肾衰、休克、脓毒血症等并发症发生率增加相关。而手术时间的延长可能与患者本身病情复杂程度以及手术难度有关。不同术者也是导致宫颈癌术后尿失禁的独立危险因素。在妇科手术中,术者水平是术后发生并发症的独立危险因素[9]。本研究用年手术量间接代表术者水平,并根据手术量将术者分为3类,分别为年手术量>200台、100~200台和<100台。结果表明,年手术量少是宫颈癌根治术后尿失禁发生的独立危险因素。年手术量多的术者,患者术后并发尿失禁的风险显著降低。术者水平对患者的影响不仅体现在术后并发症发生率,还体现在早期致死率。有文献报道,对于每年接受手术训练次数大于15次并且年手术量大于171台的术者,患者术后的早期致死率明显降低[10]。由此可得,术者宫颈癌根治性切除术经验丰富与术后尿失禁的发生呈负相关。提示临床工作中术者应不断加强手术训练和手术经验的总结,提高自身手术技巧,以减少术后并发症的发生。并且还要对不同年限的妇科肿瘤医生可做的手术级别进行规范化管理,降低术后尿失禁发生风险。本研究还证实,手术前后血红蛋白差值大是宫颈癌术后并发尿失禁的独立危险因素。2组术中出血量差异无统计学意义,而手术前后血红蛋白差值差异有统计学意义,可能与患者术中是否输血及输血量有关,术中输血可直接影响术后血红蛋白水平。Jiang等[11]研究证实,术中出血量大以及术后血红蛋白水平降低、手术前后血红蛋白差值过大是术后尿失禁的独立危险因素,与本研究结果相符。Hanazaki等[12]研究提示围术期患者出血量及输血量与患者预后有密切关系。因此,对于预计术中出血量较大、手术时间长、术后血红蛋白下降较严重的患者,术前应充分备血,必要时术中积极输血,术后密切关注血红蛋白变化,降低尿失禁发生率。
此外,尿失禁组有腹部手术史的患者比例高于对照组,但差异无统计学意义,可能和纳入的样本量较少有关。在前列腺癌研究中,既往行腹部手术的患者术后并发尿失禁的风险增加[11,13-14]。Celik等[15]研究发现,行腹腔镜下子宫切除术的患者是否有腹部手术史在患者的手术时间、术中出血量以及术后并发症发生率等方面差异均具有统计学意义,可能和有腹部手术史的患者存在腹壁与腹膜粘连以及腹腔粘连有关。而开腹手术可能会降低有腹部手术史的患者术后并发症发生率[16]。因此,对此类患者应在术后治疗和护理中给予格外重视。
综上所述,宫颈癌根治性切除术后尿失禁的发生与手术时间长、术者年手术量少和手术前后血红蛋白差值大有关,应及时有效的针对各因素采取规范、综合性的措施,降低并发症的发生率,对提高宫颈癌患者术后生活质量具有重要意义。
