膝关节置换术后早期开始功能锻炼对下肢功能及力线改变的影响研究*
2019-12-24马晓丹陈坚锋潘耀成张静玲余文红区锦霞万康明佛山市中医院骨九科广东佛山528000
马晓丹 陈坚锋 潘耀成 张静玲 余文红 区锦霞 赵 梅 万康明( 佛山市中医院骨九科 , 广东 佛山 528000 )
随着假体设计的不断完善和人工关节材料的改进,人工膝关节置换已成为临床实践中常用的手术方法,主要用于治疗严重/终末期膝关节疾病,以缓解关节疼痛和纠正畸形,可以实现良好的治疗效果,以改善患者的关节活动和日常生活能力,其效果也已获得普遍公认[1-2]。 然而术后要想获得最佳康复效果,还需配合针对性、系统性的康复锻炼[3],本研究试图对43例人工膝关节置换术患者实施早期功能锻炼,以观察其对患者下肢功能及力线改变的影响,现报告如下。
临床资料
1 一般资料:将我院2016年1月-2017年10月收治行人工膝关节置换术治疗的85例患者作为本次研究对象。纳入标准:(1)均同意接受,经相关检查符合人工膝关节置换术指征患者[4];(2)无心脑血管疾病;(3)意识清醒,自愿参与本研究,并签署知情同意书者。排除标准:(1)合并神经损伤;(2)合并恶性肿瘤及心脑血管疾病患者;(2)不能耐受锻炼计划;(4)居住外地不符合随访要求者。将入选的85例患者按照随机数字表将其分为对照组(n=42)与观察组(n=43),对照组中包括23例男性与19例女性,年龄范围50-59岁,平均(54.51±2.28)岁,其中双侧同期置换6例,单膝置换36例;观察组包括25例男性与18例女性,年龄范围50-60岁,平均(55.02±2.31)岁,其中双侧同期置换5例,单膝置换38例。本研究已通过院内医学伦理委员会批准,对比2组患者的性别、年龄及置换部位等临床资料,所得数据对比差异无统计学意义(P>0.05),均衡可比。
2 方法:对照组术后给予常规护理,包括生活指导,并提供简单的肢体功能锻炼,不做其他特殊干预。观察组早期开始功能锻炼,在手术后6小时或手术后第1天开始。以主动锻炼为主,辅以被动锻炼,循序渐进,活动由小到大,时间由短到长,注意使患者不要感到疲倦,关节无明显疼痛为宜。锻炼的内容如下:(1)主动锻炼:①踝泵运动:慢慢抬起脚趾5秒钟,然后将脚伸直,使脚伸直,使脚踝关节有力,缓慢,全范围屈曲,向后伸展,保持5秒,1次伸展和1次屈曲1次,每组20次,每天10-20组;②股四头肌和其他长时间收缩运动:伸直膝关节,收紧患肢大腿前侧的肌肉(四头肌),保持收缩状态5秒,放松5秒1次,每组20次。每天10-20组;③直腿抬高训练:拉伸患肢大腿前方的肌肉,尽可能拉伸膝盖,抬起下肢(离床面不小于10cm),将其保持在最高位置5-10秒,然后慢慢降低并重复锻炼。每组10次,每天5-10组;④坐膝屈曲运动:患者坐在床边,腘窝靠近床,小腿悬挂在床边缘下方,通过自动调节髋关节的位置和外展角来调节膝关节的屈曲,并进行踢腿动作,尝试拉直膝盖,然后慢慢弯曲膝盖,1次拉伸和1次弯曲,每组10次,每天3-5组。 ⑤最后下地行走。患者在手术后第3天条件允许的情况下可协助其进行步行锻炼,或患者自主在助行器的帮助下完成,当患者可以顺利行走时,在助行器的帮助下练习上下楼梯,步行初始阶段,应有人伴随保护,以防止跌倒。(2)被动锻炼:在加强主动锻炼的基础上,辅以被动锻炼,如自主被动屈膝练习:指导患者使用大单(或棉带)来协助膝关节的屈曲和伸展,大单中心放在脚底,脚后跟不离开床,大单两端用手紧紧抓住,膝关节逐渐弯曲到最大角度维持3-5秒,然后最大限度地伸直膝关节,每伸屈为1次,10次为1组,每天5-10组;协助被动屈膝练习:让患者平躺,将护士的手放在腘窝受影响的一侧,用一只手握住足部,使膝盖弯曲到最大角度,然后患者最大程度地伸展至膝盖,每伸屈为1次,10次为1组,每天2-3组。从手术后第1天开始,直至膝盖达到90°。(3)其他。在运动期间适当的配合听觉刺激可增强患者锻炼效果,如让患者在安静的环境中进行功能锻炼以促进集中。再加上美妙音乐的熏陶,恰当的语言鼓励、肯定、赞美等,多讲述“你真棒、再坚持一下、再加把劲、你成功了”等语言激励患者,使功能锻炼效果更加明显。
3 观察指标:(1)观察2组膝关节屈曲度、膝关节伸直度、膝关节肿胀值,其中屈曲度与伸直度均使用普通测角器,轴心位于股骨外侧髁,固定臂与股骨纵轴一致,移动臂与胫骨纵轴一致,屈曲度=两臂夹角,伸直度=180°-两臂夹角[5];肿胀值以髂前上嵴下10cm 处的大腿周径为测量处,测量健侧肢体同一平面的周径,以后固定在每天的同一时间且同一平面测量患肢与健肢周径,记算患肢与健肢周径差[6]。公式:肿胀值=患侧周径长-健侧周径长。于术后当天及术后3个月、6个月进行评估。(2)观察2组手术前后膝关节评分(hospital for special surgeryknee score,HSS)。其中HSS评分包括疼痛、行走能力、功能情况、肌力、屈曲畸形和稳定,各赋值30分、22分、18分、10分、10分、10分,得分越高表示膝功能状态越好[7]。于术后当天及术后3个月、6个月进行评估。(3)下肢力线:观察髋-膝-踝角(HKA)、 膝关节生理外翻角(KPVA)、 胫骨近端内侧角(MPTA),于术后当天及术后3个月、6个月要求患者回院复查,通过X线拍片评估。
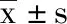
5 结果
5.1 2组膝关节屈曲度、膝关节伸直度、膝关节肿胀值对比:术日2组患者膝关节屈曲度、膝关节伸直度、膝关节肿胀值各指标评分对比差异无统计学意义(P>0.05);术后3个月及术后6个月,2组膝关节屈曲度、膝关节伸直度、膝关节肿胀值均较术日有明显改善,其中观察组膝关节屈曲度大于对照组,膝关节伸直度、膝关节肿胀值均低于对照组,差异有统计学意义(P<0.05),见表1。
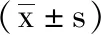
表1 2组术后不同时间段膝关节屈曲度、膝关节伸直度、膝关节肿胀值对比
注:与对照组相比,*P<0.05;与术日时相比,#P<0.05。
5.2 2组下肢力线改变对比:术日2组患者下肢力线各指标对比差异无统计学意义(P>0.05);术后3个月及术后6个月,2组HKA、KPVA、MPTA均较术日有明显改善,其中观察组HKA、KPVA明显低于对照组,MPTA高于对照组,差异有统计学意义(P<0.05),见表2。
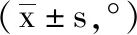
表2 2组各个时间段下肢力线变化情况对比
注:与对照组相比,*P<0.05;与术日时相比,#P<0.05。
5.3 2组膝关节功能评分对比:术日2组患者HSS各指标评分对比差异无统计学意义(P>0.05);术后6个月,观察组HSS评分较术日有明显提升,与对照组相应指标对比,观察组各评分更高,差异有统计学意义(P<0.05),见表3。
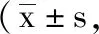
表3 2组患者手术前后HSS各指标评分变化对比分)
注:与对照组相比,*P<0.05;与术日时相比,#P<0.05。
讨 论
膝关节是人体内最大,最复杂的关节,也是人体当中受力最大、易受伤的关节[8]。随着中国人口平均预期寿命的延长和中心城市人口的老龄化,膝关节骨性关节炎的发病率逐年增加[9]。这些患者大部分可通过膝关节置换术实现令人满意的功能重建,全膝关节置换术是治疗各种终末期或重度膝关节炎的有效方法之一。尽管目前的手术技术和假体设计已得到很大改善,但是,膝关节的站立、行走等功能是否能够最大限度地恢复不仅取决于此,还取决于术后康复治疗计划的正确实施。因此,选择手术后有效合理的康复计划尤为重要。
本文表2显示,术日2组患者下肢力线各指标评分对比差异无统计学意义(P>0.05);术后3个月及术后6个月,2组HKA、KPVA、MPTA均较术日有明显改善,其中观察组HKA、KPVA明显低于对照组,MPTA高于对照组,差异有统计学意义(P<0.05)。下肢力线从不同角度来看其作用也各不相同,如从生物力学的角度来看,可将其视为腿的重力线,而对于解剖学而言是下肢各器官的结构学连接线来看[10],而早期康复功能锻炼可以使受累肢体的肌肉力量和协调,降低术后下肢力线的偏差,使关节功能和关节稳定早期恢复,同时,缩短卧床时间,促进肠蠕动恢复,加速体力恢复。最后在术后6个月调查2组膝关节功能评分发现,观察组HSS评分较锻炼前有明显提升,与对照组相应指标对比具有统计学意义(P<0.05)。可见通过早期功能锻炼能够有效改善患膝关节功能状态,提高患者生活质量。
综上所述,术后早期的康复锻炼直接影响膝关节置换手术效果,有助于改善患者下肢功能,进一步降低术后下肢力线的偏差,促进肢体功能的恢复。
