后路全椎板切除术对颈椎脊髓损伤患者术后康复及并发症的影响
2019-12-23沙亚荣许琳雅
沙亚荣,许琳雅
(洛阳市第一人民医院 1.神经外科;2.药剂科,河南 洛阳 471000)
颈椎脊髓损伤是指受到外界直接或间接因素而导致的脊髓损伤,在损害的相应节段出现各种运动、感觉以及神经功能障碍,伴随肌张力异常与病理反射等相应改变。颈椎脊髓损伤是脊柱创伤中较为严重的类型,其致死、致残率较高,影响患者生活质量[1-2]。临床针对颈椎脊髓损伤的治疗以手术为主,但不同手术方式存在疗效与安全差异,进一步影响患者预后[3]。因此,本研究针对颈椎脊髓损伤患者分别采取前路椎体次全切除术与后路全椎板切除术治疗,进一步分析两组手术方式对患者临床指标、神经功能以及术后并发症发生的影响,现报告如下。
资料与方法 一、一般资料 选取2016年2月-2019年1月本院收治的72例颈椎脊髓损伤患者作为研究对象,依据随机对照原则将其分为对照组与观察组,各36例。对照组男性21例,女性15例;年龄25~61岁,平均年龄(42.43±9.27)岁;体质量55~82kg,平均体质量(65.37±6.26)kg。观察组男性23例,女性13例;年龄26~63岁,平均年龄(42.23±9.49) 岁;体质量55~84kg,平均体质量(65.52±6.29) kg。比较2组一般资料,差异无统计学意义(P>0.05),具可性。
二、入选标准 诊断标准:患者均经CT或MRI检查确诊为颈椎脊髓损伤。
纳入标准:⑴患者首次发病,且满足手术指征;⑵患者择期进行手术;⑶患者术前主要脏器功能正常;⑷均签署知情同意书。排除标准:⑴对麻药禁忌患者;⑵存在心脑血管疾病及精神异常患者;⑶重要脏器功能异常患者;⑷合并全身系统性疾病及凝血功能障碍患者。
三、方法 1.对照组行前路椎体次全切除术患者取合适体位,气管插管后行全身麻醉,颈前入路作横切口,逐层显露至椎前,定位后次全切除损伤椎间盘与椎体,在减压区将自体骨植入钛网并安装,使用带锁内固定板于减压区临近上下椎体进行固定,观察满意后置入引流管,缝合切口。
2.观察组行后路全椎板切除术 患者取合适体位,气管插管后行全身麻醉,于颈后正中作切口,逐层显露至椎板及侧块,透视下定位,并将侧块螺钉由双侧置入固定,行相应节段全部椎板与黄韧带切除减压,于关节突间植骨,置入引流管后缝合切口,完成手术。
四、观察指标 ⑴分别记录2组患者临床指标(手术时间、术中出血量、住院时间),并进行对比分析;⑵比较2组术前及术后6月时美国脊髓损伤协会评分量表(ASIA)运动及感觉评分,运动评分包括10个部位,分左右两侧,满分为100分,分值越高表示患者运动功能越好;感觉评分包括28个部位,分为针刺觉与轻触觉,总分为224分,分值越高表示患者感觉功能越好[4];⑶记录患者术后并发症(感染、出血、脑脊液漏、深静脉血栓)。
五、统计学方法 采用SPSS22.0软件进行数据处理,计量资料以(±s) 表示,采用t检验,计数资料用百分比表示,采用χ2检验,P<0.05为差异具有统计学意义。
结 果 一、临床指标 2组手术用时与住院时间对比,差异无统计学意义(P>0.05),观察组术中出血量较对照组少,差异有统计学意义(P<0.05),见表1。
二、ASIA评分 2组术前ASIA运动评分及感觉评分相比,差异无统计学意义(P>0.05),术后6月,观察组ASIA运动评分、感觉评分均较对照组高,差异有统计学意义(P<0.05),见表2。
三、并发症 观察组并发症发生率(11.11%)与对照组(16.67%)相比,差异无统计学意义(P>0.05),见表3。
表1 患者临床指标比较(±s)

表1 患者临床指标比较(±s)
组别 手术时间(min)对照组(n=36) 114.52±18.64观察组(n=36) 115.26±17.88术中出血量(mL)214.42±23.47 186.17±22.35住院时间(d)16.64±3.28 15.25±3.34 t 0.172 5.230 1.782 P 0.8640.0000.079
表2 2组患者ASIA评分比较(±s,分)
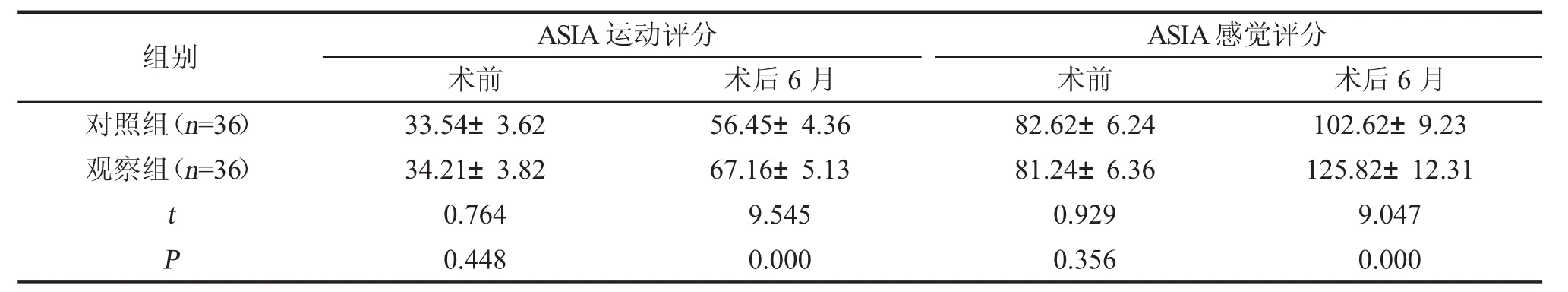
表2 2组患者ASIA评分比较(±s,分)
ASIA运动评分ASIA感觉评分组别 术前 术后6月对照组(n=36) 82.62±6.24 102.62±9.23术前33.54±3.62images/BZ_28_1369_765_1387_821.png观察组(n=36)34.21±3.8281.24±6.36125.82±12.31 t 0.7640.929 9.047 P 0.448术后6月56.45±4.36 67.16±5.13 9.545 0.0000.3560.000

表3 2组患者术后并发症对比[n(%)]
讨 论 颈椎脊髓损伤是临床中较为常见的脊柱创伤,患者易发生四肢瘫痪,运动及感觉功能障碍,若膈肌和肋间肌瘫痪,可发生呼吸困难,对患者生命安全造成严重威胁,而手术作为治疗该病的首选方式,其有效的手术方式对患者症状改善、恢复神经功能以及提高预后效果具有重要意义[4]。
前路椎体次全切除术是将切除的椎体松质骨快装入钛网,进行带锁固定,能够直接彻底去除神经脊髓致压物,恢复颈椎的正常排列以及有效的椎管容量,重建颈椎的生理曲度以及病变节段的椎间高度,且应用钛网方便切割,避免供骨区并发症,网眼状结构可提高融合率,达到治疗目的[5-6]。但由于钛网与终板接触面积小,应力集中容易导致钛网下沉,进而引起椎间高度丢失,椎间孔狭窄等,影响手术效果。而后路全椎板切除术可使骨髓充分减压,并获得向后移行空间,术中采取侧块螺钉即刻固定并恢复颈椎生理屈度,使颈椎稳定性得以恢复,达到治疗目的[7]。本研究结果显示,观察组术中出血量较对照少,ASIA运动评分、感觉评分均较对照组高,且术后并发症发生率略低于对照组但未见明显差异,提示后路全椎板切除术治疗颈椎脊髓损伤具有显著效果,可行性与安全性较高,显著恢复患者脊髓功能。其优势在于后路全椎板切除有利于脊髓大范围减压,受伤后严重水肿的脊髓在压力得到充分释放后其血液循环得到重建,水肿能够快速消退,改善临床症状,术中侧块螺钉固定可恢复颈椎生理屈度及其稳定性,根据弓弦原理,脊髓后移,对脊髓前方的压迫能够起到间接减压,减少脊髓的轴向张力,改善脊髓的微循环灌注,使患者神经功能得到显著恢复,利于患者预后[8]。
综上所述,后路全椎板切除术治疗颈椎脊髓损伤,可促进患者脊髓神经功能恢复,减少并发症,利于患者预后,效果显著。
