起搏器囊袋反复感染临床分析
2019-12-23何姗姗郭金锐
何姗姗,郭 涛,郭金锐
(云南省阜外心血管病医院,云南 昆明 650000)
起搏器囊袋感染为心脏起搏器植入术后最为常见的并发症,也是影响其治疗效果的主要原因,2013年发布的《心律植入装置感染和处理的中国专家共识》[1],对起搏器植入术后合并感染的诊断和处理提出了指南性意见。但是,对于其他原因如免疫排斥、脂肪液化等无菌性囊袋感染的处理,未提出明确的指导性意见。本文回顾性研究了2017年10月-2019年6月因起搏器囊袋反复感染至我院诊疗的患者5例,分析其原因并对症处理,取得满意结局。旨在探讨起搏器植入术后感染的常见原因以及对应的预防和治疗策略。
资料与方法
病例一,女性,患儿5岁时因“法洛氏四联症”行开胸根治术后出现“三度房室传导阻滞”,行永久起搏器植入术后恢复可。1年后患者无明显诱因反复出现晕厥,晕厥过程中偶有抽搐、小便失禁,意识丧失持续约1~2m in后可自行清醒,醒后可感乏力、头晕,多次于外院就诊,予以抗癫痫治疗无好转。15岁时患者因起搏器电量下降,于外院行单腔起搏器更换,术后患者仍反复晕厥,性质同前,16岁时患者起搏感知不良,外院诊断考虑起搏器导线断裂,于2018年8月9日局麻下行永久起搏器植入术,因发现患者左锁骨下静脉闭塞,家属及患者恳求保留右胸壁,故在左侧成功植入新的心房及心室导线,起搏方式DDD,实现单腔改双腔生理性起搏系统重建。出院前胸片切口愈合可,胸片示起搏器电极尖端位于右房及右室流入道近心尖部,见图1;程控示起搏器工作良好。1周后日患者起搏器植入处切口出现渗血、切口破溃继发感染流脓,囊袋无明显波动感,见图2,无发热等不适,来我院就诊,多次血培养、渗出液和局部组织细菌培养,均未出现致病菌。因患者再三恳求保留完好的右胸壁,故予以实施原囊袋清创,用磺胺粉、油纱布、红霉素眼膏等敷于切口,并分次取出线头,细心换药保护创面,考虑患者服用抗癫痫药物9年,可能影响自身抵抗力及切口愈合。予以逐渐减停抗癫痫药物,经过3月的细心换药,患者搏器切口愈合良好,见图3,起搏器程控示起搏器工作良好。
病例二,79岁男性,患者2010年因“三度房室传导阻滞”,植入双腔起搏器,起搏方式DDD。2014年更换DDD为CRT-D,术后无不适。2016年患者发现起搏器导线感染外露,予以清创后植入新的CRT-D,导线未更换,此后导线感染仍间断存在。2017年患者再次发现起搏器导线感染破溃、流脓,予清创处理,因电池电量下降,遂将起搏器囊袋更换,并将起搏器囊袋位置下移6cm(目前位于左锁骨下6cm处),电极导线未更换,见图4,术后仍反复多次起搏器导线感染、破溃、流脓,2018年8月至我院就诊,血培养阴性,程控起搏功能良好,起搏器方式DDDR;我院建议患者至北京阜外医院行感染装置拔除术,患者再三拒绝,于2018年9月3日在我科行起搏器囊袋清创术+锁骨下静脉造影术+临时起搏电极植入术,穿刺右锁骨下静脉植入临时起搏电极备用,左侧锁骨下静脉造影示左锁骨下静脉严重粘连并完全堵塞,大量侧支循环生成,打开原起搏囊袋无明显脓性分泌物与粘液,予以清创缝合,手术顺利,术后仔细换药、抗感染等对症治疗好转出院,2018年10月23日患者无明显诱因再次出现手术切口处流液,为淡黄色液体,无臭味,无发热,程控起搏器功能良好,予头孢他啶、利奈唑胺等抗感染治疗,考虑起搏器系统感染保守治疗效果较差,于2018年11月1日于右侧胸壁行永久起搏器植入术,起搏方式DDD。术后程控起搏器工作良好。术后加强抗生素抗感染治疗,胸片可见五根电极影,见图5。2018年11月9日患者左侧起搏器切口处再次发现脓性分泌物,因左侧起搏器周围组织感染保守治疗无效,于2018年11月13日行“原起搏电极导管探查+清创术”,发现原切口内无明显脓性分泌物,沿原电极导管走形方向探查,血管钳可探及约4cm左右窦道,窦道内无明显脓性分泌物,用碘伏、双氧水交替消毒、浸泡感染伤口、窦道及原电极导管3次,15m in/次,予以生理盐水清洗后庆大霉素清洗术后,清创缝合切口,术后切口愈合尚可,2019年2月10日患者左侧切口处再次流液,为淡黄色液体,无臭味,右侧起搏器手术切口正常,于2d后行左侧废弃起搏系统部分移除术,逐层分离黏连组织并取出原CRT-D主机,发现分离原导线困难后改行起搏器导线感染部位切开,分离导线,沿导线开通与原起搏器连接的隧道,同原方法进行清创缝合,确认新起搏器系统工作正常后结束手术,预防性使用抗生素3d、术后感染伤口愈合良好出院。2019年3月25日患者原起搏器切口偶有流液,起搏器导线外露,病程中无发热,于2019年4月22日再次行左侧起搏器囊袋清创术,分离出原旷置心房、左、右室电极近心端,发现上切口囊袋开口处有明显脓性分泌物及坏死组织,充分清除囊袋周围感染坏死组织、充分止血后,反复用碘伏浸泡感染伤口及所有电极后沿原下方囊袋切口处做一水平垂直切口,分离并梳理出旷置电极远心端,从上囊袋切口近心端处离断所有旷置电极,并成功回缩致组织内组织自行包裹,后将下囊袋反复碘伏侵泡,生理盐水冲洗,行创口清创缝合术,切口植入引流条引流,见图6,术后继续抗感染、抑制心肌重构等治疗,每天检查切口换药,用磺胺粉或抗生素粉末覆盖于切口,见图7,目前患者起搏器切口愈合可,见图8,起搏器程控各参数正常。
病例三,46岁女性,患者因“三度房室传导阻滞”,于外院植入永久双腔起搏器,于2010年7月12日因电量下降行起搏器更换,8年后患者于我院行搏器程控示电量下降,电池达ERI,患者心室电极为98年植入的单极电极;于2018年3月29日行起搏器更换术+右室电极置入术,起搏模式DDD,术后给予程控起搏器功能良好。2018年6月前患者发现起搏器囊袋下移,局部皮肤薄弱,无发热,无红、肿、热、痛,起搏器程控各项参数正常。来我院就诊,予以沿原囊袋下方偏外侧皮肤薄弱处做3cm切口,逐层分离皮下组织,取出原起搏器,沿囊袋深处靠内侧顿性分离,扩大囊袋之后重新放入起搏器,确保皮肤切缘张力不高,清创缝合囊袋,术后患者切口愈合尚可,2019年5月19日患者发现起搏器外露,见图9,伴少量白色分泌物,无发热、红、肿、热、痛等不适,至我院于2019年5月22日在局麻下行永久起搏器系统重建术,沿左侧起搏器外露处作纵向切口,分离出粘连组织并分离出原起搏器与心房心室电极尾端,发现囊袋内无脓性分泌物,考虑因起搏器应力作用下突破脂肪液化后的薄弱组织而造成的起搏器外露,充分止血后反复用碘伏、双氧水浸泡原囊袋、起搏器及电极尾端,以原囊袋底部作为新囊袋顶部,将起搏系统深埋入新囊袋抗生素冲洗囊袋后分三层缝合,加压包扎。术后程控调整RA感知灵敏度:由0.5ms调整至1.0ms;术后抗感染治疗,目前患者切口愈合良好,见图10,起搏程控各参数可。
病例四,女,患者2009年4月15日因“扩心病”行CRT-D植入术,术后未诉头晕、头痛、胸痛、胸闷等不适,规律行起搏器程控,起搏器工作状态良好。2014年9月28日因“起搏器电池电量下降”行CRT-D更换术,2017年7月起搏器术口周围痒,自行酒精擦拭,未行诊治。2017年12月27日患者诉术口周围奇痒难忍,查看术口周围红肿,皮肤出现破溃,自行碘酊消毒,棉签擦拭后可见淡黄色脓性液体流出。2018年1月3日患者囊袋切口处再次出现黄色脓液流出,外院细菌培养(-),心脏超声未见电极导线等存在感染及赘生物,予以起搏器囊袋清创处理,术后予抗感染治疗好转出院,于2018年2月7日患者再次发现起搏器术后周围红肿,皮肤破溃,有淡黄色脓液流出,在我院全麻下行起搏器电极导线拔除+清创术,术中拔除右室电极,充分去除坏死、感染组织,植入新CRT-D,术后复查超声心动图提示:未探及明显心包积液,予以万古霉素抗感染,定期予术口换药,目前患者术后恢复可,起搏器程控各参数正常。
病例五,2016年发现“病态窦房结综合征”,植入永久性起搏器,术后患者恢复可。2019年4月患者发现起搏器植入术口处导线向外突,导线外漏,见图11,自觉无特殊不适,自行用碘伏消毒,无菌辅料包扎,未进一步处理;2019年5月发现导线外露较前增多,入我院后查看破口情况:见起搏器术口导线向外漏出2cm左右,破口周围皮肤稍红,皮肤干燥,未见明显皮肤破溃及渗出物,起搏器破口无疼痛,囊袋无明显波动感及肿胀,起搏器程控起搏功能正常,于2019年6月5日行右侧DDD起搏器植入+起搏器导线拔除+囊袋清创术,术中成功拔除原心室电极,因原心房电极被纤维组织缠绕包裹较重,部分拔除后剪短残端包埋至原囊袋内,再行左侧囊袋清创缝合。术后应用抗生素抗感染,1周后发现患者右侧囊袋处肿胀,有波动感,考虑迟发性囊袋血肿,予以抽取出27m L暗红色陈旧性积血,见图12,加压包扎2h,目前患者左右两侧切口愈合均可,程控起搏器功能正常。
讨 论
植入性心脏电子装置(implantable cardiac electronic devices,ICED)包括起搏器、植入性心脏除颤器和心脏复同步治疗装置。起搏器囊袋感染是ICED并发症最为常见的原因。其主要表现为局部红、肿、热、痛,甚至可致败血症,局部皮肤坏死而引起皮肤破溃。根据心律植入装置的感染程度可分为四类:⑴囊袋浅表皮肤感染;⑵囊袋感染;⑶血行感染;⑷感染性心内膜炎;根据装置植入后感染的发生时间可分为3类:一月内发生的早期感染,一年内发生的中期感染,一年后的延迟和远期感染,3类感染所占比例相似,各自约占1/3[2]。
ICED囊袋感染常见原因有:无菌操作不严格;手术时间过长;局部皮肤受压、缺血坏死;缝合线头排异;局部出血血肿未及时处理;患者年龄偏高且合并多种疾病;患者长期服用糖皮质激素、口服抗凝剂、植入前24h发热等都是感染的危险因素[3]。
囊袋感染的治疗方式主要包括非手术治疗及完全拔除起搏系统两种,目前更倾向于应用两种方式联合治疗,其中最根本的方式为拔除起搏系统。但是在实际工作中,起搏器囊袋发生局部感染,多选择局部清创及将感染电极旷置,或将起搏装置移位等方法。在这些方法中偶尔有成功案例,但大多数均以感染治疗失败为结局。以上病例二患者高龄,
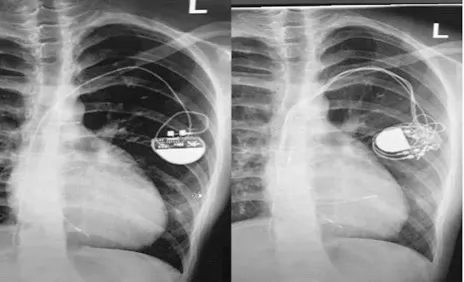
图1
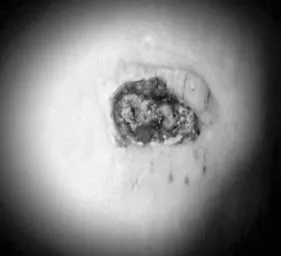
图2
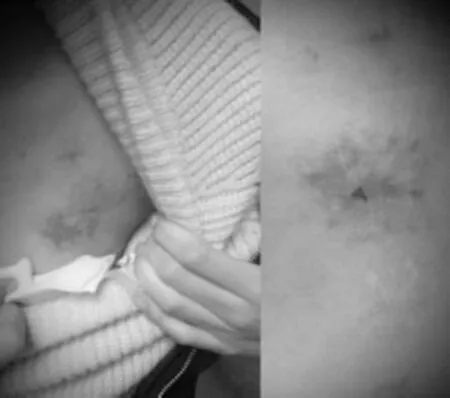
图3
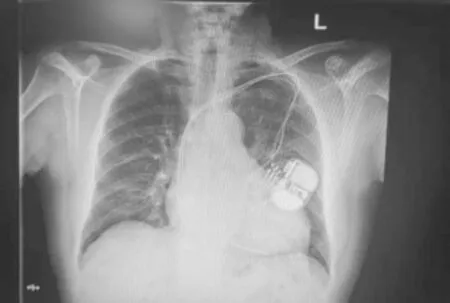
图4
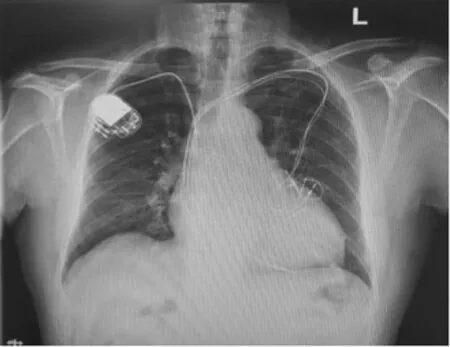
图5

图6
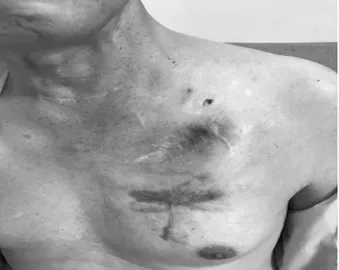
图8
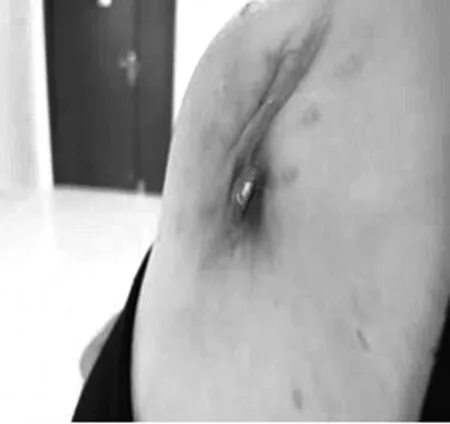
图9
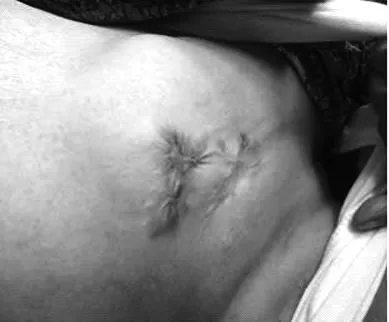
图10
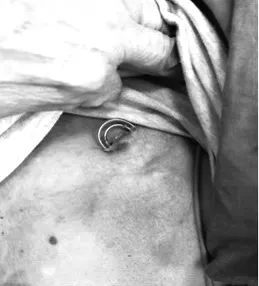
图11

图12
合并多种基础疾病,拔出心内起搏电极有可能导致心室破裂等严重并发症,风险极大,且血培养阴性,心脏彩超未发现电极导线附有赘生物,且患者拒绝拔除导线,故未强行拔除原起搏电极导线,采取局部清创等多种措施对症处理,最终也未能有效地阻止切口感染再度发生。所以一旦确诊囊袋感染、血行感染、感染性心内膜炎等,应当应尽早采取囊袋清创,摘除被感染的起搏系统,在对侧胸壁或远离原感染病灶的部位重新埋置新的起搏器,有多项研究显示[3-4],如不移除器械和导线,重复感染发生率几乎可达100%;如果感染装置不及时移除,患者的死亡率也将明显增高,据报道半年内患者的死亡率高达18%。但是对于血培养阴性、彩超检查未见赘生物等,无明显发热感染症状,且不愿更换囊袋,不愿意承担风险或拔出电极困难的囊袋破溃的患者,可以先明确感染的原因,予以囊袋清创术后,长期抗生素治疗,加强营养支持等,有可能防止囊袋破溃后的进一步感染,但是此类姑息治疗是有局限性的,一旦确定囊袋及植入系统感染时,即使患者尚处在无全身感染症状的囊袋感染时,完全拔除整个植入系统也是不可避免的[3]。若仅为植入囊袋正常的炎性反应或囊袋浅表皮肤及切口的感染,可以通过坚持换药,应用抗生素防止进一步的感染发生。本组资料病例一中,患者囊袋反复感染考虑也可能与患者体质差、局部皮肤状况差、合并多种疾病等因素有关。预防囊袋感染主要为术中应加强无菌操作观念,术后加强营养支持治疗,术前预防性使用抗生素[5]。对合并有糖尿病、肾功能不全、心衰的患者应积极控制。
结 论
尽管ICED的制造工艺等技术在迅速发展,各种植入装置的体积逐渐缩小,植入技术日趋简化、方便,而植入性能也在不断提高,尽管心律植入装置的围术期都预防性应用了抗生素,但近20年来,感染发生率感染率上升的趋势一直未能有效控制,还有加重趋势,造成的临床危害日趋增多[6]。所以提高对ICED植入后囊袋不同程度感染的鉴别能力,采取针对个体化的治疗措施,加强术前预防、规范术中操作、重视术后随访并强化相关知识教育,以降低起搏器并发症风险,发挥ICED最大治疗作用。
