耳后径路内植法在耳道入路困难者鼓膜修补中的应用
2019-12-13王胜军侯晓燕罗静
王胜军 侯晓燕 罗静
中国科学技术大学附属第一医院(安徽省立医院)耳鼻咽喉-头颈外科
鼓膜修补术是通过组织移植技术修复已穿孔的鼓膜,恢复鼓室的解剖和功能,手术时要根据穿孔的大小及适应证,选择合适的手术方法。对于耳道入路困难的患者,其鼓膜的边缘性穿孔由于暴露困难易导致鼓膜移植物与移植床接触面较小或错位,移植筋膜血供欠佳,术后易遗留穿孔,作者应用耳后径路内植法修补鼓膜边缘性大穿孔,疗效比较满意,本组病例选择随访资料完整的47例,现报道如下。
1 对象与方法
1.1 一般资料
本组病例为2013.7 至2017.6 完成耳后径路内植法鼓膜修补术并随访至少6月,资料完整的47例患者,病例选择上主要以外耳道暴露较困难、鼓膜穿孔较大等为主(如图1、图2)。
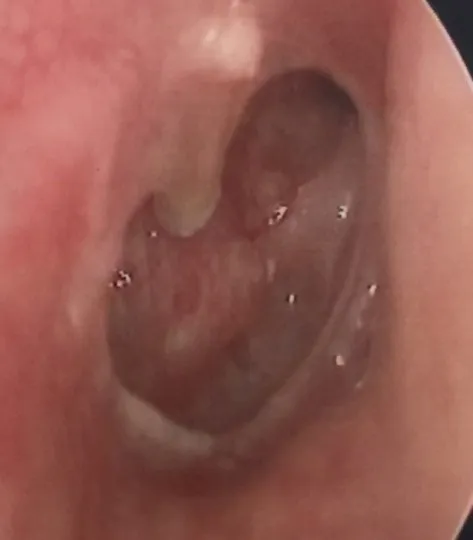
图1 鼓膜像显示边缘性大穿孔,且外耳道前壁突起,遮挡部分鼓膜边缘。Fig. 1 The edge of the tympanic membrane is partially obscured by the anterior wall of the external auditory canal.
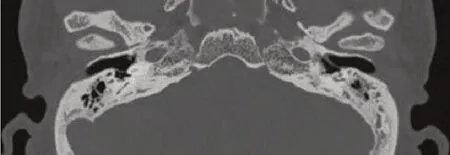
图2 颞骨水平位CT显示外耳道软骨塌陷,外耳道狭窄,鼓膜显影不连续。Fig. 2 The axial image in temporal bone CT show that the collapse of the external auditory canal cartilage leads to external auditory canal stenosis and inconvenient exposure of the tympanic membrane.
患者年龄17~72 岁,平均年龄40.34 岁;其中男19 例,女28 例。其中2例为耳外伤后3个月以上未愈合者,45例为继发慢性中耳炎所致,病程约6 个月至15 年。所有选择病例均为鼓膜边缘性穿孔,干耳时间不少于1个月。术前耳内镜检查穿孔直径均不小于5mm,部分病例锤骨柄处包裹上皮样物,鼓膜残边钙化灶沉积,9 例鼓环缺失。患者术前常规咽鼓管功能未有明显异常,术前中耳乳突CT检查排除中耳乳突胆脂瘤以及上鼓室、鼓窦、乳突气房内明显炎性病变者。术前纯音测听以500,1 000,2 000,4 000 Hz 听阈均值表示,语频平均气导听阈25~65 dB HL(平均41.57±8.76dB HL),骨导听阈5~42 dB HL(平均15.94±6.64 dB HL),气骨导差15~45dB HL(平均27.16±9.23dB)。
1.2 手术方法
所有手术均在全身麻醉下完成。全麻平稳后,于耳廓后沟处距耳廓1-1.5cm 作耳后切口和肌骨膜瓣,暴露外耳道和鼓膜穿孔。根据鼓膜穿孔的大小切取合适的颞肌筋膜,修整后备用。整体分离外耳道-鼓膜瓣,对于外耳道前壁骨性突出而影响鼓膜穿孔边缘暴露的,用磨钻削除突起处充分暴露鼓膜穿孔前缘。术中探查砧镫关节,部分病例需要凿除部分上鼓室外侧壁利于暴露,去除听骨链周围的纤维粘连带或是炎性组织,对于砧镫关节连续性不佳者且镫骨活动度欠佳者4 例取外耳道软骨修整成形后放置其中加高镫骨头,镫骨及周围钙化明显者不做过多清理。修整鼓膜穿孔内侧边缘上皮,成新鲜创缘,松脱鼓膜纤维鼓环。将锤骨柄外侧上皮及内侧黏膜剥离,经鼓沟内侧把颞肌筋膜内植于残余鼓膜内侧面与锤骨柄之间;对于鼓膜残边过少的病例,于外耳道前壁距鼓膜约5mm 处横行切开外耳道皮肤,并分离至鼓环处,内植的筋膜需穿过分离的外耳道皮瓣内侧,压于皮瓣之下(如图3);鼓室腔内置明胶海绵,复位外耳道-鼓膜瓣,外耳道填压明胶海绵和抗菌素纱条。
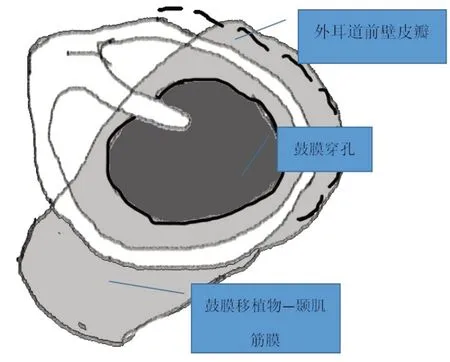
图3 外耳道前壁距鼓环约5mm处做皮瓣,颞肌筋膜内植修补鼓膜,前方置于皮瓣之下。Fig. 3 A flap in the anterior wall of the external auditory canal was made up about 5 mm away from the drum ring. The tympanic membrane is repaired by the temporal fascia, and the front is placed under the flap.
1.3 术后处理和观察
术后常规应用抗生素1周。术后10天内取出外耳道填塞物,对于外耳道出现较多脓性分泌物的病例可做适当的外耳道冲洗,术后1月起耳内镜观察穿孔的愈合情况。随访不少于6个月,观察患者鼓膜的颜色变化、色泽、厚度、局部瘢痕等情况。根据外耳道分泌物数量、色泽,出现继发感染者可对症处理。对于本组病例术前、术后6个月言语频率平均听阈、鼓膜穿孔愈合情况、有无其他继发疾病进行评估。患者术前、术后的语频平均气导听阈数据采用SPSS 16.0软件对计量资料用t检验,数值均用均数±标准差表示,P<0.05说明两者比较差异有统计学意义。
2 结果
2.1 本组病例术后6 个月纯音测听气骨导间距≤20 dB 者占72.34%(34/47),21~30 dB 者占14.89%(7/47),≥31 dB 者占12.77%(6/47)。语频平均气导听阈15~55 dB HL(平均24.54±7.23dB HL),骨导听阈10~35 dB HL(平均15.73±8.24 dB HL)。术前、术后言语平均气导听阈比较,t=12.78,P<0.05 说明两者比较差异有统计学意义。
2.2 术后随访鼓膜情况
本组病例随访中,2 例出现鼓膜移植物完全脱落情况,穿孔未愈合,其中1例术后约3月出现外耳道间断性疼痛,但未有中耳感染表现,外耳道增强MR检查未见异常,给予对症处理后疼痛缓解,患者放弃进一步治疗;1例颞肌筋膜压于外耳道前壁皮瓣内侧者继发中耳感染和鼓室腔胆脂瘤,患者转其他医院继续治疗;鼓膜再次穿孔4例,其中2例取耳屏软骨-软骨膜复合体再次修补穿孔,2 例病例要求进一步随访,未作特殊处理。
3 讨论
鼓膜修补术主要用于外伤或中耳炎等原因导致的鼓膜穿孔,手术目的是恢复鼓膜的完整形态及正常的解剖学形态,维持或改善现有听力,封闭鼓室腔减少其与外界的直接相通而导致的中耳感染,也有助于内耳功能改善[1]。应根据鼓膜穿孔的大小、位置、外耳道的暴露程度选择合适的手术方式,提高鼓膜修补术的成功率[2]。
鼓膜修补穿孔可采用耳内切口、耳后切口、耳道径路等。随着耳内镜下解剖结构和生理功能的深入了解,伴随着高清耳内镜技术的进步,耳内镜下耳道径路鼓膜修补术取得了较好的手术效果,修补材料也可以多样性[3],相比耳显微镜下手术的优势--视野清晰、角度暴露清晰周全、近距离观察和操作、手术创伤小、术后恢复快,特别是在不必磨除或较少去除骨质的情况下对显微镜下难于暴露的隐蔽部位和细微结构进行精细的观察和操作[4,5]。但对于外耳道狭窄、鼓膜穿孔较大、鼓膜前下方暴露困难的患者,耳后径路配合耳道成形技术,直接磨除影响视野和操作的外耳道突出骨质,扩大骨性外耳道暴露手术视野,便于观察鼓膜全貌,利于在同切口内移植物取材,但耳后径路也存在着手术创伤相对较大,术后耳廓麻木不适感等情况,不能无限制地运用该方法,所以在选择病例时主要以外耳道暴露较困难,鼓膜穿孔较大或是需要探查听骨链状况等为主,因为在术中能够完整分离外耳道皮瓣,减少出血,方便游离锤骨柄上皮,探查听骨链、处理鼓室腔病灶和鼓膜内侧缘残留上皮,以及放置颞肌筋膜移植物,有助于鼓膜愈合以及可能的再次手术,降低手术并发症。
目前鼓膜穿孔常用的修补方法包括内植法和夹层法,具有不同的优缺点。夹层法是将移植物夹在鼓膜上皮层与残余纤维层之间,不容易残留缝隙和发生移位,鼓膜内、外侧两层上皮可同时向移植物生长,鼓膜上皮化较快,穿孔愈合率高,术后利于保持鼓膜锥形和鼓膜与外耳道前壁锐形夹角[6]。内植法是将移植物内附在鼓膜残边的黏膜层,与锤骨相贴,鼓膜穿孔愈合率较高,但也会造成外耳道前壁和鼓膜夹角变钝,影响鼓环局部的血供,妨碍新生的鼓膜生长,特别是鼓膜前下方易继发再穿孔。有作者比较两种方法修补鼓膜,认为夹层法听力恢复情况优于内植法,术后言语频率平均听阈差异有统计学意义[7]。但是对于鼓膜的边缘性大穿孔,由于缺乏足够的残余鼓膜纤维环夹持移植物,相对于夹层法,内植法可以避免鼓膜移植物与移植床接触面较小导致移植筋膜血供欠佳,更易成为手术的选择方式,但是需克服穿孔面积大,颞肌筋膜缺少所需营养,继发鼓膜穿孔等缺点。也有作者采用耳内径路修补鼓膜边缘性穿孔,取得较好的结果,为了保证手术的效果,采用后夹层,前内置的方法,有效避免穿孔不愈或是外侧愈合,防止术后产生顽固性耳鸣和听力进一步下降[8]。
目前穿孔修补的移植物来源于颞肌筋膜、耳屏软骨膜或是软骨-软骨膜复合体等[9,10],对于较大的穿孔修补,耳屏取材存在着局部瘢痕、塌陷,继发软骨膜感染等不利因素,移植物的来源和大小受到限制,耳后径路在相同术野中切取足够的颞肌筋膜而不受影响,方便取材修整。作者认为内植法修补边缘性穿孔手术的关键在于保证颞肌筋膜与残余鼓膜边缘的充分接触,增加纤维鼓环的血供,手术时首先保留完整的外耳道-鼓膜瓣,避免过多的切口影响皮瓣的血供;由于完整的皮瓣血供,也为术后继发感染的对症处理提供保障,即使术后继发中耳感染,合并耳流脓等情况,也可以外耳道清洗,局部滴药等,不影响移植的筋膜成活。本组病例中对于前下方鼓膜残边过少的情况,在对应的外耳道前壁作皮瓣,一方面可以保留足够的移植床血供,避免内植法因纤维层缺失或较薄导致鼓膜菲薄,从而易发生再穿孔;同时也可以利于固定筋膜,避免外侧移位,消除钝角愈合,减少筋膜因张力不足,堆积在鼓室后部,造成圆窗的振动受限,影响术后听力恢复[11]。
在术中应尽量保持外耳道前壁皮瓣的完整性,在内植放置筋膜时不仅要避免钝化外耳道鼓膜夹角,同时注意勿将外耳道上皮卷入鼓室腔中,术后继发胆脂瘤。本组病例中即有1 例术后继发鼓室腔胆脂瘤,可能与外耳道前壁皮瓣剥离、回覆过程中,上皮卷入鼓室所致。为避免类似情况出现,可以结合耳内镜技术,利用其近距离操作的优势,将移植的筋膜比较服帖地放置于外耳道前壁皮瓣内侧,增加穿孔愈合几率。内植法修补的重点在于提供足够的移植床血供,否则因残余鼓膜边缘太小,不能形成有效血供使移植筋膜成活,最终发生移植物萎缩、脱落而穿孔重现。本组病例中发生的1例移植物脱落可能即与此相关,术后局部纤维瘢痕增生影响血供和移植筋膜的成活,同时也造成术后外耳道的疼痛发作。
由于鼓膜边缘性大穿孔,鼓膜缺失较多,听骨链包括锤骨柄、砧镫关节易于暴露,而且穿孔边缘的上皮移行易继发胆脂瘤生成,在术中一般需要探查上鼓室、后鼓室等部位排除残留上皮,手术中可以结合耳内镜技术,便于观察和操作隐蔽部位如鼓膜内侧缘、上鼓室、后鼓室等处的残留上皮,促进鼓膜移植物的存活和避免术后继发胆脂瘤的形成;术中应尽可能避免不当操作导致的内耳感音功能的损伤,整体前翻外耳道-鼓膜瓣、修整穿孔边缘、清理听骨链周围上皮和纤维组织等需要锐性分离,尽量减少听骨链内移导致的压力传到镫骨足板,减少对内耳的损伤,也要注意过多的外耳道填塞物造成的压力传导。对于术前纯音测听提示听骨链有异常可能的患者,尤其伴随有骨导下降,即使术中听骨链探查发现镫骨及其周围被钙化灶包裹固定,不强求过多清理病灶,防止在操作过程中加重内耳的损伤,造成术后听力进一步下降。本组病例资料显示手术后纯音测听结果有明显改善说明不仅需要根据患者的情况选择合适的手术方法,而且在操作中也要尽量减少影响愈合的不利因素。
采用耳后径路配合内植法技术修补鼓膜边缘性大穿孔,是利用耳后切口有利于扩大、暴露手术视野,保留完整皮瓣血供,便于观察鼓膜全貌和处理鼓膜内侧缘及鼓室腔病变的优点,结合操作相对简单的内植法技术,术后鼓膜穿孔愈合率较高。手术时应尽量避免影响外耳道皮瓣、鼓环局部的血供,保证鼓室的含气腔,同时也可以结合耳内镜技术,抵近观察和操作,便于清理隐蔽部位的残留病灶,减少术后鼓膜的再穿孔,利于听力恢复。
