介入封堵治疗室间隔缺损合并轻中度右冠状瓣脱垂的疗效观察
2019-12-10杨舟肖云彬左超向金星杨美玉王勋曾闵陈智
杨舟 肖云彬 左超 向金星 杨美玉 王勋 曾闵 陈智
随着介入诊疗技术的发展,室间隔缺损(ventricular septal defect,VSD)介入封堵治疗获得广泛应用。但合并主动脉瓣脱垂(aortic valve prolapse,AVP)甚至反流的VSD介入封堵治疗存在一定难度及风险,因为该类患儿的缺损位置较高,AVP可能部分遮盖缺损口,介入封堵治疗可能导致或加重主动脉瓣反流,我国多个先天性心脏病介入诊疗专家共识并不推荐行介入封堵治疗,目前外科开胸手术或镶嵌治疗仍为这类VSD的主要治疗方式[1-2]。随着患儿对微创治疗的要求日益增多,更多该类型VSD患儿希望也能得到介入封堵治疗。本研究回顾性分析湖南省儿童医院2015年开始开展介入封堵治疗合并右冠状瓣脱垂的VSD的研究,旨在评估其有效性及安全性。
1 对象与方法
1.1 研究对象
纳入2015年5月至2018年4月湖南省儿童医院收治的合并右冠状瓣脱垂的VSD患儿,采用介入封堵治疗75例(男40例,女35例),年龄6.4~16.0(51.8±34.6)个月,体重4.8~8.8(16.7±7.3)kg。入选标准:(1)超声心动图提示膜周型或嵴内型VSD,缺损直径<10 mm[2];(2)超声心动图及升主动脉造影提示轻、中度右冠状瓣脱垂,脱垂瓣膜未嵌入缺损口;(3)超声心动图或升主动脉造影提示无主动脉瓣反流或轻度主动脉瓣反流;(4)超声心动图提示无三尖瓣反流或轻度三尖瓣反流。排除标准: (1)并发其他心脏畸形需外科手术;(2)导管入径或置入部位有血栓;(3)活动性心内膜炎或有引起菌血症的其他感染;(4)重度肺动脉高压伴双向分流;(5)患有血液凝固障碍而无法进行抗血小板或抗凝治疗;(6)室性心律失常、左束支传导阻滞、房室传导阻滞;(7)重度右冠状窦脱垂、中重度三尖瓣反流、中重度主动脉瓣反流;(8)干下型VSD。 本研究获得湖南省儿童医院伦理委员会批准(HNSETYYLL2016007)。手术前充分告知患儿监护人VSD伴右冠状瓣脱垂的介入封堵可能产生的并发症包括引起主动脉瓣反流以及损伤心脏传导系统。在患儿监护人签署知情同意书后,实施介入封堵术。
1.2 评定指标
术前诊断:经胸超声心动图(transthoracic echocardiography,TTE)和(或)经食管超声心动图(transesophageal echocardiography,TEE)考虑VSD伴右冠状瓣脱垂。主动脉右冠状瓣脱垂程度具体分型如下[3]:轻度脱垂,VSD左心室面未被脱垂瓣膜遮挡,右冠窦存在扩大情况,相比无冠窦及左冠窦而言不对称情况明显;中度脱垂,瓣膜脱垂的部分对VSD左心室面部分遮挡,或存在轻度主动瓣膜反流;重度脱垂,VSD左心室面被脱垂的右冠状瓣遮挡绝大部分或者全部,多数患者伴有中度以上瓣膜反流。主动脉瓣反流[4]:轻度,反流束限于流出道;中度,反流束达二尖瓣前叶;重度,反流束达心尖。三尖瓣反流[5]:根据三尖瓣反流束的最大面积占右心房面积之比来判断,轻度为0~20%,中度为20%~40%,重度为>40%。
1.3 研究方法
(1)封堵术:术前准备及封堵步骤参照《常见先天性心脏病介入治疗中国专家共识 二、室间隔缺损介入治疗》[1]及《儿童常见先天性心脏病介入治疗专家共识》[2]。(2)封堵器:应用对称型VSD封堵器24例,偏心型VSD封堵器30例,ADO Ⅱ封堵器21例。
1.4 术后随访
术后1、3、6、12个月以及此后每年1次返院随访,予以TTE和体表心电图(electrocardiogram,ECG)检查。用TTE重点评估术后有无残余分流、封堵器有无移位或脱落、有无引起新发主动脉瓣反流或使原有反流加重、左心室大小、左心室射血分数等。用ECG重点评估有无引起房室传导阻滞或束支传导阻滞。本研究随访时间最短为1年,最长为4年。
1.5 统计学分析
采用SPSS 25.0统计学软件进行数据处理。对于年龄、体重、VSD直径、手术时间和辐射剂量等符合正态分布的计量资料采用(x-±s)表示,两组比较采用独立样本t检验;对于左心室舒张末期内径、左心室收缩末期内径、左心室射血分数等服从正态分布的计量资料采用(x-±s)表示,手术前后的比较采用配对样本t检验;对于性别、右冠状瓣脱垂程度、VSD类型等计数资料以例(%)表示,两组比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术前患儿一般情况
入组患儿嵴内型VSD 31例,膜周型VSD 44例;右冠状瓣脱垂轻度53例,中度22例。术前三尖瓣轻度反流3例,主动脉瓣轻度反流1例。术前不同类型VSD及不同程度右冠状瓣脱垂患儿性别、年龄、体重及VSD直径比较,差异均无统计学意义(均P>0.05,表1~2)。膜周型VSD合并轻中度右冠状瓣脱垂的比例与嵴内型VSD患儿比较,差异有统计学意义(P=0.010,表1)。
2.2 患儿术后并发症情况
三尖瓣轻度反流3例(同术前)。主动脉瓣轻度反流7例(其中1例同术前),残余漏4例,室性早搏1例,三度房室传导阻滞1例(应用激素3 d未恢复,于术后第4天外科取伞并修补VSD后恢复窦性心律),封堵器脱落1例(紧急外科取伞并修补VSD),无左束支传导阻滞、机械性溶血。术后6个月复查TTE提示封堵处残余漏均消失,主动脉瓣轻度反流3例(其中1例同术前)。伴不同程度右冠状瓣脱垂的VSD患儿封堵术后主动脉瓣反流比较,差异有统计学意义(P=0.002);不同类型VSD封堵术后主动脉瓣反流比例比较,差异无统计学意义(P>0.999,表3)。
2.3 患儿不同类型VSD手术时间、辐射剂量比较
嵴内型VSD与膜周型VSD患儿手术时间[(15.00±12.66)min比(19.68±13.48)min,P=0.028]、辐射剂量[(93.97±51.45)mGy比(123.93±58.85)mGy,P=0.005]比较,差异均有统计学意义。
2.4 患儿手术前后心功能指标比较
术前与术后6个月左心室舒张末期内径[(31.20±3.59)mm比(27.45±2.96)mm,P=0.096]、左心室收缩末期内径[(19.60±2.22)mm比(16.71±1.87)mm,P=0.098]比较,差异均无统计学意义;而左心室射血分数[(63.85±4.77)%比(66.37±3.05)%,P=0.010]比较,差异有统计学意义。
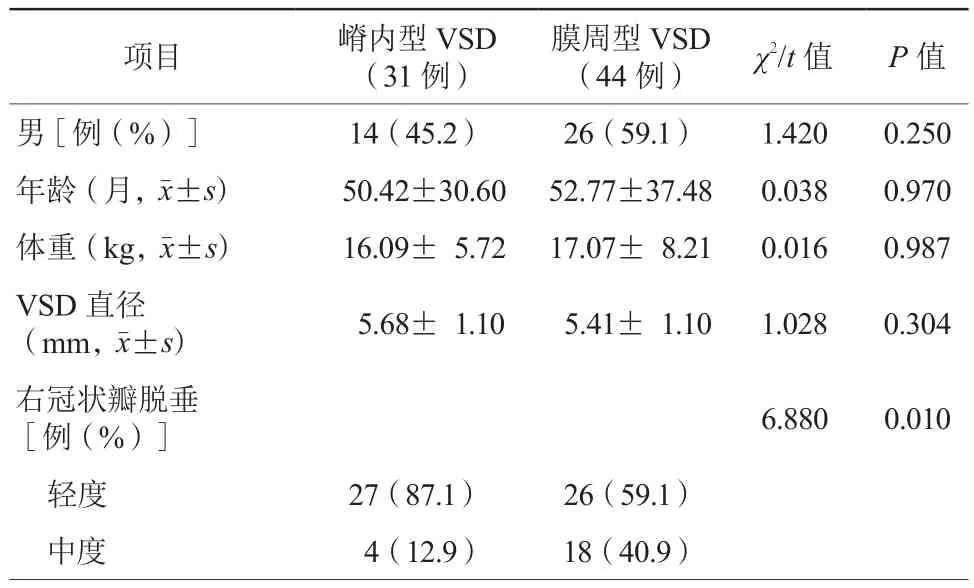
表1 术前不同类型VSD患儿一般情况比较

表2 术前不同程度右冠状瓣脱垂患儿一般情况比较
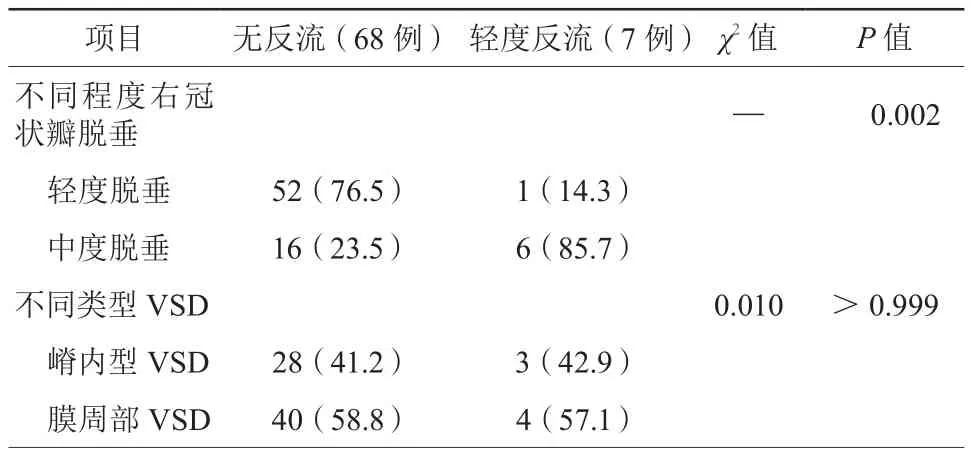
表3 患儿术后主动脉瓣反流情况[例(%)]
3 讨论
随着VSD介入封堵治疗的发展,越来越多的VSD可通过介入封堵治疗。AVP定义为舒张期主动脉瓣叶下移至瓣叶附着点连线下方,脱向左心室流出道[6]。VSD合并AVP多为继发性,主要由于血液通过VSD左向右分流时对主动脉瓣尤其是右冠状瓣产生的虹吸作用使其脱垂[7]。目前临床上对右冠状瓣脱垂程度的判断主要依据超声心动图[3]。VSD合并AVP患儿行介入封堵治疗有一定难度,一方面术中判断脱垂的主动脉瓣与VSD的距离较困难,封堵器边缘可能损伤脱垂的主动脉瓣而造成主动脉瓣反流;另一方面,如果脱垂的主动脉瓣部分遮盖缺损口,影响对缺损大小的判断,对封堵器大小的选择造成困难,目前多采用外科手术治疗。
但VSD合并AVP甚至轻度主动脉瓣反流介入封堵治疗临床也有许多封堵成功的案例[8]。有文献报道合并AVP及轻度反流的VSD,介入封堵治疗成功率达96.9%,并发症少见[9]。介入封堵治疗VSD合并AVP,其适应证把握需更严格,操作更谨慎,封堵器的选择更精准[10]。术前及术中应结合超声心动图和造影结果评估介入封堵治疗可行性,术前及置入封堵器后均需行主动脉造影,超声监测多个切面观察封堵器位置和残余分流情况,评价VSD与主动脉瓣关系及封堵器对主动脉瓣的影响[11]。随VSD病程延长,AVP程度逐渐加重,导致主动脉瓣反流严重,有可能使患儿失去介入封堵治疗机会。因此,应在产生AVP前或轻度AVP尽早行介入封堵治疗[12]。
本研究患者均为VSD合并轻、中度右冠状瓣脱垂,其中1例合并主动脉瓣轻度反流,3例合并三尖瓣轻度反流。根据超声心动图及心血管造影检查,如果缺损上缘与主动脉距离<2 mm,选用偏心型VSD封堵器[13];缺损上缘与主动脉距离≥2 mm,选用对称型VSD封堵器或ADO Ⅱ封堵器,其中如果右冠状瓣脱垂未靠近缺损左心室面,主要考虑对称型VSD封堵器,如果脱垂右冠状瓣靠近缺损左心室面,则主要考虑ADO Ⅱ封堵。ADO Ⅱ封堵器材质较柔软[14],可减少对右冠状瓣的磨损,且封堵器腰部将脱垂右冠状瓣托起,增加对右冠状瓣支撑作用[10]。本研究中封堵术后主动脉瓣轻度反流7例(9.3%),其中1例同术前,术后三尖瓣反流无明显变化。封堵术后6个月TTE检查提示主动脉瓣轻度反流3例,其中1例同术前,余2例均合并中度右冠状瓣脱垂,其中1例为嵴内型VSD,选用偏心型VSD封堵器,另1例为膜周型VSD,选用对称型VSD封堵器。不同程度右冠状瓣脱垂VSD介入封堵术后比较提示,合并有右冠状窦中度脱垂VSD介入封堵术后更易引起主动脉瓣反流;不同类型VSD封堵术后比较提示,VSD类型非术后主动脉瓣反流的影响因素。为了避免封堵术后出现或加重对主动脉瓣的影响:(1)常规造影体位缺损常常显示不清,宜增大左前斜角度至70°~80°复合头位20°~30°;(2)输送鞘常难以置入左心室,对于缺损较小的VSD,可以考虑主动脉释放,但缺点是偏心型封堵器大边朝向较难调整,反复多次调整,可能增加曝光时间和机械损伤,应注意避免动作粗暴损伤主动脉瓣;(3)由于合并主动脉右冠状瓣脱垂,实际缺损大小容易被术前超声心动图或术中造影低估,可在输送鞘到位后重复行左心室造影观察分流量并再次测量缺损大小;(4)偏心型封堵器的选择标准是5 mm以下的缺损可按常规方法选择,即封堵器较缺损直径增加1~2 mm,5 mm以上的缺损宜增加3 mm;(5)封堵器释放前常规行主动脉根部造影结合超声心动图进一步评估,如出现中度或中度以上的主动脉瓣反流,更换小型号的封堵器,必要时放弃介入治疗[15]。左前斜位显示VSD边缘与主动脉瓣距离虽然很近,但VSD上缘很可能与脱垂的右冠状瓣并不在同一平面,封堵器放置后并不影响主动脉瓣的关闭。对合并AVP同时膜部瘤形成的VSD,可根据基底部大小和右心室面破口方向和数目选择对称型甚至大边小腰型封堵器进行封堵,应将封堵器左心室盘面拉进膜部瘤囊内,无论基底部缺损距右冠状瓣的距离远近,封堵效果均良好[16]。
完全性房室传导阻滞是VSD术后最严重的心律失常之一,发生率为0.3%~6.4%[17-18]。嵴内型VSD与希氏束相距较远,封堵后一般不引起房室传导阻滞[19]。如果术后出现交界区心动过速和室性加速性自主心律,一般不需要特殊处理[1]。本研究术后室性早搏1例(1.3%),发生于膜周型VSD并发右冠状瓣轻度脱垂,选用ADO Ⅱ封堵器,室性早搏比例<5%,患儿无特殊不适,未予抗心律失常处理;三度房室传导阻滞1例(1.3%),发生于膜周型VSD并发右冠状瓣中度脱垂,选用对称型VSD封堵器,发现于术后第2天,予甲泼尼龙5 mg/kg、每日2次静脉滴注,3 d无明显改善,行外科取伞并修补VSD后,房室传导阻滞消失,恢复窦性心律。
本研究术后封堵器脱落1例,发生于膜周型VSD并发右冠状瓣轻度脱垂,选用ADO Ⅱ封堵器,发现于术后4 h,封堵器脱落于胸主动脉,紧急行外科取伞并修补VSD。封堵器脱落原因考虑封堵器选择偏小,随着右冠状瓣搏动及血流冲击封堵器逐渐向左心室腔偏移并脱落。
本研究中不同类型VSD手术时间、辐射剂量比较提示,膜周部VSD手术时间更长,手术辐射剂量更大,但封堵术后主动脉瓣反流无明显差异,提示手术时间、辐射剂量非术后引起主动脉瓣反流的影响因素。术前与术后6个月左心室舒张末期内径、左心室收缩末期内径比较,差异均无统计学意义;而左心室射血分数比较差异有统计学意义,封堵术后均有显著改善,提示缺损的封堵对心室功能具有良好的保护作用。
本研究通过介入封堵治疗合并轻、中度右冠状瓣脱垂VSD是可行的,但有关封堵器远期磨蚀主动脉瓣导致瓣膜反流已有相关报道,仍需长期随访,评价其远期疗效[9,20]。本研究观察样本量较小,仍需更大样本量评估术后效果。
